Что такое гистероскопия матки, для чего и как проводится. Гистероскопия – подготовка, проведение, возможные осложнения.
В современной гинекологической практике существует много методов обследования женщин с целью диагностики тех или иных заболеваний. Одним из самых эффективных является гистероскопия матки, когда пациентку обследуют с помощью специального медицинского прибора - гистероскопа. Благодаря ему врач может увидеть полость матки изнутри и поставить точный диагноз. Давайте разберемся, как делают гистероскопию матки.
Что такое гистероскопия матки и какие типы бывают?
Современная гистероскопия бывает диагностической и лечебной. Исследователи считают, что из всех инструментальных обследований этот метод более информативен и эффективен для лечения любых патологий матки. Осмотр маточной полости с помощью гистероскопа позволяет не только обнаружить проблему, но и произвести в пределах матки хирургическое вмешательство, если это необходимо.
Диагностическая гистероскопия
Диагностическая или офисная гистероскопия проводится амбулаторно для диагностики или подтверждения диагноза. Процедура занимает от 5 до 25 минут, а для ее проведения пациентке нет необходимости ложиться в больницу. Как правило, вся процедура записывается на видео, чтобы впоследствии была возможность просмотреть материал повторно. При диагностике гистероскопом целостность тканей полости матки не нарушается. Офисная диагностическая процедура проводится без использования наркоза, иногда под местным обезболиванием.
Хирургическая
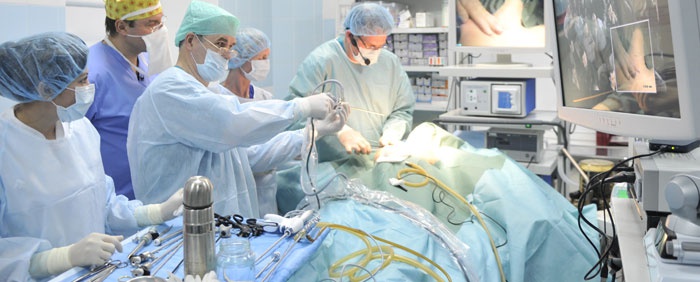
Хирургическая гистероскопия - это внутриматочное оперативное вмешательство, когда нарушается целостность ткани. Условием ее выполнения является растяжение полости матки в целях создания возможности тщательно осмотреть стенки. Хирургическая гистероскопия матки делится на газовую и жидкую, в зависимости от метода применения растяжения полости. А разница во времени осуществления процедуры предполагает разделение на послеоперационную, интраоперационную, дооперационную, срочную, экстренную, плановую. Проводится операция под кратковременным общим наркозом.
Показания к выполнению гистероскопии
Гистероскопия маточной полости проводится в следующих случаях:
- Если женщина не может выносить беременность и нет возможности иным способом выявить причину.
- При аномалии матки.
- Для контроля после родов и извлечения остатков плодного яйца.
- При подозрении на эндометриоз.
- При нарушении у женщин детородного возраста менструального цикла.
- При подозрение на узлы миомы.
- При патология эндометрия.
- При подозрение на рак.
- Перед ЭКО.
- Для определения непроходимости маточных труб.
- При кровотечении при менопаузе.
- Для удаления внутриматочных контрацептивов.
Однако существуют и противопоказания для данной процедуры:
- инфекционные заболевания;
- беременность;
- стеноз шейки матки;
- воспалительные процессы;
- маточное кровотечение.
Подготовка к операции и необходимые анализы
Прежде чем делать операцию, врач направляет пациентку на обследование и рассказывает, как подготовиться к гистероскопии матки. Итак, перед процедурой нужно сдать следующие анализы:
- реакция Вассермана;
- общие анализы мочи/крови;
- бактериоскопическое исследование влагалищных выделений;
- исследование на ВИЧ-инфекцию.
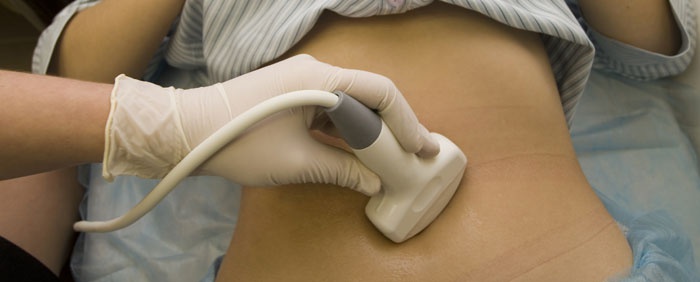
Обследование включает УЗИ малого таза, флюорографию, ЭКГ, общий осмотр терапевта. Анализы перед гистероскопией матки и другие результаты обследований нужны врачу для ориентации тактики выбора жидкости для манипуляции, препарата для наркоза и ведения периода восстановления после операции. Накануне процедуры пациентке должна быть сделана очистительная клизма, а непосредственно перед операцией она должна помочиться. Также в этот день женщине нельзя ничего пить и есть, что является обязательным условием для всех наркозных препаратов.
Где и как проводится гистероскопия матки
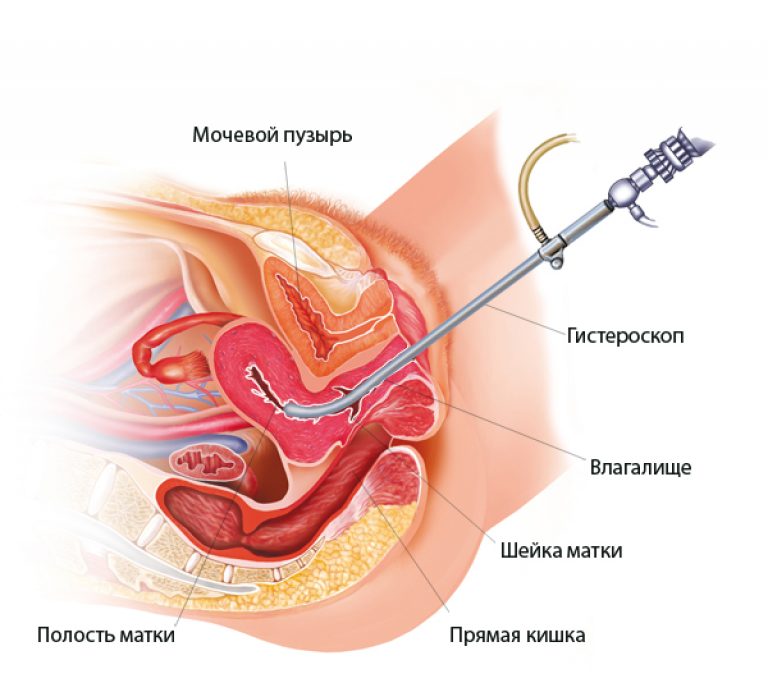
Важной особенностью данной манипуляции является то, что врач не производит ни одного разреза - введение инструментов осуществляется через влагалище пациентки. Перед началом операции спиртовым раствором обрабатываются наружные половые органы, внутренняя поверхность бедер. Затем при помощи вагинальных зеркал обнажается шейка, обрабатывается спиртом. После вводится зонд, который отмеряет длину полости матки, а затем внедряются расширители Гегера, осуществляющие постепенное раскрытие цервикального канала для свободного оттока жидкости, когда матка начнет кровить.
Через цервикальный канал вводится гистероскоп, соединенный с источником света, видеокамерой, системой подачи жидкости. Многократное увеличение матки на мониторе дает врачу возможность безошибочно провести оперативное лечение, включающее в себя выскабливание, удаление полипов или другие необходимые процедуры. После окончания операции гистероскоп выводится из полости, а закрытие шейки матки происходит самопроизвольно. Подробнее об этой операции смотрите в видео:
Восстановление после гистероскопии
Послеоперационный период предполагает нахождение пациентки в условиях стационара от двух часов до четырех дней, в зависимости от сложности оперативного вмешательства. После перенесенной операции женщине рекомендуется щадящий режим, исключение половой жизни, усиленные физические нагрузки. Запрещается принимать ванну, пока не закончится следующее менструальное кровотечение, которое должно наступить без задержки. В течение 3-5 дней после гистероскопии матки у пациентки могут наблюдаться незначительные кровяные выделения.
Осложнения и последствия после операции
Последствия гистероскопии полностью зависят от физиологических особенностей организма пациентки, но осложнения, как правило, не протекают более 5 дней. В этот период наблюдается метеоризм в желудочно-кишечном тракте, который вызван попаданием газа, влияющего на внутренние органы, а еще выделение сукровицы в паре со спазмами, напоминающими менструальные боли.
Кровяные выделения
После проведения диагностической гистероскопии выделения из матки незначительны. Если был проведен медицинский аборт, то будут наблюдаться в первые сути мажущие выделения, а в следующие 3-5 дней - желтые или сукровичные. После удаления фиброматозного узла или полипа эндометрия кровянистые выделение тоже незначительны, если нет осложнений, в противном случае маточное кровотечение может быть обильным.
В этом случае врачи назначают повторное хирургическое вмешательство, кровоостанавливающие препараты или лекарства, сокращающие матку. Если после гистероскопии матки у пациентки наблюдаются кровянисто-гнойные выделения, которые сопровождаются повышением температуры, то это значит, что у женщины после процедуры развилось воспаление, требующее незамедлительного лечения.
Тянущие боли

Реабилитация после гистероскопии матки длится у пациентки максимум 10 дней, в течение которых она ощущает боли ноюще-тянущего характера. Они локализованы в пояснично-крестцовой области или нижней части живота, бывают умеренной или слабой интенсивности. Если боли после оперативного вмешательства сильно беспокоят, то врачи назначают прием лекарственных препаратов из группы нестероидных, которые купируют острую боль. Если болезненность низа живота в течение 10 дней не проходит, то нужно обратиться к врачу - это развился воспалительный процесс.
Противопоказания к проведению операции
Гистероскопическое исследование маточной полости считаются самой безопасной операцией в микрохирургии, но и у нее существует целый ряд противопоказаний. В первую очередь это касается своевременности и техники проведения хирургической операции. Несвоевременность может стать причиной многих серьезных осложнений. Например, наличие в матке у пациентки раковой опухоли является противопоказанием против гистероскопического исследования, ведь оно может только навредить женщине.
Развивающаяся беременность тоже не допускает подобного вмешательства, ведь гистероскоп вводится глубоко в полость матки и может навредить плоду или даже прервать беременность. К факторам риска относятся пациентки с инфекционными и воспалительными заболеваниями, и девушки, не желающие терять девственность или не достигшие детородного возраста (15-16 лет).
Сколько примерно стоит гистероскопия матки
Цена на проведение гистероскопии маточной полости зависит от уровня сложности проводимой процедуры, квалификации врача, качества используемого оборудования. Например, диагностика в среднестатистической больнице может обойтись в 4-6 тысяч рублей, а оперативное вмешательство (когда удаляют полипы или выскабливают полость матки) обойдется женщине в сумму от 15 до 30 тысяч рублей. Гистероскопия в условиях стационара тоже обойдется дороже, но она имеет свои плюсы: пациентка будет круглосуточно находиться под наблюдением врача.
Гистероскопия — это осмотр полости матки с помощью оптоволоконного аппарата. Обследование проводится под местной анестезией с помощью местной анестезии и внутривенной инъекции. В статье рассмотрим несколько вопросов — показания и противопоказания к осмотру, на какой день цикла делают гистероскопию, как подготовиться к процедуре и что для этого необходимо.
Виды гистероскопии в современной медицине
В зависимости от клинической картины пациентки гистероскопию проводят с разной целью:
- диагностика — осмотр полости матки под местной анестезией;
- хирургия — удаление или забор кусочков ткани для исследования с помощью внутривенного наркоза;
- контрольная проверка — обследование состояния полости матки после терапевтического лечения.
В последнее время в практику осмотра ввели процедуру микрогистероскопии. Процедура диагностики проводится после предварительного расширения шейки матки с помощью газа или стерильного раствора.
Преимуществом данного вида диагностики является проведение хирургии без полостной операции, быстрый переход от диагностики к лечению — удаление полипов и иные манипуляции.
Проведение диагностики
Обследование проводится на гинекологическом кресле после введения анестезии внутривенно или локально. Процедура занимает не более двадцати минут и не отличается сложностью.
Гистероскоп вводится через шейку матки, затем в полость вводят газ или физиологический раствор для расширения стенок органа. Далее аппаратура выводит на монитор изображение внутренней поверхности слизистой матки для детального исследования врачом.
При обнаружении спаек, полипов и иных образований проводится удаление с помощью электрокоагулятора, медицинских ножниц или гистерорезектоскопа. Также во время осмотра можно проводить выскабливание, останавливать кровотечение, удалять старый контрацептив.
Показания к проведению диагностики
Делать гистероскопию можно планово, срочно и экстренно. Возраст пациентки не принципиален — обследование проводят как юным девушкам, так и пожилым пациенткам. Показанием к проведению процедуры служат следующие заболевания:
- пороки развития матки;
- остатки плодного яйца в полости;
- наличие инородного тела;
- спайки, свищи и полипы;
- перфорация стенок матки;
- рак эндометрия, аденомиоз.
На заметку! Нужно ли проводить гистероскопию перед ЭКО? Этот вопрос не имеет определенного ответа. Однако в целях предупреждения осложнений в период вынашивания плода необходимо детально исследовать слизистую матки.
Также гистероскопия проводится в следующих случаях:
- диагностика локализации спирали в полости;
- причина выявления бесплодия;
- выявление причин неудачного ЭКО;
- диагностика состояния матки после операции;
- нерегулярная или обильная менструация;
- осложнения течения беременности;
- подготовка матки к беременности после полостных операций;
- удаление старой спирали, которой более пяти лет.
Противопоказания
В каких случаях диагностика противопоказана? К ним относится:
- обильное кровотечение из матки;
- непроходимость канала шейки матки;
- тяжелые заболевания внутренних органов;
- воспалительные процессы в наружных половых органах;
- перфорация стенок матки;
- раковая опухоль;
- беременность.
Нужно ли госпитализироваться для проведения диагностики? В большинстве случаев госпитализация не назначается, если после диагностики не проводится биопсия.
Дни для обследования
На какой день цикла проводят гистероскопию? Можно ли проводит обследование во время менструации или после месячных? Во время менструации диагностику не проводят. Сделать гистероскопию можно на пятый или десятый день цикла, а также на 15 и 18 день.
В первые дни менструального цикла хорошо видны дефекты внутренней полости матки, кровопотеря при вмешательстве минимальная, новообразования и полипы хорошо удаляются. На 15 или 18 день цикла можно детально исследовать функциональность эндометрия.
В экстренных случаях день проведения диагностики не принципиален — 5 или 15. Однако текущий менструальный цикл исключает обследование в любом случае.
Подготовка к диагностике
Для планового обследования необходимо подготовиться. Помимо сдачи анализов, пациентка должна придерживаться следующих рекомендаций:
- в течение недели не применять вагинальных препаратов, исключить спринцевание;
- за два-три дня до обследования исключить сексуальные контакт;
- накануне вечером сделать очищающую клизму;
- с утра перед диагностикой нельзя принимать пищу и жидкость;
- перед самой процедурой диагностики следует опорожниться.
Лабораторные анализы
Накануне диагностики следует сдать анализы на лабораторное исследование:
- моча и кал;
- кровь на резус-фактор;
- коагулограмма, биохимия;
- мазки шейки матки и влагалища;
- флюорография грудной клетки;
- электрокардиограмма;
- УЗИ-исследование внутренних половых органов;
- исследования на ВИЧ и гепатит;
- кольпоскопия.
Решение о проведении гистероскопии принимает консилиум — терапевт и гинеколог. В случае подозрения на заболевания внутренних органов терапевт может направить пациентку на обследование к узким специалистам.
Что делать после диагностики
В случае появления тянущих болей в животе назначают анальгетики. Примерно через пару часов дискомфорт полностью проходит.
В течение суток могут наблюдаться кровянистые выделения из матки, однако, они не отличаются обильностью и не сопровождаются болевым синдромом. Сукровичные выделения могут периодически появляться 15 дней, несколько недель или месяц.
После хирургической гистероскопии назначают курс антибиотиков или антибактериальных препаратов.
В течение определенного времени запрещено использование влагалищных тампонов, возобновление половых контактов возможно спустя 14-15 дней после гистероскопии.
Контрольный осмотр полости после хирургического удаления новообразований или иных манипуляций проводится через 10 дней. Планировать беременность можно уже со следующего менструального цикла.
Что делать нельзя:
- использовать спринцовку;
- купаться в открытых водоемах и ванне;
- посещать парилки — сауну/русскую баню;
- пить крепкие алкогольные напитки.
Купаться под душем с невысокой температурой воды можно. Следует помнить, что воздействие горячего пара или воды может спровоцировать кровотечение. То же относится к приему алкоголя даже в малых дозах.
Признаки патологии
Патологическое состояние после диагностики:
- обильные выделения из матки;
- высокая температура;
- неприятный запах выделений;
- кровь черного цвета;
- постоянные боли в животе.
Важно! В этих случаях требуется медицинская помощь.
Помните, что кровянистые выделения после вмешательства должны быть, однако, это не месячные — это кровотечение из травмированных сосудов. Если кровотечение приобретает обильный характер, значит, необходимо обратиться к доктору.
Когда наступит следующая менструация? После диагностического исследования допускается небольшая задержка в сроках, однако, после хирургической гистероскопии менструация может появиться лишь через месяц.
Содержимое
Гистероскопия - визуальный осмотр матки с помощью специального оптического прибора. Метод исключает разрезы брюшной стенки и органов, так как введение гистероскопа происходит через влагалище и канал шейки матки женщины.
Этот малоинвазивный и универсальный прибор используют как в диагностических, так и в лечебных целях. Его можно применять в экстренных случаях и в плановом порядке. Рассмотрим основные виды гистероскопии, для чего они нужны и как проходят.
Виды гистероскопии
Разделяют три основных вида процедур с использование гистероскопа:
- диагностическое исследование - осмотр полости матки, ее шейки и влагалища с помощью гистероскопа;
- контрольное - осмотр после оперативного вмешательства или родов;
- хирургическое лечение - удаление новообразований, выскабливание слизистого слоя, аборт и чистка после замершей беременности или выкидыша.
Гистероскопия позволяет провести диагностику и лечение за одну процедуру.
Как проводится диагностическая гистероскопия
В целях диагностики гистероскопию проводят в амбулаторных условиях под местной анестезией или без нее. Перед процедурой необходимо убедиться в отсутствии воспалительных процессов в области проведения вмешательства.
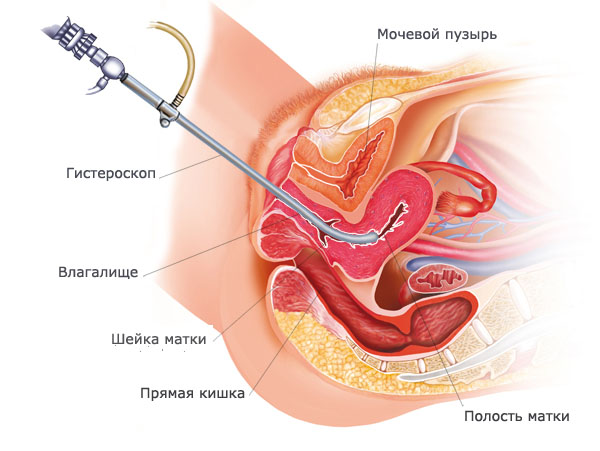
Во время гистероскопии женщина располагается на гинекологическом кресле в обычном положении. Врач обрабатывает специальным антисептическим раствором область вокруг половых органов, влагалище и шейку матки и производит несколько уколов анестезирующих препаратов в область шейки матки. Когда местный наркоз подействует, гистероскоп вводят через влагалище и канал шейки в полость матки. Через тонкую трубочку с помощью шприца орган наполняют углекислым газом или стерильным физиологическим раствором. Такая манипуляция позволят расправить стенки матки и получить полную картину при обследовании. Осмотр органа после заполнения жидкостью или газом производится по часовой стрелке.
Вся процедура занимает не более тридцати минут. Исследование врач записывает на диск для дальнейшего наблюдения за изменениями.
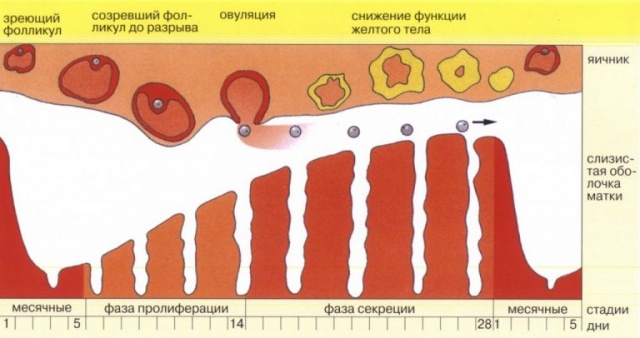
Гистероскопию необходимо проводить на 7-10 день цикла (в фазе пролиферации). В это время эндометрий только начинает расти, поэтому он не помешает увидеть даже самые крошечные новообразования.
При осмотре репродуктивных органов изнутри можно выявить такие заболевания, как:
- миома,
- киста,
- полипы,
- аденомиоз,
- эндометриоз,
- выявить наличие спаек,
- раковые новообразования,
- наличие аномалий развития органа.
В ходе диагностической гистероскопии, по показаниям, возможно, провести забор материала на биопсию. Это болезненная процедура, но занимает она всего несколько секунд.
Как проводится хирургическая гистероскопия
Хирургическая операция с использованием гистероскопа требует определенной подготовки. Женщине необходимо сдать:
- общий, клинический анализ крови;
- общий анализ мочи;
- мазки из влагалища на состояние микрофлоры и заболевания, передающиеся половым путем;
- кровь на ВИЧ, гепатит В, сифилис;
- пройти электрокардиограмму;
- сделать флюорографию.
Такая тщательная подготовка к хирургической гистероскопии необходима, чтобы исключить риски осложнений, связанных с общим наркозом и воспалительными процессами после вмешательства.
Лечебную гистероскопию, целью которой является удаление полипа, миомы, кисты матки проводят под общим наркозом. Операцию назначают на первые дни после окончания менструального кровотечения (7-10 день). Женщине необходимо не принимать пищу в течение 12 часов перед процедурой и не пить.
В операционной пациентка располагается на обычном гинекологическом кресле. Анестезиолог внутривенно вводит препарат, вызывающий медикаментозный сон. Хирург-гинеколог проводит обработку внутренней поверхности бедер, половых органов, влагалища и шейки матки антисептиком. Затем проводится постепенное расширение канала шейки матки. Трубку гистероскопа вводят в матку, затем через нее вводят газ или физиологический раствор для расширения стенок органа. После, через трубку вводят необходимый для удаления новообразования инструмент.
Вся процедура занимает в среднем около тридцати минут. Пациентка приходит в себя уже в палате. Может наблюдаться слабость, боль в мышцах, головокружение - последствия наркоза, которые пройдут уже к вечеру. Из влагалища несколько дней будет выделяться небольшое количество крови, возможны несильные болезненные ощущения в области живота.
Чаще всего после операционной гистероскопии пациентку оставляют под наблюдение врача примерно на сутки.
Как проходит хирургическое лечение эндометриоза при помощи гистероскопии
Эндометриоз - одно из самых распространенных заболеваний женской репродуктивной системы, поражающее женщин любого возраста. Это заболевание очень часто проходит без симптомов. Главная проблема заключается в том, что внутренний (маточный) эндометриоз вызывает бесплодие и выкидыша на любых сроках.
Своевременное лечение эндометриоза - залог успешного зачатия и легкой беременности.
Диагностика и лечение эндометриоза тела матки при помощи гистероскопии - самый современный, малоинвазивный и быстрый способ решения проблемы. Во время операции хирург, под контролем видеокамеры, проводит выскабливание патологического слизистого слоя матки. После операции в течение нескольких месяцев происходит полное восстановление здорового эндометрия.
Как делают гистероскопию матки при удалении противозачаточной спирали
То, что внутриматочные спирали врастают, наверное, ни для кого не секрет. Недаром производители и врачи настоятельно рекомендуют носить их не более пяти лет. Еще совсем недавно, при невозможности удалить спираль за путевые нити, приходилось проводить операцию по ее удалению из полости матки практически вслепую. Но теперь, благодаря гистероскопии, возможно не только максимально подробно увидеть то, насколько и в каких местах она вросла, но и удалить ее под контролем видеокамеры максимально аккуратно и быстро.
Операция по удалению внутриматочной спирали проходит в условиях стационара. Женщину погружают в медикаментозный сон с помощью внутривенного введения анестезии или масочной ингаляции. После расширения канала шейки матки, введения гистероскопа и заполнения полости газом, производится тщательный осмотр и оценка состояния органа. После диагностики хирург вводит инструменты для удаления контрацептива через тонкую трубку и производит необходимое количество разрезов и швов в полости матки и в ее шейке.
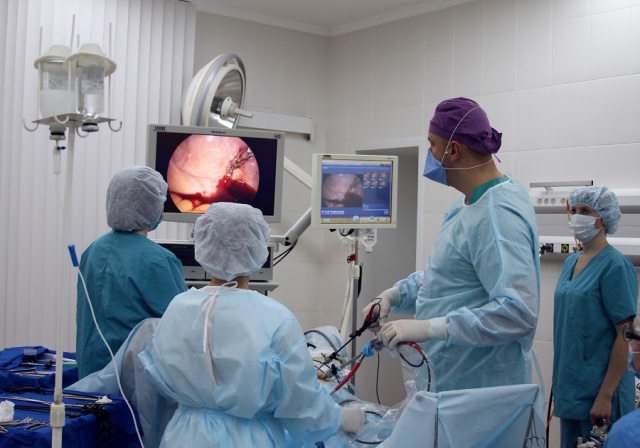
Как проводится гистероскопия перед ЭКО
Экстракорпоральное оплодотворение пользуется все большей популярностью, так как все чаще проблемы со здоровьем не позволяют парам успешно зачать ребенка. Проведение ЭКО требует особого отношения и внимания со стороны пациентов и врачей. Назначают большое количество анализов, так как для успешно вынашивания беременности необходимо убедиться в полном здоровье женщины. Одним из главных исследований на этом пути будет гистероскопия матки.
Исследование проводится в обычной поликлинике. Перед ее назначением, врач должен убедиться в отсутствии воспалительных процессов в области малого таза. В обычном гинекологическом кресле доктор производит сначала обработку зоны гениталий антисептиком, затем проводит несколько уколов в шейку матки для обезболивания. После этого гинеколог осматривает при помощи гистероскопа стенки влагалища, шейку матки и полость матки. Лучше, чтобы во время диагностики перед ЭКО использовался гибкий (офисный) гистероскоп. Такой прибор позволяет проводить исследования максимально безопасно и не требует долгого периода восстановления перед «подсадкой» эмбриона.
Гистероскопия может проводиться по-разному. Медицина развивается, каждый год появляются новые аппараты, новые, все более щадящие и информативные методики диагностики и лечения заболеваний матки. Уже сегодня гистероскопия позволяет быстро и безболезненно выявлять и лечить огромное количество женских заболеваний. А чем раньше выявлено заболевание и назначено лечение, тем быстрее и легче пройдет лечение и восстановительный период.
Гистероскопия - метод эндоскопии в гинекологии, позволяющий осмотреть полость матки. Впервые гистероскопию выполнил в 1869 г. Pantaleoni при помощи прибора, похожего на цистоскоп. В дальнейшем с внедрением волоконной оптики и моинторов возможности гистероскопии были значительно расширены. Выделяют диагностическую и операционную гистероскопию . Современную гистероскопию среди всех инструментальных методов исследований считают наиболее информативной для диагностики и эффективной для лечения практически всех видов внутриматочной патологии. Визуальный осмотр полости матки позволяет обнаружить внутриматочную патологию, провести топическую диагностику и при необходимости прицельную биопсию или хирургическое вмешательство в пределах полости матки.
Как любой инвазивный метод, гистероскопия требует большого хирургического мастерства, навыков и соблюдения всех необходимых правил её проведения. При нарушении этих условий могут возникать серьёзные осложнения, представляющие собой опасность для здоровья, а иногда и для жизни женщины.
ПОКАЗАНИЯ К ГИСТЕРОСКОПИИ
Показания к выполнению диагностической гистероскопии.
- Нарушения менструального цикла в различные периоды жизни женщины (ювенильный, репродуктивный, перименопаузальный).
- Кровяные выделения в постменопаузе.
- Подозрение на:
- подслизистую ММ;
- аденомиоз;
- рак эндометрия;
- аномалии развития матки;
- внутриматочные синехии;
- наличие в полости матки остатков плодного яйца;
- наличие инородного тела в полости матки;
- перфорацию стенки матки.
- Уточнение места расположения ВМК или его фрагментов.
- Бесплодие.
- Невынашивание беременности.
- Контрольное исследование полости матки после ранее перенесённых операций на матке, пузырного заноса, хорионэпителиомы.
- Оценка эффективности и контроль при проведении гормонотерапии.
- Осложнённое течение послеродового периода.
ПРОТИВОПОКАЗАНИЯ К ГИСТЕРОСКОПИИ
Противопоказания к диагностической гистероскопии те же, что и для любого внутриматочного вмешательства:
- общие инфекционные заболевания (грипп, ангина, пневмония, острый тромбофлебит, пиелонефрит и т.д.);
- острые воспалительные заболевания половых органов;
- III–IV степень чистоты влагалищных мазков;
- тяжёлое состояние больной при наличии заболеваний сердечнососудистой системы и паренхиматозных органов (печени, почек);
- беременность (желанная);
- распространённый РШМ;
- профузное маточное кровотечение.
ПОДГОТОВКА К ИССЛЕДОВАНИЮ
Гистероскопию следует рассматривать как оперативное вмешательство, которое в зависимости от показаний проводят как в экстренном, так и в плановом порядке. Плановую гистероскопию проводят после клинического обследования больных, включающего исследование крови, мочи, мазков из влагалища на степень чистоты, рентгенографию грудной клетки, электрокардиографию. Больным пожилого возраста, особенно с ожирением, целесообразно проводить определение уровня глюкозы в крови. Данные двуручного исследования, анализы крови и результаты мазков содержимого влагалища не должны указывать на наличие воспалительного процесса. Клиническое обследование позволяет составить определённое представление о патологических изменениях в матке, выявить сопутствующие заболевания, выбрать метод обезболивания. При наличии у больной экстрагенитальной патологии (заболевания сердца, лёгких, гипертоническая болезнь и т.д.) необходима консультация соответствующего специалиста и проведение патогенетической терапии до полной компенсации выявленных нарушений. III–IV степень чистоты мазков из влагалища считают показанием к его санации.
Указанные исследования могут быть выполнены в амбулаторных условиях до поступления пациентки в стационар. В распоряжении врача при плановой гистероскопии достаточно времени для проведения психологической подготовки пациентки. Подготовка должна включать разъяснение целей исследования, а также коррекцию выявленных изменений в организме женщины.
Плановая гистероскопия должна включать следующие мероприятия:
- подготовку кишечника (накануне манипуляции делают очистительную клизму);
- опорожнение мочевого пузыря перед исследованием.
Операцию проводят натощак.
В амбулаторных условиях гистероскопию можно выполнять при наличии стационара одного дня и возможности экстренного перевода больной в стационар в случае необходимости. Амбулаторная гистероскопия неприемлема для нервозных пациенток, нерожавших женщин и пациенток в постменопаузе.
Плановую гистероскопию лучше проводить в ранней пролиферативной фазе менструального цикла (оптимально на 5–7-й день менструального цикла), когда эндометрий тонкий и слабо кровоточит. Однако бывают исключения, когда необходимо оценить состояние эндометрия в секреторную фазу менструального цикла. В этих случаях гистероскопию проводят за 3– 5 дней до менструации. Состояние стенок матки можно оценить при контрольной гистероскопии, после удаления слизистой оболочки.
У пациенток перименопаузального и постменопаузального периода, а также в экстренных ситуациях, при кровотечении, время проведения гистероскопии не имеет принципиального значения.
МЕТОДИКА ГИСТЕРОСКОПИИ
В норме полость матки представляет собой сомкнутую щель небольших размеров. Для полноценной визуализации полости матки необходимо расширить её с помощью какойлибо среды. В зависимости от используемой среды для расширения полости матки различают газовую и жидкостную гистероскопию.
Применение газовой среды целесообразно при проведении диагностической гистероскопии и при отсутствии кровяных выделений. В качестве расширяющей среды используют углекислый газ.
Большинство хирургов предпочитают жидкостную гистероскопию. При достаточно чёткой видимости жидкостная гистероскопия позволяет легко контролировать процесс гистероскопических операций.
Для расширения полости матки используют высоко и низкомолекулярные жидкости. Основные расширяющие среды в современной гистероскопии: 0,9% раствор натрия хлорида, раствор ЛактатРингера по Хартману©, 5%раствор глюкозы, 1,5% раствор глицина.
Независимо от вида проводимой гистероскопии и используемой среды для расширения полости матки, пациентку размещают на гинекологическом кресле. Наружные половые органы и влагалище обрабатывают 5% раствором йода или спиртом. Гистероскопии предшествует бимануальное исследование для определения расположения матки, её величины. Шейку матки фиксируют пулевыми щипцами за переднюю губу, что позволяет подтянуть её и выровнять направление цервикального канала, определить длину полости матки. Это также необходимо для расширения цервикального канала расширителями Гегара. Однако при этом необходимо помнить, что лучше не проходить глубоко в матку, чтобы не травмировать слизистую оболочку и не вызвать кровотечение, затрудняющее обзор. Этап расширения шейки матки очень ответственный, поскольку именно на этом этапе чаще всего и возникает перфорация матки. Измерение длины полости матки зондом желательно не проводить до самой гистероскопии во избежание травмирования эндометрия.
При проведении газовой гистероскопии предпочтительнее не расширять цервикальный канал. Однако при необходимости шейку матки расширяют расширителями Гегара до № 6–7. После извлечения расширителя в полость матки вводят корпус гистероскопа без оптической трубки. Через канал корпуса в полость матки вводят 40–50 мл изотонического раствора хлорида натрия (для промывания полости матки от крови), который затем с помощью отсоса удаляют. К оптической трубке гистероскопа подключают световод, оптическую систему фиксируют к корпусу гистероскопа. К одному из вентилей в корпусе присоединяют трубку, по которой поступает углекислый газ из гистерофлятора со скоростью 50–60 мл/мин, при этом давление в полости матки не должно превышать 40–50 мм рт.ст.
При проведении жидкостной гистероскопии с использованием различных механических приспособлений для подачи жидкости лучше расширить цервикальный канал расширителями до № 11–12 для лучшего оттока избытка жидкости. При использовании системы с постоянной подачей и оттоком жидкости и корпуса гистероскопа с двумя каналами (continuous flow) целесообразно расширение цервикального канала расширителя Гегара до № 9–9,5.
Телескоп помещают в корпус гистероскопа и фиксируют запирающим замком. К нему подсоединяют гибкий световод от источника освещения, проводник со средой для расширения полости матки и видеокамеру. Перед введением гистероскопа в полость матки проверяют подачу среды для расширения полости матки, включают источник света и фокусируют камеру. В последние годы появились инструменты малого диаметра (минигистероскопы), которые позволяют проводить диагностическую гистероскопию и даже небольшие операции без расширения цервикального канала.
Гистероскоп вводят в цервикальный канал и под контролем зрения постепенно продвигают в полость матки. Вначале необходимо выждать пока полость матки достаточно не расширится, чтобы произвести её осмотр. Ориентирами в полости матки считают устья маточных труб. Если видимость плохая изза пузырьков газа или крови, необходимо немного подождать, пока они не выйдут из полости матки наружу. Сначала гистероскоп лучше вводить с наполовину открытым краном для притока жидкости и полностью открытым краном для оттока. При необходимости эти краны можно либо частично закрывать или полностью открывать для регулирования степени растяжения полости матки и улучшения видимости.
Поочерёдно тщательно осматривают все стенки матки, область устьев маточных труб и, на выходе, цервикальный канал. При осмотре необходимо обращать внимание на цвет и толщину эндометрия, его соответствие дню менструального цикла, форму и величину полости матки, наличие тех или иных патологических образований и включений, рельеф стенок, состояние устьев маточных труб. При обнаружении очаговой патологии эндометрия берут прицельную биопсию эндометрия с помощью биопсийных щипцов, проведённых через операционный канал гистероскопа. При отсутствии очаговой патологии телескоп удаляют из полости матки и производят раздельное диагностическое выскабливание слизистой оболочки матки. Кюретаж может быть и вакуумным.
Основными причинами плохой видимости могут быть пузырьки газа, кровь и неадекватное освещение. При использовании жидкостной гистероскопии необходимо тщательно следить за системой подачи жидкости, во избежание подачи воздуха под давлением, а также поддерживать оптимальную скорость подачи жидкости для отмывания полости матки от крови.
ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ ГИСТЕРОСКОПИИ
Для выявления патологии необходимо прежде всего знать нормальную гистероскопическую картину. Ниже приведены описания нормальных гистероскопических картин а зависимости от фазы менструальноо цикла и фозраста.
ЭНДОМЕТРИЙ В ФАЗЕ ПРОЛИФЕРАЦИИ
Гистероскопическая картина эндометрия в фазе пролиферации зависит от дня менструального цикла. В фазе ранней пролиферации (до 7-го дня менструального цикла) эндометрий тонкий, ровный, бледнорозового цвета (рис. 7–49), на отдельных участках просвечивают мелкие кровоизлияния, видны единичные неотторгнувшиеся участки эндометрия бледнорозового цвета. Устья маточных труб легко осмотреть с помощью телескопа с углом обзора 30 градусов или при его поворачивании. При приближении телескопа к устьям маточных изображение увеличивается. Поскольку давление на устья возрастает, и они то открываются, то закрываются (рис. 7–50).
Рис. 7-49. Эндометрий в фазе ранней пролиферации.
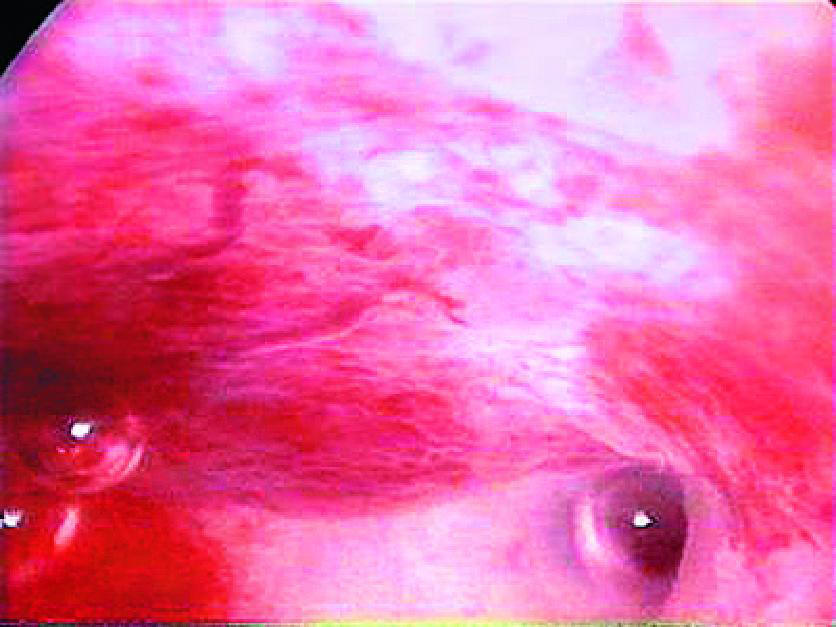
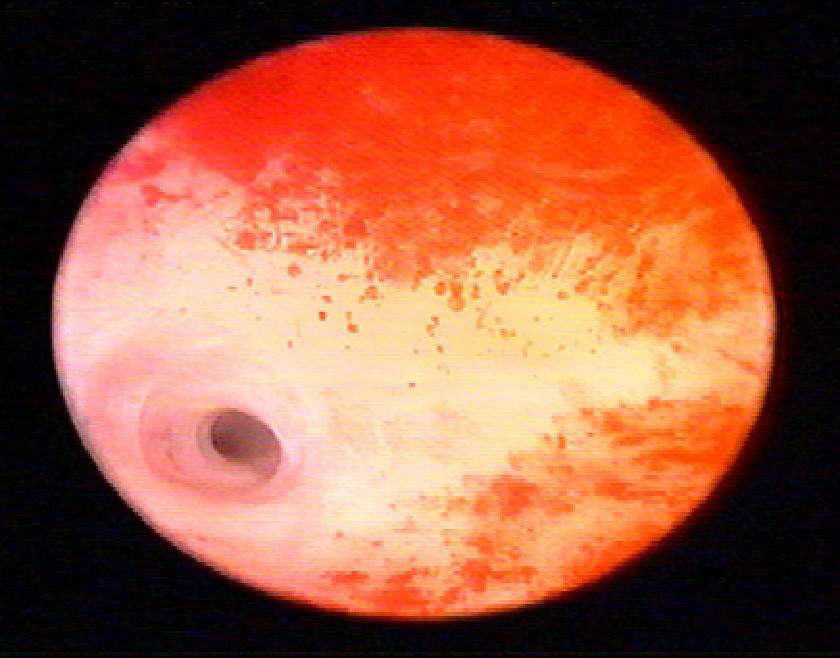
Рис. 7-50. Устье маточной трубы.
У молодых пациенток дно матки как бы вдаётся в её полость (выбухает), также видны углубления в области углов матки. Это часто ошибочно расценивают как седловидную или двурогую матку, хотя это вариант нормы. На самом деле при двурогой матке перегородка обычно опущена низко, а иногда она доходит до области внутреннего зева и, если телескоп сразу же проходит в ту или другую сторону от перегородки, диагноз может быть ошибочным.
Постепенно (начиная с 9–10-го дня менструального цикла) происходит утолщение эндометрия, он становится более сочным, бледнорозового цвета, сосуды не видны. В фазу поздней пролиферации эндометрий на отдельных участках выявляют в виде утолщённых складок (рис. 7–51). Можно осмотреть устья маточных труб.
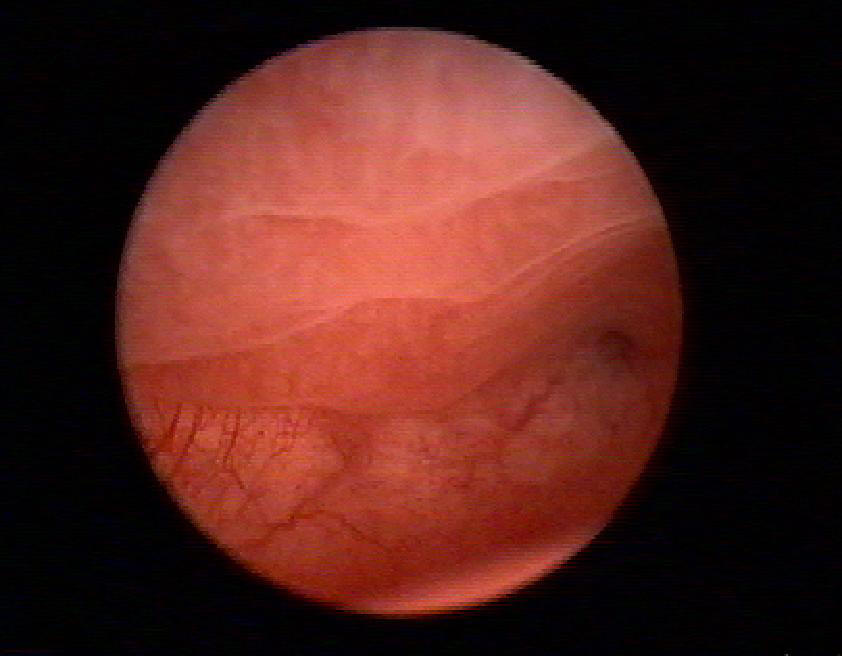
Рис. 7-51. Эндометрий в фазе поздней пролиферации.
Важно отметить, что при нормальном менструальном цикле, в фазе пролиферации эндометрий может иметь различную толщину в зависимости от локализации: более толстый в дне матки и по задней стенке и менее толстый по передней стенке и в нижней трети полости матки.
ЭНДОМЕТРИЙ В ФАЗЕ СЕКРЕЦИИ
Эндометрий сочный, отёчный, утолщён с образованием складок, особенно в верхней трети тела матки (рис. 7–52) Нередко складки приобретают полиповидную форму, цвет эндометрия бывает желтоватым. За 2–3 дня до менструации эндометрий приобретает красноватый оттенок. Изза выраженного утолщения и складчатости эндометрия устья маточных труб не всегда возможно увидеть. В этой фазе эндометрий легко можно повредить расширителями Гегара или телескопом, это может вызвать кровотечения из эндометрия. Накануне менструации эндометрий может быть ошибочно принят за патологию (полиповидную гиперплазию). В связи с этим время проведения гистероскопии (фазу менструального цикла) считают очень существенным, и оно должно быть зафиксировано для патоморфолога.
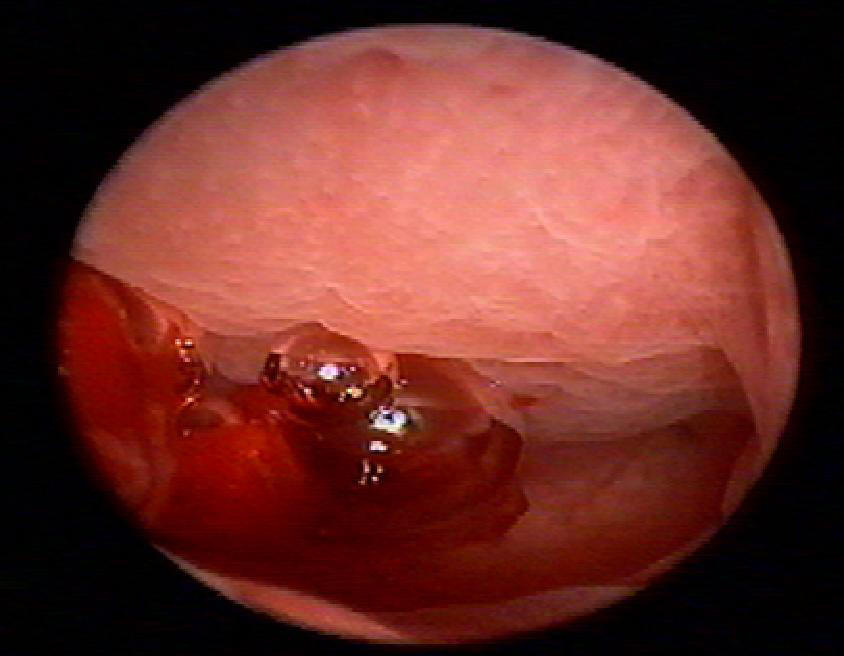
Рис. 7-52. Эндометрий в фазе секреции.
ЭНДОМЕТРИЙ ВО ВРЕМЯ МЕНСТРУАЦИИ
В первые 2–3 дня менструации полость матки выполнена большим количеством обрывков эндометрия от бледнорозового до тёмнобагрового цвета, особенно в их много в верхней трети. В нижней и средней трети эндометрий тонкий, бледнорозового цвета с мелкоточечными кровоизлияниями и участками старых кровоизлияний. При полноценном менструальном цикле уже ко 2–му дню менструации происходит почти полное отторжение слизистой оболочки матки, лишь на отдельных участках, как правило, в дне матки выявляют мелкие обрывки слизистой оболочки (рис. 7–53). 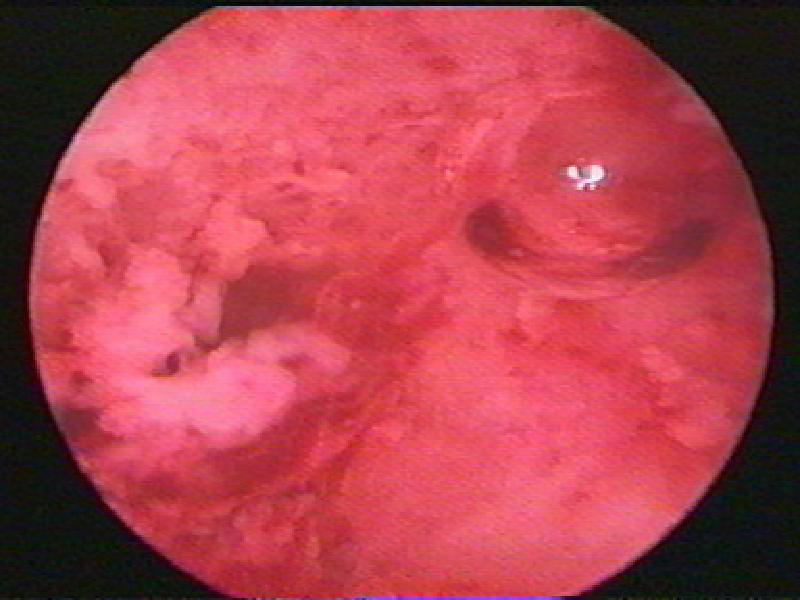
Рис. 7-53. Эндометрий во время менструации.
АТРОФИЯ ЭНДОМЕТРИЯ
Нормальное состояние у женщин в периоде постменопаузы. Слизистая оболочка тонкая, бледная, более чётко видны устья маточных труб, имеющие округлую или щелевидную форму (рис. 7–54) Часто на фоне атрофии эндометрия выявляют внутриматочные синехии, в основном в области устьев маточных труб и дне матки (рис. 7–55).
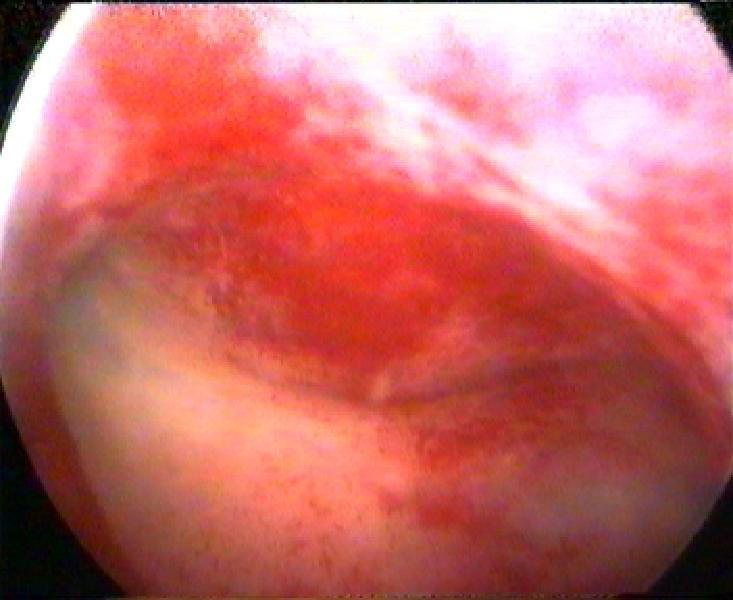
Рис. 7-54. Атрофичный эндометрий.
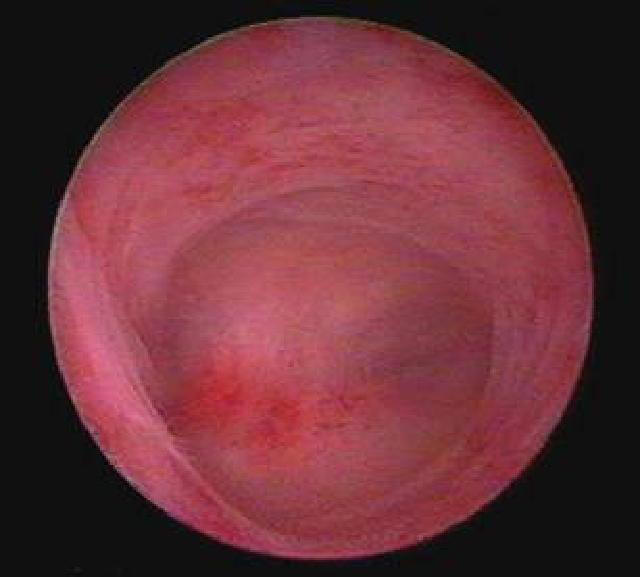
Рис. 7-55. Внутриматочные синехии на фоне атрофичного эндометрия.
ЭНДОЦЕРВИКС
Цервикальный канал имеет веретенообразную форму, соединяясь через наружный зев с влагалищем, а через внутренний зев - с полостью матки. Внутренний зев имеет хорошо выраженное мышечное кольцо. Слизистая оболочка цервикального канала состоит в основном из кубического эпителия, который проникает в строму, образуя глубокие и разветвлённые трубчатые железы. На поверхности слизистой оболочки видны глубокие щели, бороздки (рис. 7–56). В постменопаузе эта складчатость исчезает, поверхность становится более гладкой. Можно увидеть фиброзные волокна, иногда синехии белесоватого цвета (рис. 7–57) Также выявляют кисты небольших размеров (наботовы кисты) с белесоватой прозрачной стенкой, слизистым содержимым, голубоватосероватого цвета (рис. 7–58). Слизистая оболочка цервикального канала иногда бывает представлена мелкими полиповидными разрастаниями. Одиночные полипы цервикального канала видны чётко. Необходимо определить место расположения ножки полипа для прицельного и полного её иссечения (рис. 7–59).
Цервикальный канал необходимо проходить телескопом с особой осторожностью под контролем зрения, во избежание его травмирования и образования ложного хода.
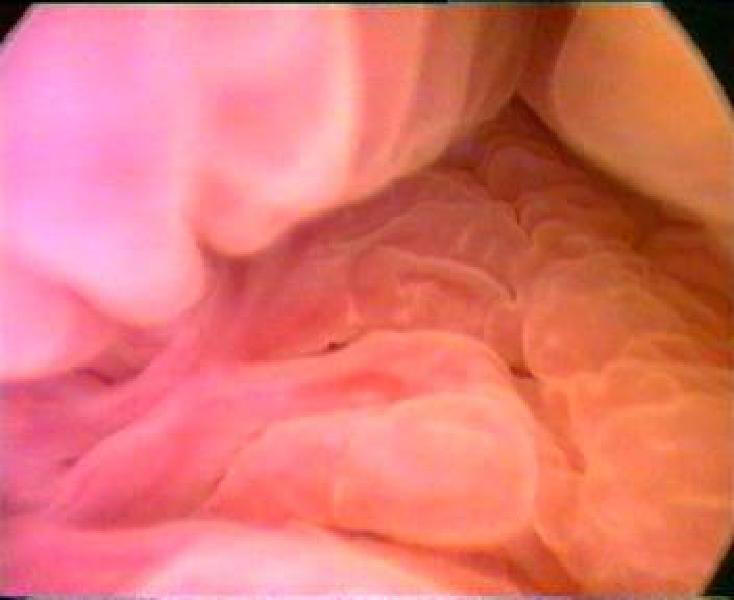
Рис. 7-56. Цервикальный канал (складки).
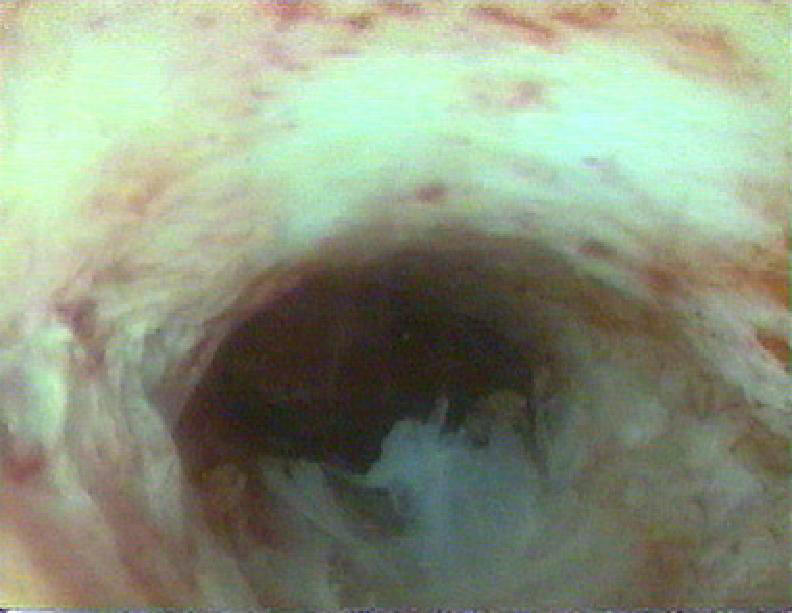
Рис. 7-57. Цервикальный канал (атрофичная слизистая оболочка).
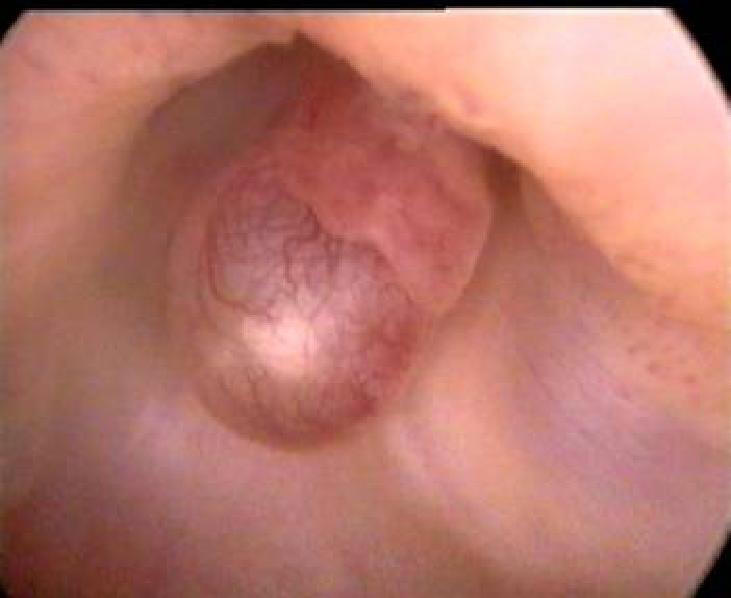
Рис. 7-58. Наботова киста в цервикальном канале.
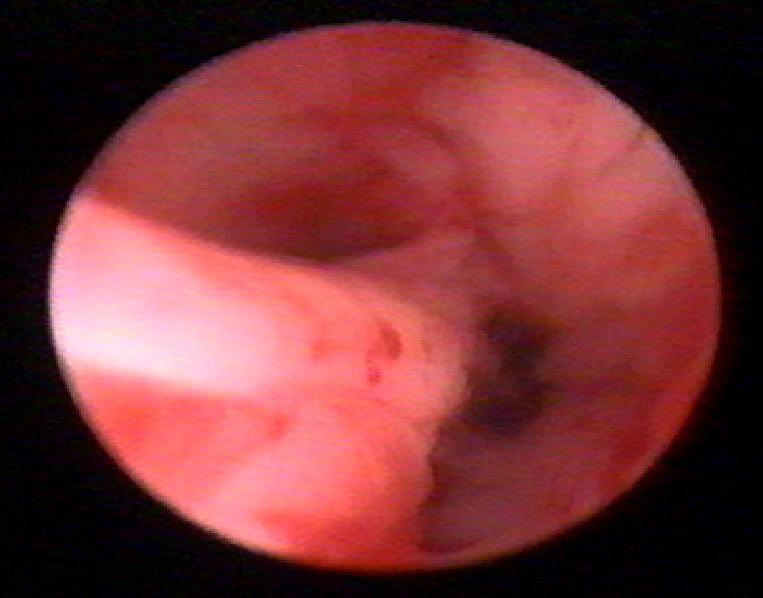
Рис. 7-59. Полип цервикального канала (ножка).
ОСЛОЖНЕНИЯ ГИСТЕРОСКОПИИ
Во время диагностической и оперативной гистероскопии возможны осложнения. Безусловно, большее количество осложнений описано при выполнении оперативной гистероскопии, проведении сложных эндоскопических, длительных по времени операций. Серьёзные осложнения редки, но, тем не менее, о них надо помнить и знать их, уметь вовремя распознать и либо предотвратить, либо скоррегировать возникшее осложнение. Описанные осложнения можно разделить на следующие группы:
- анестезиологические;
- осложнения, вызванные средой для расширения полости матки;
- хирургические.
АНЕСТЕЗИОЛОГИЧЕСКИЕ ОСЛОЖНЕНИЯ ГИСТЕРОСКОПИИ
Чаще всего возникают аллергические реакции на вводимые анестетики, вплоть до развития анафилактического шока. В связи с этим перед операцией необходимо полное обследование пациенток. Необходим тщательный сбор анамнеза, особенно в отношении непереносимости ЛС. Во время операции возможны и любые другие анестезиологические осложнения, поэтому операционная, где проводят гистероскопию, должна быть полностью оснащена для оказания необходимой помощи. Желательно проводить операцию при постоянном мониторировании пульса и давления. Анестезиолог в ходе операции вправе решить вопрос о досрочном прекращении процедуры.
ОСЛОЖНЕНИЯ ГИСТЕРОСКОПИИ, ВЫЗВАННЫЕ СРЕДАМИ ДЛЯ РАСШИРЕНИЯ ПОЛОСТИ МАТКИ
Для расширения полости матки используют углекислый газ и жидкости. Осложнения могут возникнуть как при использовании газа, так и жидких сред.
При использовании углекислого газа возможны следующие осложнения:
- сердечные аритмии вследствие метаболического ацидоза;
- газовая эмболия, которая может привести к смертельному исходу.
Признаки газовой эмболии : резкое падение АД, цианоз, при аускультации выслушивают типичное «журчащее», дробное дыхание.
Названные осложнения лечат анестезиологи. Успех лечения зависит от времени диагностирования осложнения и раннего начала коррекции. В связи с этим операционная должна быть оснащена всем необходимым для проведения реанимационных мероприятий.
Профилактическими мерами для предотвращения этих грозных осложнений считают:
- соблюдение рекомендуемых параметров скорости подачи газа (50–60 мл/мин)и давления в полости матки (40– 50 мм рт.ст.);
- для подачи газа в полость матки допустимо использовать только приборы, приспособленные для гистероскопии (гистерофлятор).
При использовании жидкостей возникают различные проблемы в зависимости от абсорбированного количества. Наиболее грозным осложнением считают жидкостную перегрузку сосудистого русла, которая проявляется гиперволемией, гипонатриемией, отёком лёгких. Риск гипонатриемии связан с применением растворовдиэлектриков, используемых для электрохирургических вмешательств. При жидкостной перегрузке сосудистого русла вводят диуретики, проводят ингаляции кислородом, вводят сердечные препараты. Гипонатриемию лечат внутривенным введением диуретиков и гипертонического раствора. При этом обязательно необходимо контролировать уровень электролитов в крови.
Для предотвращения этих осложнений необходимо соблюдать следующие правила:
- использовать расширяющие среды, подходящие для планирующейся операции;
- использовать оборудование, позволяющие определять давление в полости матки;
- подавать жидкость с определённой скоростью и одновременно отсасывать её;
- поддерживать внутриматочное давление при использовании жидкости для расширения полости матки на возможно низком уровне, обеспечивающем хороший обзор;
- постоянно измерять количество введённой и выведенной жидкости;
- не допускать дефицита жидкости более 1500 мл при использовании низкомолекулярных растворов и 2000 мл при применении изотонического раствора хлорида натрия;
- избегать глубокого повреждения миометрия;
- стараться выполнить операцию в максимально короткое время.
Таким образом, при использовании любой из существующих на сегодня сред для расширения полости матки возможны осложнения. Однако осложнений можно избежать, если помнить о мерах предосторожности и методах их лечения.
ХИРУРГИЧЕСКИЕ ОСЛОЖНЕНИЯ ГИСТЕРОСКОПИИ
Хирургические осложнения при гистероскопии возможны как во время операции, так и в послеоперационном периоде.
К интраоперационным осложнениям относят:
- перфорацию матки;
- кровотечение.
Самое частое осложнение как при диагностической, так и операционной гистероскопии - перфорация матки. Перфорация может произойти при расширении цервикального канала или при проведении какихлибо хирургических манипуляций в полости матки. Факторы, предрасполагающие к перфорации матки: резкая ретроверзия матки, введение гистероскопа при плохом обзоре, наличие распространённой карциномы эндометрия, пожилой возраст пациенток и связанные с этим возрастные изменения тканей (атрофия шейки матки, потеря эластичности тканей).
Эндоскопист должен сразу же выявить это осложнение. На перфорацию указывают следующие признаки: расширитель проходит глубже ожидаемой длины полости матки, нет оттока вводимой жидкости или не удаётся поддерживать давление в полости матки. Перфорация также может быть распознана при обнаружение в зоне видимости петель кишечника или брюшины малого таза. Если гистероскоп находится в параметрии (непроникающая перфорация в листки широких связок матки), эндоскопист видит весьма интересную картину: тонкие «нити», как бы нежную «вуаль». Наблюдают также непроникающие перфорации в стенку матки, при которых диагноз не всегда правильно интерпретируют (рис. 7–60).
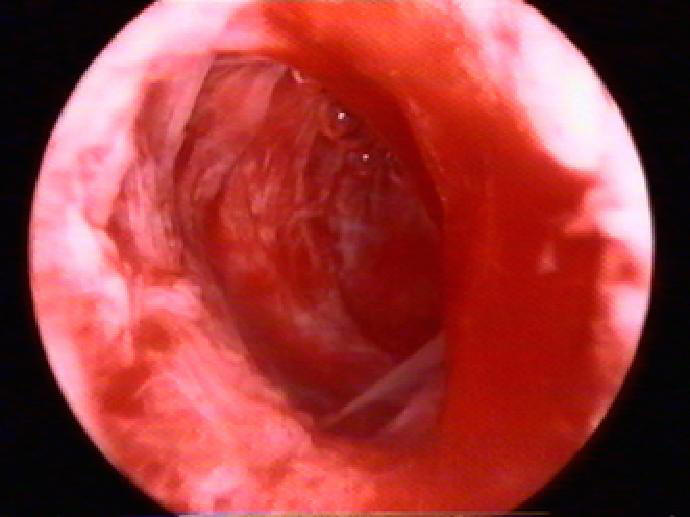
Рис. 7-60. Непроникающая перфорация матки (ложный ход).
При подозрении на перфорацию матки операция должна быть остановлена. Тактика ведения пациенток при перфорации матки зависит от величины перфорационного отверстия, а также от того, чем была произведена перфорация, локализации перфорационного отверстия, наличия повреждения органов брюшной полости.
Консервативное лечение показано при небольших размерах перфорационного отверстия и при твёрдой уверенности, что отсутствуют повреждения органов брюшной полости и признаки внутрибрюшного кровотечения в параметрии. Назначают холод на низ живота, препараты, увеличивающие сократимость миометрия, антибиотики. Проводят динамическое наблюдение. Перфорацию боковой стенки матки наблюдают редко. Тем не менее такое повреждение может привести к образованию гематомы в широкой связке, которая при её нарастании может потребовать последующей лапаротомии. Более тяжёлые перфорации возникают при работе с резектором, резектоскопом или лазером. Эндоскопическими ножницами (введёнными через операционный канал гистероскопа) редко можно повредить соседние органы, чаще это происходит при работе с резектоскопом или лазером.
Перфорацию во время операционной гистероскопии легко распознать, так как внутриматочное давление резко падает (за счёт ухода жидкости в брюшную полость), при этом резко ухудшается видимость. Если в этот момент электрод не был активизирован, операцию немедленно прекращают, при отсутствии признаков внутрибрюшного кровотечения проводят консервативное лечение. Если же хирург не уверен в том, был ли электрод активизирован в момент перфорации и есть риск повреждения органов брюшной полости, показана лапароскопия с ушиванием перфорационного отверстия и ревизией органов брюшной полости, а при необходимости выполняют лапаротомию.
Перфорацию матки можно предотвратить, соблюдая следующие правила:
- расширять шейку матки следует бережно, можно использовать ламинарию;
- гистероскоп нужно вводить в полость матки под визуальным контролем;
- техническое исполнением операции должно быть правильным;
- необходимо помнить о возможной толщине стенки матки в разных её участках при проведении хирургических манипуляций;
- при операциях повышенной сложности с риском перфорации стенки матки необходим лапароскопический контроль.
Кровотечения при диагностической и операционной гистероскопии могут быть вызваны травмой шейки матки пулевыми щипцами, расширителем, при перфорации матки и при проведении хирургической операции.
Если кровотечение возникает сразу же после окончания операции, необходимо осмотреть шейку матки. Такое кровотечение обычно не бывает обильным, его можно остановить придавливанием места наложения пулевых щипцов или наложением шва на шейку матки.
Кровотечение, вызванное перфорацией матки, лечат в зависимости от характера кровотечения и характера перфорации. Возможно консервативное лечение, но иногда требуется выполнение лапаротомии.
Кровотечения, не связанные с перфорацией матки, обычно бывают следствием глубокого повреждения миометрия и травмирования крупных сосудов (рис. 7–61). Сначала необходимо попробовать скоагулировать кровоточащие сосуды шаровым электродом или провести лазерную коагуляцию. Если эти методы не помогают, можно ввести в полость матки катетер Фолея № 8 с последующим его расширением до 30 мл. Допустимо оставить катетер в полости матки на срок до 12 ч. Такая тампонада сосудов может иметь успех. Помимо этого, следует проводить гемостатическую терапию. Очень редко, если и эта процедура не помогает, приходится выполнять гистерэктомию.
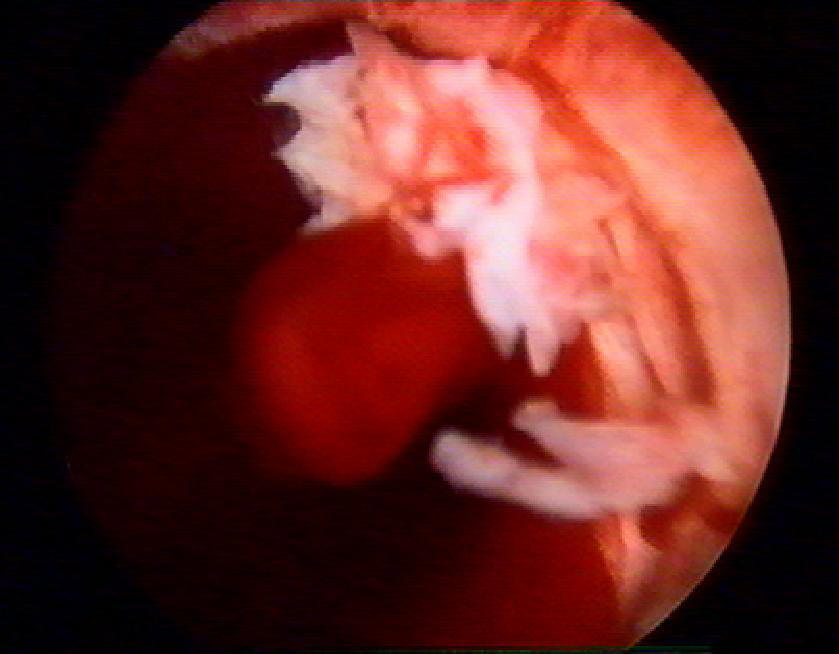
Рис. 7-61. Кровотечение из ложа удалённого узла.
Основная мера профилактики операционных кровотечений состоит в том, что необходимо избегать глубокого повреждения миометрия, особую осторожность соблюдать при операциях на боковых стенках матки и в области внутреннего зева, где расположены крупные сосудистые пучки.
В послеоперационном периоде наиболее часто наблюдают следующие осложнения:
- кровотечение послеоперационного периода;
- инфекционные осложнения;
- образование внутриматочных синехий;
- гематометра;
- ожоговые повреждения соседних органов.
Гистероскопией матки называется процедура осмотра ее внутренней поверхности с помощью оптоволоконного прибора, изображение с которого врач наблюдает на мониторе. Поскольку вход в маточную полость защищен шейкой матки, чей канал в норме закрыт, гистероскопия считается инвазивной процедурой и требует проведения анестезии. Выделяют несколько видов гистероскопического обследования. В зависимости от необходимого в конкретном случае и принимается решение, будет манипуляция проводиться амбулаторно, или понадобится госпитализация. Процедура имеет свои противопоказания и особенности проведения; выполняется после определенной подготовки.
Виды манипуляции
В зависимости от целей выполнения, гистероскопия может быть:
- диагностической: производится только осмотр маточной полости, без нарушения целостности тканей; выполняется под местной анестезией аппаратом гистерофиброскопом;
- хирургической: во время осмотра есть возможность удалить небольшие внутриматочные образования (специальными тонкими щипцами), после чего отправить их на гистологическое исследование. Выполняется в условиях стационара под внутривенным наркозом с помощью аппарата гистерорезектоскопа;
- контрольной. Это та же диагностическая гистероскопия, но которая выполняется повторно – для оценки результатов лечения, диагностики рецидивов некоторых заболеваний (например, полипов).
Все эти три вида процедуры выполняются после расширения полости матки (в норме она не находится в расправленном состоянии) стерильной жидкостью или газом.
Отдельным видом можно назвать последнюю инновацию – микрогистероскопию.
Гистероскопия может выполняться планово (после подготовки), срочно (подготовка минимальна) и экстренно (если стоит вопрос об угрожающем для жизни женщины состоянии). Данное исследование выполняется перед операцией на органах малого таза, но его проводят и в процессе хирургического вмешательства, чтобы не рассекать стенки матки скальпелем для ее внутреннего осмотра.
Показания
Гистероскопия проводится в любом периоде жизни: у юных девушек, нерожавших и рожавших женщин, во время менопаузы.
Она проводится при подозрении (которое возникло на УЗИ или кольпоскопии) на такие заболевания:
- аденомиоз;
- или (для дифференцирования его с раком матки);
- спайки (синехии) в маточной полости;
- подслизистую ;
- остатки плодного яйца после медицинского или самопроизвольного аборта;
- аденомиоз;
- пороки развития матки;
- инородное тело в маточной полости;
- свищи, связывающие матку с другими органами;
- перфорацию стенки матки;
- рак эндометрия.
 Гистероскопия необходима
:
Гистероскопия необходима
:
- для уточнения локализации фрагментов или целой внутриматочной спирали;
- при бесплодии, если другими инструментальными методами не выявлено никаких других причин;
- для выяснения причин неудачи ЭКО;
- после перенесенных на матке операций;
- при нарушении менструального цикла в репродуктивном и перименопаузальном периоде (особенно если месячные обильные и нерегулярные);
- после таких осложнений беременности, как пузырный занос или хорионэпителиома;
- в качестве контроля при лечении патологий эндометрия гормонами;
- для подготовки к беременности, если до этого стенка матки была перфорирована, или было много абортов;
- если самостоятельно нельзя удалить спираль, которая простояла 5 и более лет.
Противопоказания
Гистероскопию нельзя выполнять в таких случаях:
- во время воспаления наружных репродуктивных органов (чтобы не распространить инфекцию в матку);
- при III-IV степенях чистоты мазка из влагалища;
- женщина переносит одну из острых болезней, вызванных микробами: грипп, пневмонию, пиелонефрит, тромбофлебит, ангину;
- при тяжелых патологиях сердца, сосудов, почек, печени;
- рак цервикального канала;
- во время беременности;
- при обильном кровотечении из матки;
- стенка матки была перфорирована недавно;
- есть данные о непроходимости канала шейки матки.
Как подготовиться
Чтобы процедура прошла без осложнений и не оставила о себе неприятных воспоминаний, а, тем более, осложнений, нужно:
- неделю не спринцеваться и не пользоваться вагинальными формами препаратов;
- за двое суток отказаться от половых контактов;
- вечером накануне манипуляции сделать клизму до чистой воды;
- последний перед гистероскопией прием пищи – не позже 19:00, а воды – до 24:00;
- непосредственно перед манипуляцией нужно опорожнить мочевой пузырь.
Диета не нужна.;
Заключение о том, не противопоказана ли женщине процедура, дают совместно гинеколог и терапевт. Последний может также направить к узким специалистам (кардиологу, невропатологу и так далее), если имеются какие-то заболевания.
На какой день цикла выполняется
Оптимально гистероскопия выполняется на 5-7-е сутки цикла, когда эндометрий еще очень тонкий и не будет кровоточить (рак эндометрия не будет отторгаться с менструальным кровотечением). В некоторых случаях нужно проводить исследование в другой период цикла, тогда об этом женщину должен предупредить врач.
Нужно ли ложиться в больницу
Госпитализация не нужна, если:
- предполагается, что не нужно будет выполнять биопсию;
- процедура будет проводиться рожавшей женщине не в периоде менопаузы;
- пациентка не страдает приступами паники, сердечными заболеваниями.
Перед ЭКО
Манипуляция в период беременности не показана, так как она может привести к выкидышу.
Методика проведения процедуры
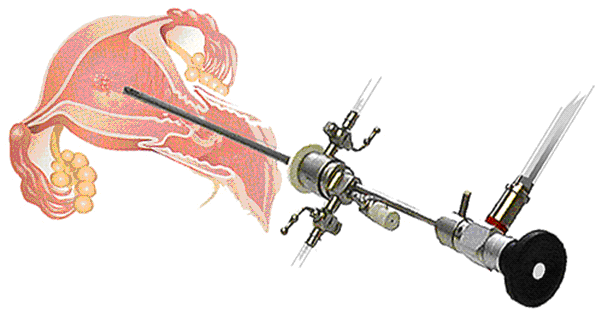 Пациентка, раздетая ниже пояса, ложится на операционный стол. Если планируется внутривенный наркоз, руки и ноги женщины мягко фиксируются, а в вену вводят препараты, которые вызывают медикаментозный сон.
Пациентка, раздетая ниже пояса, ложится на операционный стол. Если планируется внутривенный наркоз, руки и ноги женщины мягко фиксируются, а в вену вводят препараты, которые вызывают медикаментозный сон.
Во влагалище вставляют зеркало-расширитель, через которое вводят прибор гистероскоп, имеющий два входа: через один проходит оптическая система, второй подключен к подаче газа или жидкости. После заполнения матки она расширяется, и у врача появляется возможность ее нормально рассмотреть. Болезненно только проведение аппарата через шеечный канал, поэтому, если не проводится общий наркоз, шейку обрабатывают местным анестетиком.
После гистероскопии
 Судя из отзывов прошедших гистероскопию женщин, болезненные ощущения в лобковой области или в промежности отмечаются только в первые сутки после исследования. В этом случае нужно принять «Ибупрофен», «Анальгин», «Кетанов», а если пациентка находится в стационаре, ей делают инъекцию обезболивающего препарата.
Судя из отзывов прошедших гистероскопию женщин, болезненные ощущения в лобковой области или в промежности отмечаются только в первые сутки после исследования. В этом случае нужно принять «Ибупрофен», «Анальгин», «Кетанов», а если пациентка находится в стационаре, ей делают инъекцию обезболивающего препарата.
Обильные выделения крови из матки отмечаются только в первые трое суток после процедуры, но кровь не должна заполнять более 1 прокладки в час, иначе нужно обращаться за медицинской помощью. Большинство женщин говорят, что выделения крови были обильными только в первый день, затем отмечались скудные выделения крови и слизи.
2–3 дня после исследования нельзя:
- пользоваться тампонами;
- жить половой жизнью;
- спринцеваться;
- принимать ванну;
- купаться в бассейне;
- посещать парную бани или сауны (мыться под душем можно).
Если во время процедуры удалялись полипы или проводилось диагностическое выскабливание, 2 месяца нужно предохраняться от возможной беременности.
Когда требуется помощь врача
Выделения после гистероскопии – это не месячные, а кровь из травмированных сосудов. Она должна выделяться, но такие выделения могут длиться не более 5 дней, только если не проводилось выскабливание или удаление полипов (тогда может быть дольше).
Нужно обращаться к врачу, если:
- выделения обильные;
- кровь выделяется более 5 дней;
- поднялась температура;
- ильные боли в животе присутствуют более 5 дней;
- выделения на любой день имеют неприятный запах;
- черная кровь.
Менструация после гистероскопии
Если проводилась диагностическая, контрольная или микрогистероскопия, то допускается только небольшая задержка менструального кровотечения. Если же проводилась биопсия или выскабливание, то менструация появится гораздо позже – через месяц или чуть больше. Нужно обратить внимание, если выделения будут более обильными, чем обычно.
Осложнения процедуры
Гистероскопия может осложняться:
- попадание газа, который применялся для расширения матки, в кровеносные сосуды;
- перфорацией стенкой матки;
- кровотечение из травмированных сосудов;
- атрофия или ригидность шейки матки, что может создать проблему для естественных родов.
Из 10 оставленных отзывов женщин, которые прошли данную процедуру, про осложнения не указывает ни один.



