Как проходит операция по удалению варикоцеле и противопоказания к проведению. Операция при варикоцеле: какие виды операций существуют и как их делают
Варикоцеле — это заболевание, поражающее коронарные сосуды, которые снабжают кровью органы малого таза и половые органы мужчины. Вены расширяются, их эластичность ухудшается, и возникает увеличение кровотока. При этом сильно страдает яичковая вена. Это вызывает некоторый дискомфорт и болезненные ощущения после перенапряжения. Расширение вен семенного канатика приводит к возникновению .
Одним из последствий варикоцеле становится полное или частичное бесплодие, которое происходит из-за гибели сперматозоидов в перегретом от переизбытка венозной крови яичке.
Распространенной причиной развития варикоцеле является увлечение поднятием тяжестей и занятия тяжелой атлетикой. От этого повышается давление крови в венах малого таза, а затем и в мошонке. Генетическая предрасположенность к заболеванию тоже является частой причиной его развития. Травмы половых органов во время спортивных мероприятий, несчастных случаев и ссор могут стать причиной развития варикоцеле. Заболевание может наблюдаться в любом возрасте, в том числе и у подростков. Существуют различные виды операций, которые можно сделать разными способами, чтобы решить проблемы с венами и вернуть мужское здоровье. Операции по варикоцеле повышают возможность для мужчин стать отцом, зачав ребенка естественным путем. Половина мужчин после операции становится отцами без использования методов искусственного оплодотворения.
Какие стадии проходит болезнь
 Это заболевание после возникновения проходит четыре стадии. Диагностируют его в начале развития только с помощью ультразвукового исследования или допплерографии. Каждая степень поражения определяется по расширению вен пораженной яичковой вены и семенного канатика.
Это заболевание после возникновения проходит четыре стадии. Диагностируют его в начале развития только с помощью ультразвукового исследования или допплерографии. Каждая степень поражения определяется по расширению вен пораженной яичковой вены и семенного канатика.
При первой степени вены будут иметь незначительное расширение и при пальпации никак себя не проявляют и не прощупываются.
Вторая степень характеризуется увеличением вен настолько, что они прощупываются у пациента в положении стоя.
При наступлении третьей степени расширенные вены легко прощупываются, когда пациент и стоит, и лежит.
Если расширенные вены семенного канатика и яичка расширены настолько, что их можно увидеть при поверхностном осмотре, то это четвертая степень, когда болезнь уже запущена.
Варикоцеле не угрожает жизни мужчине, но понижает качество жизни, потому что его мучают несильные постоянные боли в паху. Опасность этого заболевания в том, что мужчина становится полностью бесплодным. Поэтому врачи рекомендуют провести операцию, необходимость которой и ее срочность зависят от сопутствующих симптомов.
Когда операция при варикоцеле необходима
 Если мужчина молод, и у него при варикоцеле в начальной стадии спермограмма имеет плохие результаты, то делают операцию, чтобы сохранить способность к оплодотворению. При варикоцеле низкие показатели спермограммы указывают на развитие патологических процессов в яичках, которые могут быть необратимыми.
Если мужчина молод, и у него при варикоцеле в начальной стадии спермограмма имеет плохие результаты, то делают операцию, чтобы сохранить способность к оплодотворению. При варикоцеле низкие показатели спермограммы указывают на развитие патологических процессов в яичках, которые могут быть необратимыми.
Если при осмотре в яичке наблюдается атрофия, и оно изменено в размерах, есть боли в паху, то всегда при этих симптомах рекомендуется операция. При варикоцеле нельзя заниматься самолечением и искать способы альтернативного лечения, потому что нет другого способа, кроме хирургического вмешательства.
Любая из выбранных пациентом операций имеет одну цель: перекрыть вены в области семенного канатика и переправить кровоток в другое русло.
Существует несколько видов оперативного лечения варикоцеле. Чем современнее будет метод, тем легче пройдет операция, и восстановительный период будет наименьшим. Ощущения пациента во время ее проведения различны, но применение анестезии не дает почувствовать боль. Время проведения операции будет зависеть от того, какой вид хирургического вмешательства предстоит перенести пациенту. Среднее время операции, которое необходимо хирургу для работы — это один час. Сколько длится послеоперационный период, зависит от того, какие виды хирургического вмешательства будут применяться.
Виды операций при варикоцеле
 Самой щадящей и современной стала микрохирургическая операция Мармара. Это лучший хирургический способ лечения варикоцеле. Во время ее проведения делают перевязку расширенных яичковых вен. Это действие прекращает обратный ток крови, который губит образование сперматозоидов. Благодаря щадящим минимальным разрезам воспалительные процессы и боль отсутствуют. При микрохирургической операции при варикоцеле реабилитационный период проходит в рекордные сроки. Этот современный метод представляет собой хирургическое вмешательство с использованием местного наркоза. Сначала хирургу нужно сделать небольшой паховый разрез, куда входит специальный катетер, и операция проходит с использованием общего обезболивания. Цель микрохирургической реваскуляризации яичка — восстановить кровоток по яичковой вене.
Самой щадящей и современной стала микрохирургическая операция Мармара. Это лучший хирургический способ лечения варикоцеле. Во время ее проведения делают перевязку расширенных яичковых вен. Это действие прекращает обратный ток крови, который губит образование сперматозоидов. Благодаря щадящим минимальным разрезам воспалительные процессы и боль отсутствуют. При микрохирургической операции при варикоцеле реабилитационный период проходит в рекордные сроки. Этот современный метод представляет собой хирургическое вмешательство с использованием местного наркоза. Сначала хирургу нужно сделать небольшой паховый разрез, куда входит специальный катетер, и операция проходит с использованием общего обезболивания. Цель микрохирургической реваскуляризации яичка — восстановить кровоток по яичковой вене.
Восстановление после варикоцеле при микрохирургическом вмешательстве происходит быстро. Ощущение боли отсутствует, и возможность рецидива практически исключена. Это единственный щадящий вид из всех операций при варикоцеле, после которого кровообращение в мошонке восстанавливается сразу. При микрохирургической реваскуляризации водянка яичка не встречается. Такая операция особенно показана, если боли сильно выражены, а показания спермограммы резко изменились в худшую сторону.
 Эндоскопические операции при варикоцеле являются распространенным видом лечения этого мужского заболевания в странах европейского сообщества. Их надо делать с использованием эндоскопа и рентгеновского аппарата. Пациенту делают прокол в крупной бедренной вене и через него с помощью катетера под контролем вводят склерозирующее лекарство, чтобы закупорить яичковую вену.
Эндоскопические операции при варикоцеле являются распространенным видом лечения этого мужского заболевания в странах европейского сообщества. Их надо делать с использованием эндоскопа и рентгеновского аппарата. Пациенту делают прокол в крупной бедренной вене и через него с помощью катетера под контролем вводят склерозирующее лекарство, чтобы закупорить яичковую вену.
Эндоскопические операции при варикоцеле часто используются при лечении двухстороннего поражения яичек. Хирургическое вмешательство показано при сильных болях в мошонке и при бессимптомном течении заболевания. Эндоскопическое лечение варикоцеле отличается от классических операций меньшей степенью осложнений и лучшим послеоперационным течением. Операция также проводится под местным обезболиванием. Ее недостаток в том, что рентгеновские лучи вредны для здоровья людей, и это может вызвать осложнения со здоровьем.
Классические операции по удалению вен
Применяется и более старый метод для лечения варикоцеле — операции по Иваниссевичу или Паломо — это классический вид хирургического вмешательства. Ее надо делать с помощью скальпеля под местным наркозом. Задачей хирурга становится правильно перевязать вены, окружающие семенной канатик, используя капроновую нить. С помощью этой операции предотвращают затекание крови в область яичка и снимают перегрев. После того как все сделают, кровоснабжение будет проходить по вспомогательным венам, и состояние пациента нормализуется.
 Недостатком этой операции варикоцеле называют длительный послеоперационный период, так как проходит достаточно много времени, чтобы травмированные половые органы мужчины полностью восстановились. Чтобы снять воспалительный процесс, прооперированные пациенты вынуждены длительное время принимать антибиотики и обезболивающие препараты. У них требуется частая смена стерильных повязок на месте послеоперационного шва. Настоятельно рекомендуется ношение специальной повязки в области мошонки, чтобы не было больно. Это хирургическое вмешательство стараются заменить на более современный вариант для лечения варикоцеле, операции по Иваниссевичу или Паломо дает большой процент рецидивов и осложнений.
Недостатком этой операции варикоцеле называют длительный послеоперационный период, так как проходит достаточно много времени, чтобы травмированные половые органы мужчины полностью восстановились. Чтобы снять воспалительный процесс, прооперированные пациенты вынуждены длительное время принимать антибиотики и обезболивающие препараты. У них требуется частая смена стерильных повязок на месте послеоперационного шва. Настоятельно рекомендуется ношение специальной повязки в области мошонки, чтобы не было больно. Это хирургическое вмешательство стараются заменить на более современный вариант для лечения варикоцеле, операции по Иваниссевичу или Паломо дает большой процент рецидивов и осложнений.
Какие бывают осложнения
Операции варикоцеле в каждом третьем случае дают осложнения. Редко можно встретить перфорацию стенок вен и атрофию яичка. Иногда после проведенного лечения выясняется, что вены остались. Это означает, что операция прошла некачественно. При варикоцеле рецидивы встречаются при всех видах оперативных вмешательств. При более новых методах процент их ниже, а при классических вмешательствах выше. При развитии рецидивов требуется повторная операция, при варикоцеле надо быть готовым и к такому развитию событий.
Более часто, чем рецидивы, встречаются проблемы, возникающие в послеоперационный период. К ним относится водянка яичка и болевой синдром разной степени. Водянка яичка возникает после операции варикоцеле в результате перевязывания лимфатических сосудов.
Боли после операции возникают от перенасыщения придатка яичка кровью. Если в послеоперационный период больно, то синдром снимают обезболивающими препаратами, которые назначает лечащий врач.
Лечение варикоцеле другими способами невозможно. Варикозное расширение вен семенного канатика консервативным лечением не убрать.
Чтобы увеличенные вены привести в нормальное состояние и восстановить нормальный температурный режим, а также доставку кислорода к тканям, нужно провести перекрытие доступа излишней крови к страдающему органу. Кроме различных видов операций, другого лечения нет.
Мужчины, занимающиеся самолечением, просто замедляют переход болезни с одной стадии на другую. Они пьют лекарства и разрушают органы пищеварения.
При появлении симптомов, которые появились впервые, мужчины должны обращаться к андрологу для консультации, диагностики и лечения заболеваний, чтобы надолго сохранить мужское здоровье.
Дата публикации статьи: 08.02.2017
Дата обновления статьи: 18.12.2018
Из этой статьи вы узнаете: почему при варикоцеле операция является единственным методом лечения, виды хирургических вмешательств при этой болезни. Показания и противопоказания к ним, их плюсы и минусы.
Варикоцеле – патология, при которой вены яичка расширяются в виде узлов, извиваются и переполняются кровью. Причина этого – повышение давления в системе яичковых вен за счет обратного заброса крови (рефлюкса) из более крупных вен (почечной, нижней полой), в которые они впадают.
Нажмите на фото для увеличения
Операция позволяет прервать этот рефлюкс путем перевязки, пересечения или . Такое вмешательство полностью избавляет от проблем и последствий, связанных с варикоцеле, возвращая мужчине полноценное здоровье. Лечение не является сложным и выполняется врачами-урологами или хирургами во всех урологических и хирургических стационарах.
Почему операция – единственный выход
Причины и механизмы развития варикоцеле носят чисто механический характер – пораженная яичковая (семенная) вена не способна обеспечивать отток венозной крови от яичка из-за:
- поражения клапанов, расположенных внутри просвета и отвечающих за то, чтобы кровь продвигалась лишь в одном направлении – от яичка вверх в более крупные вены;
- наличия препятствия или повышения давления (венозной гипертензии) в тех крупных венах, в которые впадают семенные, что затрудняет кровоток в них и вызывает венозный застой;
- слабости и дряблости стенок сосудов.
Все это приводит к тому, что кровь не только не оттекает от яичка, а накапливается в его венозных сплетениях за счет обратного заброса (рефлюкса) из крупных сосудистых стволов. В условиях венозного полнокровия чувствительная ткань половых органов теряет нормальную структуру, способность вырабатывать полноценную семенную жидкость и гормоны.
 Механизм циркуляции крови в здоровых и варикозных венах. Нажмите на фото для увеличения
Механизм циркуляции крови в здоровых и варикозных венах. Нажмите на фото для увеличения
Поскольку варикозно измененные вены яичка становятся не сосудами, транспортирующим кровь, а патологическим хранилищем для нее, единственный вариант решения проблемы – прервать порочную связь между ними, что устранит рефлюкс и застой крови. В этом и есть цель операции на варикоцеле. Она подразумевает выделение, перевязку, пересечение или полное удаление основных стволиков семенных вен выше уровня их разветвления на мелкие ветви, образующие между собой сплетения.
Таким образом, будет устранен патологический застой крови в сосудах и яичковых тканях без ущерба для кровообращения. Венозный отток из мошонки будет происходить по системе других сосудов, так как семенная вена является основным, но не единственным путем для кровотока. Тем более что в условиях застоя и повышенного давления в семенной вене дополнительные пути оттока к моменту операции уже хорошо сформированы и будут продолжать формироваться в послеоперационном периоде.
Хирургическое лечение в 80–85% выполняется по поводу левостороннего варикоцеле. Это связано с тем, что левая яичковая вена впадает в почечную, а правая – в нижнюю полую. В силу анатомического расположения, угла разветвления и других особенностей левых почечных сосудов давление в них повышено. Поэтому левосторонняя локализация варикоцеле превалирует над правосторонним.
 Сравнительная схема строения здоровой яичковой вены и пораженной варикоцеле
Сравнительная схема строения здоровой яичковой вены и пораженной варикоцеле
Виды операций, показания и противопоказания к ним
Существует два основных вида хирургических вмешательств при варикоцеле:

Цель всех методов одна и та же – ликвидировать сброс по яичковой вене, перекрыв ее просвет. Различаются способы достижения этой цели.
В таблице описаны особенности классических и миниинвазивных (щадящих) операций:
| Характеристики операции | Классическое вмешательство | Миниинвазивное вмешательство |
|---|---|---|
| Разрез | От 2–3 до 5–7 см (зависит от телосложения больного) | Не нужен, 2–3 прокола кожи 1 см |
| Время операции | От 10–15 до 30–40 минут | Около 15–20 минут |
| Наркоз | Внутривенный или местный | Глубокий с аппаратным дыханием |
| Выписка | На 3–5 день | На 2–3 день |
| Боль после операции | Умеренная или выраженная, снимается обычными обезболивающими | Легкая или отсутствует |
| Показания | Варикоцеле 2–3 степени | Варикоцеле любой степени (1–2-3) |
| Возможность рецидива | От 10 до 20% | Не более 2–3% |
| Рубец | Небольшой, малозаметный | Отсутствует |
| Цена (зависит от клиники) | От 250–300 до 650–700 у. е. | От 450–500 до 10 000 у. е. |
Все операции на варикоцеле имеют общие противопоказания, которые всегда носят временный характер. Это может быть:
- обострение хронических болезней;
- острые, инфекционные или гнойные процессы в организме;
- декомпенсация функций внутренних органов (почечная, сердечная, легочная, печеночная недостаточность);
- пониженная или повышенная свертываемость крови;
- выраженная анемия.
Как все происходит: подготовка и ход вмешательства
Любая операция по устранению варикоцеле выполняется в плановом порядке. Это значит, что больные сначала всесторонне обследуются, и только после этого принимается решение о возможности проведения вмешательства, выбирается оптимальный метод.
Как подготовиться
Подготовка состоит из общепринятых предоперационных мероприятий:
- Стандартное и дополнительное обследование (общеклинические анализы крови и мочи, биохимия, свертываемость и группа крови, ЭКГ, УЗИ мошонки и брюшной полости с допплеровским усилением, рентген легких).
- Выбор оперирующего уролога или хирурга и госпитализация в урологическое или хирургическое отделение.
- Последний прием пищи накануне вечером, утром в день операции есть и пить запрещено.
- Утром перед операцией нужно опорожнить мочевой пузырь, тщательно побрить паховые области и живот.
Обезболивание
Решение о методе обезболивания принимает лечащий врач совместно с больным в зависимости от вида операции. Если речь идет о лапароскопическом вмешательтве, то вариант лишь один – наркоз, который будет проводить врач-анестезиолог. В таком случае в вену устанавливается катетер, через который вводятся препараты, погружающие больного в наркоз. Во время операции дыхание поддерживается аппаратом искусственной вентиляции через эндотрахеальную трубку, установленную в трахею.
Классическую операцию Иваниссевича можно выполнить либо под местной анестезией, либо под мягким внутривенным наркозом. В первом случае оперируемая область обкалывается местными анестетиками (лидокаин, новокаин), и больной не чувствует боли, хотя находится в сознании. Внутривенный наркоз погружает в состояние наркозного сна, но не нарушает самостоятельного дыхания и не требует искусственной вентиляции легких на аппарате.
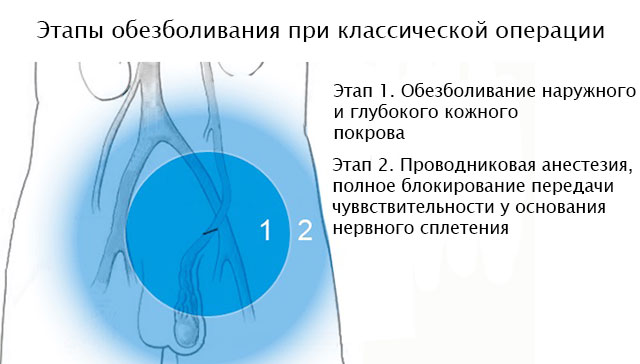
Этапы классического вмешательства
Операция Иваниссевича
- Косой разрез кожи в левой подвздошной области.
- Рассечение и разъединение мягких тканей под кожей.
- Проникать в брюшную полость не нужно, так как семенная вена расположена забрюшинно.
- Выделение в забрюшинной клетчатке расширенной семенной (яичковой) вены, ее иссечение на протяжении нескольких сантиметров. Пересеченные концы сосуда перевязывают нерассасывающейся нитью.
- Перед перевязкой нижнего конца вены обязательно выдавливается оставшаяся кровь в варикозно расширенных сплетениях яичка.
- Послойное зашивание раны. Кожу можно ушивать косметическим внутрикожным швом. Такой прием позволит достичь максимального косметического эффекта и сделать рубец незаметным.
 Классическая операция по методу Иваниссевича. Нажмите на фото для увеличения
Классическая операция по методу Иваниссевича. Нажмите на фото для увеличения
Лапароскопическая операция
Устранение варикоцеле лапароскопическим путем происходит так:
- Прокол живота и нагнетание в его полость воздуха. Это нужно для того, чтобы органы отодвинулись друг от друга, а не закрывали место расположения расширенных вен.
- Введение лапароскопической видеокамеры и еще двух инструментов через отдельные проколы брюшной стенки в области пупка и нижних боковых отделов живота.
- Под контролем изображения на мониторе, которое выводится из видеокамеры, с помощью манипуляторов-инструментов выделяется и отсекается 2–3 см вены, концы которой пережимаются специальными металлическими клипсами.
- Извлечение инструментов, наложение на проколы кожи по одному косметическому шву.
 Лапароскопия при варикоцеле
Лапароскопия при варикоцеле
Возможные осложнения
Несмотря на относительную простоту выполнения операции на варикоцеле, она может привести к послеоперационным осложнениям и неудачам. Наиболее часто это:
- Водянка яичка – увеличение в размерах за счет отека и скопления жидкости в мошонке.
- Кровотечение, гематома, нагноение послеоперационной раны.
- Атрофия яичка – уменьшение в размерах, снижение функции оперированного яичка.
- Болевой синдром в области послеоперационного рубца.
Бояться оперативного вмешательства из-за возможности осложнений не стоит, поскольку они возникают очень редко, не более чем у 1–2% прооперированных.

Жизнь после операции
Ниже приведены ответы на наиболее важные вопросы, касающиеся послеоперационного периода при операции по поводу варикоцеле яичка.
Когда можно вставать и ходить
Если процедура выполнялась под местной анестезией, уже через 2–3 часа можно попытаться встать и пройтись в пределах палаты. В случае наркоза лучше подождать не менее 6 часов. Если попытки встать и пройтись сопровождаются головокружением и слабостью, лучше просто посидеть на кровати и повторить попытку через некоторое время. Обычно к вечеру большинство больных ходят без затруднений.
Насколько сильно болит рана, и как снять боль
После лапароскопической операции боли практически нет, а после классической могут быть умеренно выраженные, усиливаются при напряжении брюшной стенки (кашель, повороты туловища, ходьба). В любом случае их легко снять введением обезболивающих препаратов: Дексалгина, Кетопрофена, Кетанова, Ибупрофена и пр.

Уход за раной и снятие швов
Раны должны быть закрыты легкой марлевой повязкой. Желательно ежедневно менять ее, обрабатывая рану антисептиками (Спирт, Бетадин). Оптимальный срок для снятия швов – 7–8 сутки послеоперационного периода.
Выписка домой
Если пациент чувствует себя хорошо, и нет никаких признаков осложнений, после лапароскопического вмешательства, он может быть выписан на 2–3 день, а после классического – через 3–4 дня.
Занятия сексом и планирование беременности
Половые отношения разрешены через 3 недели. Оптимальный срок для планирования беременности – более 6 месяцев после операции.
Выход на работу и занятия спортом
Прооперированные мужчины считаются временно нетрудоспособными и находятся на больничном 2 недели после лапароскопической операции и 3 недели после классической. Тяжелый труд и занятия спортом исключаются на 1 месяц после лапароскопии и на 2–3 месяца после операции Иваниссевича.
Прогноз
Операция по устранению варикоцеле яичка – относительно простой, надежный, а главное, единственный метод лечения этой болезни. В целом устранить ее навсегда удается в 90%. Вероятность рецидива (через 5–10 лет) зависит от метода вмешательства: при классической методике – 20%, при лапароскопической – 2%. Функциональные результаты в виде улучшения подвижности сперматозоидов отмечаются в 90–95%, полное восстановление наступает в среднем в 50–60%. Отказ от операции рано или поздно заканчивается нарушением структуры яичка и бесплодием в 100% случаев.
Операция варикоцеле яичка просто необходима, если болезнь доставляет неудобства и течение болезни переросло 1 степень. Вышеупомянутым недугом страдают 20% населения (мужского пола) и «исцеление» большинства людей из этого числа напрямую зависит от оперативного вмешательства.
Как проходит операция по удалению варикоцеле?
Наиболее прогрессивная методика - микрохирургическое подпаховое перетягивание вен яичка. При применении данного способа через вырез на коже (длиной до 3 сантиметров) «вынимают» расширенные вены семенного канатика (ниже пахового канала).
Все происходит под наблюдением микроскопа и с помощью микрохирургических инструментов: выделяют набухшие венки яичка и вырезают их. Завершается операционный процесс наложением шва. Если вмешательство прошло успешно, и пациент чувствует себя удовлетворительно, то спустя 2 часа он может покинуть реанимацию. Редко бывают осложнения после того, как сделают операцию варикоцеле. Все зависит от индивидуальности организма человека, опыта врачей, медоборудования. Иногда происходит развитие водянки. Очень часто пациенты жалуются на то, что «остались заметны вены». Верный выбор врача сократит шансы получить плачевные последствия после лечения.
На сегодняшний день микрохирургическая резекция - самый распространенный оперативный метод избавления от расширенных вен мошонки. Плюсы: травмирование лимфатических сосудов - минимально, яичковая артерия остается сохранена. Успех этого метода - 95 %. Данное хирургическое вмешательство можно проводить как под местной анестезией, так и под наркозом.
Для наглядности избавления от проблемы микрохирургическим путем посмотрите удаление варикоцеле на видео ниже.
Если «покопаться», от чего в основном всегда исходит «корень проблемы» под названием варикоцеле, то выяснится, что это - генетическая предрасположенность. Также к факторам риска возникновения болезни можно отнести: травмы мошонки, запоры, поднятие тяжестей. Если заработать недуг легко, то зачастую, чтобы избавиться от него нужно прибегнуть к хирургическому вмешательству. Среди оперативных методов (кроме того, что упомянут выше), существует еще ряд способов.
 Эндоскопическое вмешательство - распространенная операция на двустороннее варикоцеле. Этот способ похож на традиционное хирургическое удаление. Но есть небольшая разница - в данной операции применяют эндоскоп, что делает ее малоинвазивной. Срок реабилитации - два дня. Во время проведения хирургического вмешательства доктор может осмотреть полностью всю вену на мошонке. При двустороннем заболевании яичек используют только этот метод.
Эндоскопическое вмешательство - распространенная операция на двустороннее варикоцеле. Этот способ похож на традиционное хирургическое удаление. Но есть небольшая разница - в данной операции применяют эндоскоп, что делает ее малоинвазивной. Срок реабилитации - два дня. Во время проведения хирургического вмешательства доктор может осмотреть полностью всю вену на мошонке. При двустороннем заболевании яичек используют только этот метод.
На фото всегда понятно, как выглядит варикоцеле до и после эндоскопической операции. Раньше для лечения заболевания в обязательном порядке применяли хирургическое вмешательство. На сегодняшний день оперативное лечение недуга во всех странах осуществляется реже (при запущенности болезни).
Важна своевременная диагностика заболевания вен. Метод проведения операции назначается только после ультразвукового исследования.
Эмболизация варикоцеле
Чрезкожная эмболизация вен яичка - нераспространенный способ. Суть метода: происходит селекция (выбор) вен сем. канатика, далее, осуществляется их закупоривание специальным медицинским устройством или при помощи склерозирующего вещества В современной медицине применяются в основном спирали (материал - нержавеющая сталь либо платина), а скелеротизирующее вещество в свою очередь - сульфат натрия / тетрадецил.
 Оперативное лечение варикоцеле таким методом - несложная процедура, которую можно проводить под местной анестезией. Производится она в лежачем положении (в ангиографическом кабинете, половым органам не угрожает облучение, так как они будут защищены). Цель операции - доставка «лечебного» вещества в больные вены мошонки. Для этого получают доступ через «большую» вену (бедренную). Под УЗИ контролем происходит ввод проводника, который будет передвигаться «под присмотром» у рентгеноскопии. Далее, его перемещают до нужного места, происходит прокол варикоцеле и его эмболизируют.
Оперативное лечение варикоцеле таким методом - несложная процедура, которую можно проводить под местной анестезией. Производится она в лежачем положении (в ангиографическом кабинете, половым органам не угрожает облучение, так как они будут защищены). Цель операции - доставка «лечебного» вещества в больные вены мошонки. Для этого получают доступ через «большую» вену (бедренную). Под УЗИ контролем происходит ввод проводника, который будет передвигаться «под присмотром» у рентгеноскопии. Далее, его перемещают до нужного места, происходит прокол варикоцеле и его эмболизируют.
В завершении всего - происходит извлечение проводника, предотвращение кровотечения. Через пару часов пациент уже может уйти домой. Однако поднимать тяжести не рекомендуется. Стоит заметить, что эмболизация болезни не очень эффективный метод, так как случаи рецидивов возникают в 20-30 %. Главное преимущество вышеупомянутого способа - это риск возникновения гидроцеле минимален, также исключен риск нарушения работы кровоснабжения мошонки и яичковая артерия остается неповрежденной.
Передвижение спирали, тромбофлебит (вен вокруг мошонки) - возможные неприятности после проведенной эмболизации. Процент возникновения осложнений - 5-11.
Эмболизация варикоцеле характеризуется невысокой стоимостью хирургической «помощи» и быстрым восстановлением после нее, но выполняется она достаточно редко и только в специализированных клиниках.
Видео операции варикоцеле (вышеописанный способ).
Самым распространенным методом борьбы с вышеупомянутым недугом является способ Иваниссевича. Суть: происходит «перекрывание» ветвей вен яичка чуть выше отверстия (внутреннего) пахового канала.
Операция по поводу варикоцеле у мужчин с помощью этого метода по статистике имеет практически 25 % случаев возникновения рецидива. Процент осложнений (например, гидроцеле) - 15. Поэтому данная методика используется достаточно редко.
Удаление варикоцеле. Видео (вышеописанный метод).
Репродуктивная медицина – быстро развивающаяся отрасль урологии, все более доступными становятся продвинутые методики и технологии в лечении тяжелых форм мужского бесплодия, накапливается большой объем результатов исследований по терапии варикоцеле.
Несмотря на это споры об эффективности оперативного лечения бесплодия на фоне варикоцеле не утихают до сих пор. Клинические исследования позволяют установить и подтвердить эффективность определенной техники в лечении патологии вен яичка. Рассмотрим подробнее методы лечения варикоцеле и их эффективность.
Методы лечения можно разделить на две большие категории:
- 1 Чрескожная окклюзия посредством внутривенной инъекции разнообразных склерозантов (чрескожная антеградная/ретроградная венозная эмболизация/склеротерапия).
- 2 Хирургическое лигирование или клипирование вен для предотвращения патологического сброса крови.
Оперативные вмешательства, выполняемые при , подразделяются на:
- 1 Открытые операции варикоцелэктомии, выполняемые разными хирургическими доступами.
- 2 Лапароскопические операции варикоцелэктомии (безопасный и эффективный вариант хирургического лечения).
- 3 Роботизированные операции по варикоцелэктомии.
- 4 Микрохирургическая варикоцелэктомия набирает популярность среди врачей-экспертов в сфере репродуктивной медицины. Данная техника является операцией выбора при варикоцеле из-за наилучших результатов среди других методик лечения.
Показать всё
1. Немного истории…
Первое упоминание о варикоцеле относится к 16 веку. Тогда свое описание венозной патологии привел известный хирург Ambroise Pare.
В 19 веке впервые взаимосвязь между варикозной дилатацией вен яичка и бесплодием предположил британский хирург Barfield. В последующем хирургами неоднократно упоминалась эта взаимосвязь.
Американское общество хирургов стало придерживаться той идеи, что некоторые формы мужского бесплодия могут быть излечены хирургическим путем. Велись дальнейшие разработки по изучению взаимосвязи варикоцеле и мужского бесплодия.
Показания к варикоцелэктомии:
- 1 Бесплодие, особенно в сочетании со снижением качественных характеристик спермы, как осложнение варикоцеле.
- 2 Гипогонадизм.
- 3 Боли в мошонке.
- 4 Гипотрофия яичка.
- 5 Косметические показания (при выраженном расширении вен мошонки).
2. Медикаментозная терапия
Варикоцеле у мужчин влечет за собой нарушение продукции спермы и снижение функциональной активности сперматозоидов.
Не существует эффективных консервативных методов лечения данной патологии, то есть лечение варикоцеле без операции малоэффективно.
Существует ряд исследований, подтверждающих положительное влияние антиоксидантов на снижение количества кислородных радикалов в тканях яичка. Антиоксиданты, тем не менее, остаются экспериментальными препаратами.
3. Хирургическое лечение
- 1 Открытые хирургические операции остаются наиболее популярным направлением в лечении варикоцеле.
- 2 Ввиду возможного интраоперационного повреждения хирург должен внимательно обследовать мошонку до начала операции.
- 3 Цели оперативного вмешательства – перекрытие венозного оттока из гроздьевидного сплетения посредством высокого доступа, сохранение артериального притока к яичку, минимизация травмы окружающих тканей и, соответственно, снижение вероятности осложнений.
- 4 Существует огромное число техник оперативного лечения варикоцеле, большая часть из них обладает схожими результатами. Выбор той или иной методики зависит от навыка хирурга и оснащенности операционной лечебного учреждения.
- 5 В большинстве случаев операция выполняется под местным обезболиванием. Для достижения максимального комфорта пациента может применяться комбинация внутривенной анестезии с местным обезболиванием.
4. Открытый доступ
Существует три основных хирургических открытых доступа:
- 1 Паховый.
- 2 Позадибрюшинный (абдоминальный).
- 3 Субингвинальный (доступ под паховой связкой).
При выполнении операции любым из указанных доступов достигаются и лигируются аномальные венозные сосуды, по которым идет ретроградный сброс крови. Крайне важно во время операции не повредить артериальные сосуды, идущие к яичку, семявыносящий проток.
4.1. Паховый доступ (операция Иванисевича)

Рис. 1 – Разрез при паховом доступе. Источник иллюстрации - Hinman’s atlas of urologic surgery
Паховый и субингвинальный доступы используются наиболее часто ввиду возможности обеспечить хороший доступ к сосудистым структурам, низкой частоты осложнений и высокой эффективности операции.
При операции посредством пахового доступа выполняется лигирование гонадной вены на уровне внутреннего пахового кольца, где вена отделяется от семенного канатика.
- 1 Анестезия: местная.
- 2 Данная техника обладает большей простотой в сравнении с абдоминальным доступом. Может использоваться у пациентов с избытком массы тела.
Ход операции
- Поперечный кожный разрез производится на 2-3 см выше лонного симфиза, над поверхностным паховым кольцом.
- По ходу рассечения тканей и углубления в рану перевязываются нижние эпигастральные сосуды.
- Достигают апоневроза наружных косых мышц живота, очищают его от жировой ткани при помощи тупфера. Выделяют наружное паховое кольцо.
- Ножницами рассекают переднюю стенку пахового канала в направлении глубокого пахового кольца.

Рис. 2 – Рассечение передней стенки canalis inguinalis. Источник иллюстрации тот же
- Рассекается fascia spermatica externa, выделяют элементы семенного канатика.
- Рассекается f. spermatica int.

Рис. 3 – Рассечение внутренней семенной фасции (f. spermatica int.)
- Определяют элементы канатика, выделяют и лигируют вену мышцы, поднимающей яичко.
- Производят лигирование вен, сопровождающих семявыносящий проток.

Рис. 4 – Выделение элементов семенного канатика. Источник иллюстрации тот же

Рис. 5 – Пересечение вен. Источник иллюстрации - тот же
- После перевязки сосудов приподнимают за держалку семенной канатик и исследуют заднюю стенку пахового канала на предмет наличия коллатерального венозного сообщения.
- Апоневроз ушивается непрерывно или отдельными узловыми швами.
- Выполняется послойное ушивание раны.
- На мошонку надевается суспензорий.
- Пациенту назначается постельный режим.
4.2. Субингвинальный доступ (операция Мармара)
Техника выполнения операции Мармара:
- Пальпируется поверхностное паховое кольцо.
- Прямо над местом, где определялось паховое кольцо, после местного обезболивания выполняется горизонтальный разрез кожи длиной два-три см.
- Выделяется паховое кольцо.
- Производится инфильтрация раствором анестетика под фасцию m. cremaster и в паховый канал. Посредством инфильтрации достигается препаровка тканей.
- Выделяют и подтягивают в рану семенной канатик на резинках-держалках.

Рис. 6 – Операция Мармара. Источник иллюстрации - тот же
- Лигируют все расширенные венозные сосуды m. cremaster.
- Рассекают фасцию f. spermatica externa, выделяют и перевязывают все вены, сопровождающие семявыносящий проток и тестикулярную артерию диаметром выше двух миллиметров.
- Для лучшей идентификации венозных сосудов пациента просят натужиться.
- Послойно закрывают рану.
4.3. Абдоминальный доступ (методика Palomo)
Операция заключается в высокой перевязке венозных сосудов, идущих к семенному канатику. Даже перевязка тестикулярной артерии не сопровождается ишемизацией яичка ввиду большого числа коллатералей.
Доступ по методу Palomo удобен у худых пациентов. При данной методике существует более высокая вероятность развития водянки яичка в послеоперационном периоде, так как во время операции могут перевязываться лимфатические сосуды.
Ход оперативного вмешательства:
- Поперечный разрез кожи над местом глубокого пахового кольца.
- Доступ к апоневрозу наружной косой мышцы живота и его рассечение вдоль хода волокон.
- Разволокнение подлежащей внутренней косой мышцы живота с использованием зажима.
- Рассечение поперечной мышцы живота.
- Вход в предбрюшинную клетчатку, смещение тупым путем в забрюшинное пространство: тупфером складка брюшины отводится кпереди.
- При помощи тупфера отводят брюшину, обнажают сосуды, направляющиеся к ductus deferens.
- Выведение сосудов в рану.
- Лигирование и пересечение расширенных вен.
- Ушивание раны по слоям.
4.4. Осложнения открытых операций
- 1 Частота осложнений открытых операций при варикоцеле колеблется в пределах 5-30%.
- 2 К послеоперационным осложнениям относятся: гидроцеле, ошибочное лигирование тестикулярной артерии, атрофия яичка, повреждения vas deferens, эпидидимит, образование гематомы и инфицирование послеоперационной раны.
- 3 Вероятность рецидива составляет 10-45%.
5. Микрохирургическая варикоцелэктомия (методика Гольдштейна)
Внедрение микрохирургической техники значительно снизило частоту рецидивов болезни (0-2%), частоту осложнений после операции (1-5%). Операция может выполняться как под местной, так и под общей анестезией.
Длительность операции в среднем составляет 25-60 минут.

Рис. 7 – Использование операционного микроскопа. Источник иллюстрации - http://drramayyas.blogspot.com.by
Большинство специалистов в сфере лечения мужского бесплодия применяют микрохирургическую субингвинальную варикоцелэктомию в качестве рутинного метода лечения. Данный тренд в лечении варикоцеле обусловлен многообещающими результатами операции.
В случае рецидива после первого вмешательства последующая микрохирургическая операция позволяет улучшить качественные показатели спермы, способствует повышению уровня тестостерона, приводит к увеличению объема яичка после операции с минимальными рисками послеоперационных осложнений.
Преимущества микрохирургического лечения:
- 1 Субингвинальный разрез позволяет выделить семенной канатик без пересечения, расщепления мышц стенки живота, как при паховом и забрюшинном доступе. Это приводит к уменьшению выраженности болевого синдрома, более быстрой мобилизации пациента и восстановлению его функционального состояния.
- 2 Возможны точная идентификация и перевязка дилатированных вен, мелких венозных коллатералей для минимизации риска рецидива.
- 3 Возможны точная идентификация и сохранение артерий (избегание случайного лигирования гонадной артерии), лимфатических коллекторов (при их случайной перевязке повышается риск развития гидроцеле на стороне операции в послеоперационном периоде).
- 4 Устранение варикоцеле 3 ст. микрохирургической методикой сопровождается увеличением количества подвижных сперматозоидов на 143%.
Ход операции
- 1 Во время операции для визуализации сосудов используется увеличительная оптика, операционный микроскоп(10-25-кратное увеличение).
- 2 В проекции поверхностного пахового кольца выполняется разрез в поперечном направлении (длина кожного разреза – два – три см).
- 3 Выделяют и берут на держалки семенной канатик.
- 4 Выводят яичко в рану.
- 5 Выделяют и лигируют наружную тестикулярную вену, а также венозные сосуды, которые сопровождают связку, направляющую яичко.
- 6 Возвращают яичко в мошонку.
- 7 Выделяют и перевязывают вены семенного канатика (во время операции используется операционный микроскоп, с помощью которого выделяют и лигируют мелкие вены, за исключением сосудов, сопровождающих ductus deferens).
6. Лапароскопическая перевязка сосудов при варикоцеле
- 1 Анестезия: данный метод лечения требует общей анестезии.
- 2 Длительность пребывания пациента после лапароскопии сопоставима с койко-днем пациентов после паховой и субингвинальной варикоцелэктомии.
- 3 Лапароскопия требует от хирурга четкого представления трехмерной анатомии области операции, наличия определенных навыков.
- 4 Лапароскопия позволяет выполнить высокое пересечение венозных сосудов (до их ветвления).
- 5 При лапароскопии и высоком обнажении сосудов яичка легче выделить тестикулярную артерию, так как еще не происходит ее ветвления.
- 6 Меньшее число венозных сосудов подлежит перевязке.
Ход операции:
- Постановка порта 11 мм для камеры сразу ниже пупка; 2 рабочих порта (5 мм) устанавливаются по средним ключичным линиям с обеих сторон.
- Головной конец стола опускается на 15-30 градусов.

Рис.8 – Лапароскопическая анатомия области внутреннего пахового кольца (пунктиром отмечено место выделения и пересечения варикозных вен). Источник иллюстрации - Hinman’s atlas of urologic surgery
- Над сосудами рассекается париетальная брюшина, отделяются венозные сосуды от тестикулярной артерии.
- Выполняется клипирование и пересечение вен, сопровождающих тестикулярную артерию.
- Производится удаление троакаров и ушивание ран.
- Частота осложнений лапароскопической варикоцелэктомии составляет 8-12%. Осложнениями могут быть: неверное определение и пересечение сосудов, повреждение нервов паховой области, гидроцеле, ятрогенное повреждение кишечника и перитонит.
- Наиболее частым послеоперационным осложнением является гидроцеле в результате застоя лимфы после проксимального лигирования лимфатических коллекторов в ходе операции. При намеренном лигировании лимфатических коллекторов во время операции частота гидроцеле достигает 40%.
- Во время лапароскопии может достигаться 10-20-кратное увеличение, что позволяет хорошо визуализировать сосудистые структуры и максимально сохранить лимфатические коллекторы.

Рис. 9 - Клипирование и пересечение вен, сопровождающих тестикулярную артерию. Источник иллюстрации - тот же
Недостатки метода:
- 1 Высокая стоимость оборудования.
- 2 Операцию может выполнять лишь опытный уролог, имеющий опыт как открытой, так и лапароскопической хирургии.
- 3 Общая анестезия. При эндотрахеальной анестезии повышается длительность пребывания пациента в стационаре.
- 4 Длительность операции несколько выше по сравнению с открытыми методиками (от 20 до 80 минут).
6.1. Роботизированная варикоцелэктомия

Рис. 10 – Использование хирургической системы Da Vinci. Источник иллюстрации - www.masseyattorneys.com
Широкое внедрение роботизированной методики ограничено высокой стоимостью операции.
Методика обладает рядом преимуществ в сравнении с лапароскопической варикоцелэктомией:
- Трехмерное изображение позволяет хирургу лучше ориентироваться при выделении сосудистых структур.
- Повышенная стабильность и эргономичность рабочих инструментов.
- Врач имеет больше свободы в манипуляции инструментами.
7. Перкутанная окклюзия варикоцеле
Впервые методика была описана около 30 лет назад. Перкутанная окклюзия подразделяется на две методики: антеградную и ретроградную.
7.1. Ретроградная эмболизация
- При ретроградной окклюзии производится пункция бедренной вены, в просвет сосуда вводится сосудистый катетер для получения доступа к внутренней семенной вене через нижнюю полую вену и левую почечную вену.
- При подтверждении правильности местонахождения катетера, наличия патологического ретроградного заброса крови производится эмболизация гонадной вены склерозантом.
- Перкутанная окклюзия подходит для лечения рецидивного варикоцеле.
- Одним из главных преимуществ операции является минимальная травма и наиболее быстрое восстановление пациента в сравнении с другими методиками (нет кожных разрезов, расщепления мышечных волокон как при открытой операции).
Возможные осложнения:
- 1 Аллергические реакции на введение контрастного вещества.
- 2 Миграция эмболизирующего материала.
- 3 Инфекционные осложнения.
- 4 Тромбофлебит.
- 5 Пункция бедренной артерии.
- 6 Гидроцеле.
В 8-30% случаев выполнить операцию указанным методом не представляется возможным ввиду индивидуальных анатомических особенностей строения венозных сосудов, в том числе и при правостороннем варикоцеле (трудности с катетеризацией правой гонадной вены).
7.2. Антеградная эмболизация
- 1 В 1988 году была предложена антеградная перкутанная эмболизация варикоцеле. При данной методике выполняется разрез кожи мошонки, выделяется вена гроздьевидного сплетения и в нее вводится склерозант.
- 2 Антеградная эмболизация может выполняться под местным обезболиванием.
- 3 Общее время операции 10 – 15 минут.
- 4 При данной методике ниже частота рецидива болезни (5-9%).
- 5 Частота осложнений менее 8%. Тестикулярная атрофия после процедуры (предполагается, что причина атрофии кроется в скрытом повреждении тестикулярной артерии) наблюдалась у 1% пациентов после антеградной эмболизации.
- 6 Главный недостаток техники – необходимость выполнения кожного разреза (чаще всего разрез находится вблизи основания пениса).
- 7 При варикоцеле 3 ст. частота рецидива после эмболизации достигает 25%.
8. Сравнительные исследования разных методик
Операции при варикоцеле различаются по частоте рецидивов, вероятности осложнений, длительности вмешательства, стоимости и конечным результатам.
Сравнение лапароскопической варикоцелэктомии с антеградной склеротерапией:
- 1 Частота невозможности выполнения операции выше при склеротерапии (16%) по сравнению с лапароскопическим методом (5%).
- 2 Лапароскопия сопровождается большей частотой осложнений (13% против 5% при склеротерапии).
- 3 Вероятность рецидива болезни выше при склеротерапии (при антеградной склеротерапии – 16%, при ретроградной – 19%, при лапароскопии – 5%).
- 4 Наиболее частое осложнение лапароскопии – гидроцеле.
- 5 Наиболее частое осложнение склеротерапии – орхоэпидидимит.
Сравнение открытой паховой варикоцелэкомии с антеградной склеротерапией:
- 1 Схожая частота осложнений и рецидивов болезни.
- 2 Время операции при склеротерапии меньше (25 минут против 42 минут при открытой операции).
- 3 Время восстановления после операции меньше при склеротерапии (1 день против 3-4 дней при паховом доступе).
- 4 Качественные показатели спермы несколько выше после склеротерапии.
Сравнение микрохирургической методики с забрюшинной высокой перевязкой вен без сохранения тестикулярной артерии:
- Несмотря на большую длительность операции, необходимость наличия оптики и/или микроскопа большинство ученых считает микрохирургическую операцию оправданной ввиду меньшей вероятности осложнений и рецидивов, более ранней мобилизации пациента, лучшего эффекта от операции (качественные показатели спермы улучшаются значительно).
9. Послеоперационный период
- 1 После открытой варикоцелэктомии могут сохраняться болевые ощущения в паху, в области разреза в течение 3-6 недель. В норме боль постепенно стихает.
- 2 После открытой операции в первые-вторые сутки может возникать отек мошонки, полового члена. Отек постепенно стихает на протяжении 3-4 недель.
- 3 В зависимости от интенсивности труда реабилитационный период после вмешательства может занимать от нескольких суток (при микрохирургической варикоцелэктомии и сидячей работе пациента) до одной-двух недель при интенсивном физическом труде на работе. Открытые операции требуют более длительного восстановительного периода.
- 4 Первые две недели после хирургического лечения рекомендовано ношение плавок, приподнимающих мошонку. Ношение плавок предотвращает выраженный отек мошонки и снижает болевые, неприятные ощущения.
9.1. Активность пациента
- 1 Максимальное ограничение физической активности в день операции. Пациенту рекомендуется как можно больше находиться в постели.
- 2 На вторые сутки пациент начинает ходить, постепенно увеличивая расстояние.
- 3 Пациенту рекомендуется ограничить любые физические нагрузки (катание на велосипеде, бег, поднятие тяжелых грузов, аэробика) на три недели.
- 4 В первую неделю нельзя поднимать более 4-5 кг за раз.
- 5 Душ можно принимать после снятия швов. Место, где находились кожные швы, нельзя тереть мочалкой в течение месяца. По истечении месяца после операции пациенту разрешается принимать ванну.
- 6 Пациенту следует отказаться на один месяц от посещения бань, саун.
- 7 Возобновление сексуальной активности возможно через три недели после интервенции.
9.2. Диета
- В диете нет ограничений.
9.3. Медицинские препараты
- 1 Если пациент принимает постоянно какие-либо лекарственные средства, то эту информацию необходимо передать врачу до операции.
- 2 Если пациент принимает антикоагулянты и дезагреганты (варфарин, клопидогрель, аспирини др.), то нужно обязательно сообщить об этом врачу. Как правило, эти препараты заменяются перед операцией на низкомолекулярные гепарины (Фрагмин, Фраксипарин). Сроки возобновления приема препаратов определяются лечащим врачом.
- 3 Прием анальгетиков (Кеторолак, Анальгин, Кетопрофен и др.) регулируется врачом. Бесконтрольный прием анальгетиков может привести к ряду осложнений. Наряду с НПВС желательно принимать гастропротекторы (Омепразол, Ранитидин и др.).
- 4 Если после операции была назначена антибактериальная терапия, то необходимо строго ее придерживаться
9.4. Уход за раной
- 1 В день операции на область раны может накладываться охлаждающий пакет (грелка со льдом) на 20 минут для снижения отека и уменьшения боли.
- 2 Необходимо ежедневно обрабатывать послеоперационную рану антисептиком (йод, йодискин, спирт 70%). После обработки на рану накладывается асептическая повязка.
- 3 До снятия швов рану мочить не рекомендовано.
- 4 После снятия швов (на 10-12 сутки) пациенту разрешено принимать душ. Нельзя тереть мочалкой, губкой область послеоперационного рубца.
9.5. Что должно насторожить в послеоперационном периоде?
- 1 Боль не купируется после приема НПВС.
- 2 Края раны разошлись.
- 3 Повязка обильно промокла кровью.
- 4 Признаки инфицирования раны (усиление боли, отек раны, краснота, выделение гноя, лихорадка).
- 5 Усиление отека мошонки.
- 6 Образование гематомы мошонки.
- 7 Боли при мочеиспускании.
Таким образом:
- 1 Варикоцеле остается самой частой патологией, приводящей к мужскому бесплодию.
- 2 Существует большое число различных методов оперативного лечения. Согласно данным многочисленных исследований каждая из техник обладает рядом сильных сторон и недостатков.
- 3 Исход оперативного лечения во многом определяется опытом и навыками хирурга, выполняющего ту или иную методику варикоцелэктомии.
Операция по удалению варикоцеле показана при варикозном расширении вен семенного канатика, так как это является самой главной причиной бесплодия у мужчин. Поэтому хирургическое лечение необходимо проводить уже в самом начале формирования опухоли яичка.
Показания к хирургическому лечению
Вследствие расширения вен нарушается нормальное кровоснабжение в тканях яичка и процесс терморегуляции. Количество сперматозоидов снижается, и они становятся уже не такими подвижными. В большинстве случаев поражается левая сторона, хотя иногда встречается и двухсторонняя патология.
Варикоцеле может быть врожденным и обычно начинается очень рано, но в детском возрасте никак не проявляется. Первые клинические признаки начинают возникать по мере взросления ребенка (в подростковом возрасте).
Течение болезни у подростка может быть бессимптомным, поэтому показанием к операции по хирургическому удалению варикоцеле могут послужить данные, полученные в результате проведения пробы Вальсальвы, ультразвукового исследования или пальпации лозовидного сплетения. Эффективность лечения полностью зависит от степени заболевания и выбранной методики. В случае необходимости больному назначается .
Операция по удалению варикоцеле нужна при наличии следующих признаков у подростка или взрослого мужчины:
- болевые ощущения в паху;
- чувство дискомфорта;
- отечность;
- припухлость яичка.
Техника проведения хирургической манипуляции зависит от размеров яичка и возраста пациента. Прежде чем начинать лечение, необходимо подготовиться к операции на яичке при варикоцеле для того, чтобы избежать серьезных осложнений и последствий.
Совет: чем раньше будет выявлено заболевание, тем быстрее начнется лечение и снизится риск развития серьезных осложнений. Поэтому при малейших признаках или беспокойстве следует обратиться к врачу.
Подготовка к операции
Подготовка к оперативному вмешательству начинается с лабораторного обследования пациента. Она нужна для исключения определенных заболеваний: хронические болезни, патологии легких, проблемы с желудочно-кишечным трактом. Все это может повлиять на ход операции и на состояние больного.

В первую очередь необходимо сдать общий анализ мочи и крови, кровь на креатинин, резус-фактор и группу. Также назначается анализ на протромбиновый индекс и электрокардиограмма. Врач обязан ознакомить больного с информацией о том, сколько будет длиться операция, и с методикой ее проведения.
Прежде чем делать операцию по удалению варикоцеле нужно установить главную причину, которая вызывает застой крови в яичке. Также в зависимости от этого подбирается тип операции, которая поможет сохранить за мужчиной способность к оплодотворению. Непосредственно перед оперативным вмешательством сбриваются волосы, растущие в области операционного поля.
Виды операций
На сегодня существуют разные виды операции на яичке для удаления варикоцеле. Среди них можно выделить самые основные:
- операция Мармара при варикоцеле;
- лапароскопическая варикоцелэктомия;
- операция с использованием лазера;
- операция Иваниссевича.
Микрохирургическая операция Мармара представляет собой самую лучшую методику проведения замены больной вены яичка на здоровую вену. Для этого врачи обеспечивают себе мини-доступ к необходимому участку тела, без проникновения в брюшную полость. Микрохирургическая методика считается наименее травматичной среди всех других методик, так как практически никогда не вызывает появления косметических дефектов кожи.
Также микрохирургическая операция имеет самый минимальный риск развития рецидивов и серьезных осложнений. К ее преимуществам можно отнести быстрый реабилитационный период и небольшую инвазивность.
Микрохирургическая манипуляция не требует обязательной госпитализации больного в стационар и может проводиться даже амбулаторным образом. Подготовительный период стандартный, как и для всех других хирургических вмешательств.
Ход операции Мармара

Пациенту делается обезболивающий укол, который оказывает анестезирующее действие. Сколько вводить анестетика, решает анестезиолог из расчета общего веса пациента и его возраста. Далее хирург делает маленький разрез в паховой области не более 2-3 см. После того как найдена разбухшая вена, ее перевязывают, прошивают и пересекают. Это способствует нормализации кровотока и снятию негативных симптомов варикоцеле.
Во время микрохирургии Мармара в редких случаях может возникать случайное повреждение нервного окончания в паху или кровотечение. Период восстановления составляет всего 3 дня, а швы снимаются уже на 8-10 день после их накладывания. К недостаткам такой методики можно отнести лишь высокую стоимость, потому что используются специальные инструменты и дорогая оптика.
В послеоперационный период рекомендуется избегать серьезных физических нагрузок и резких движений. В течение одного месяца нельзя заниматься сексом и нужно защищать область разреза от трения. Нижнее белье должно быть натуральным и не обтягивающим.
Спустя три месяца следует сдать спермограмму, для того чтобы оценить способность сперматозоидов к оплодотворению. Через полгода после лечения можно возвращаться к привычному образу жизни.
Совет: решить, какие предпочесть виды хирургических вмешательств из всех имеющихся, должен врач с учетом возраста пациента и индивидуальной проблемы.
Ход операции Иваниссевича

Такой вид лечения варикоцеле яичка считается более дешевым. Суть метода заключается в том, чтобы перерезать и перевязать левую вену в яичке. Это способствует устранению главного негативного фактора, который вызывает обратный ток крови в сплетение семенников.
Во время операции Иваниссевича проводится полное закрытие просвета варикозно-расширенной вены под местным наркозом для взрослых. Детям операцию обычно делают под общим наркозом. По времени она занимает около 30 минут.
Послеоперационный период в этом случае более длительный, а риск развития осложнений достаточно высокий. Во время выполнения всех манипуляций может повредиться бедренная артерия и другие анатомические образования в паховом канале. Кроме этого, к минусам можно отнести полное рассечение брюшной стенки и проникновение в полость живота. Пациент будет нетрудоспособным в течение нескольких месяцев. Остается вероятность рецидива, которая составляет около 40%. К плюсам операции Иваниссевича можно отнести отсутствие в необходимости использовать специальную аппаратуру и возможность провести ее всем желающим.
Лапароскопическая операция

Самой неизвазивной операцией считается лапароскопическая, которая протекает с минимальной травмой для пациента. В связи с этим она дает меньший риск осложнений, чем другие виды хирургических вмешательств, которые часто вызывают кровотечение или образование инфильтратов. После применения лапароскопической методики больной не получает косметический дефект, так как шов остается практически незаметным.
Эндоскопическая варикоцелэктомия проводится в случаях, когда у пациента наблюдается двухстороннее расширение вен семенного канатика. Разрезы делаются в области пупка, левой и правой подвздошной области. Их размер очень часто не превышает 1 см. Через них проходят эндоскопические приборы, инструменты и эндоскопическая телекамера. Поэтому врач может следить за ходом операции и при необходимости корректировать свои действия.
К недостаткам можно отнести высокую стоимость операции и необходимость в общем наркозе. Послеоперационный период обычно занимает около 3 дней, после чего больного выписывают. Врач рассказывает ему, когда нужно придти на снятие швов, сколько дней понадобится на полное и т.д.
Лазерная операция

Лазерное лечение варикоцеле относится к самым современным способам решения данной проблемы. Для этого нет необходимости делать разрез в паховой области, а все манипуляции проводятся с помощью внутрисосудистого эндоскопа. Волоконная оптика помогает найти точную область расширения сосуда и коагулировать ее под действием лазерного луча. После этого она выключается из общего кровотока.
К преимуществам такого типа вмешательства можно отнести отсутствие в необходимости наркоза и быстрый реабилитационный период. Также можно выделить минимальный риск осложнений или серьезных последствий. Операции при варикоцеле имеют существенные отличия от , операции по или . Ответить на вопрос, сколько времени займет реабилитационный период, какова будет стоимость операции для восстановления яичка, может только врач.
Противопоказания
Проводить хирургическое лечение яичка можно не всем пациентам, так как имеются определенные противопоказания. Делать лапароскопическую операцию нельзя, если больной уже перенес такое вмешательство раннее или если у него имеется злокачественное образование. Микрохирургическую операцию запрещается выполнять, если у пациента есть сахарный диабет или тяжелые сердечно-сосудистые патологии.
Прежде чем делать операцию по удалению варикоцеле яичка, больной должен пройти тщательное обследование для того, чтобы врач выявил точную причину болезни. После этого можно будет подобрать оптимальный вид хирургического вмешательства с учетом индивидуальной патологии, возраста пациента и его финансовых возможностей.
Видео
Внимание! Информация на сайте представлена специалистами, но носит ознакомительный характер и не может быть использована для самостоятельного лечения. Обязательно проконсультируйтесь врачом!



