Возрастные преобразования черепа. Преждевременное зарастание черепных швов в судебно-медицинском аспекте Преждевременная облитерация поперечно расположенных швов
Краниосиностоз характеризуется преждевременным сращением одного или более черепных швов, что часто приводит к ненормальной форме головы. Это может быть результатом первичного неправильного окостенения (первичный краниосиностоз) или, что чаще встречается, нарушения роста головного мозга (вторичный краниосиностоз).
Заболевание зачастую возникает внутриутробно или в очень раннем возрасте. Оно поддается исключительно хирургическому лечению, хотя положительный исход возможен не во всех случаях.
Классификация краниосиностоза и причины его развития
Нормальная оссификация свода черепа начинается в центральной области каждой кости черепной коробки и проходит наружу к черепным швам. Что показывает на норму?
- Когда венечный шов отделяет две лобные кости от теменных костей.
- Метопический шов отделяет лобные кости.
- Сагиттальный шов отделяет две теменные кости.
- Лямбдовидный шов отделяет затылочную кость от двух теменных костей.
Основным фактором, который сдерживает несвоевременное сращение костей черепа, считается продолжающийся рост мозга. Стоит подчеркнуть, что нормальный рост каждой черепной кости происходит перпендикулярно к каждому шву.
- Простой краниосиностоз — это термин, используемый в ситуациях, когда только один шов сращивается преждевременно.
- Термин комплексный, или соединительный краниосиностоз, используется для описания преждевременного сращения нескольких швов.
- Когда дети, показывающие симптомы краниосиностоза, также страдают другими уродствами тела, это называется синдромальным краниосиностозом.
Первичный краниосиностоз
При преждевременном сращении одного или более швов рост черепа может быть ограничен перпендикулярными швами. Если несколько швов сращиваются в то время, когда мозг все еще меняется в размерах, внутричерепное давление может увеличиться. И это часто заканчивается рядом сложнейшей симптоматики, вплоть до летального исхода.
Разновидности первичного краниосиностоза (преждевременного сращения)
- Скафоцефалия — стреловидный шов.
- Передняя плагиоцефалия — первый венечный шов.
- Брахицефалия — двусторонний венечный шов.
- Задняя плагиоцефалия — раннее закрытие одного ламбдовидного шва.
- Тригоноцефалия — преждевременное сращение метопического шва.
Вторичный краниосиностоз
Чаще, чем при первичном типе, эта разновидность патологии может привести к раннему сращению швов по причине первичной недостаточности роста мозга. Поскольку рост мозга контролирует расстояние костных пластинок друг от друга, расстройство его роста является основной причиной преждевременного сращивания всех швов.
При этой разновидности патологии внутричерепное давление, как правило, нормальное, и тут редко бывает нужда в хирургии. Как правило, отсутствие роста мозга приводит к микроцефалии. Преждевременное закрытие шва, не создающее угрозу роста мозга, также не требует хирургического вмешательства.
Внутриматочные пространственные ограничения могут играть определенную роль в преждевременном сращении швов черепа плода.
Это было продемонстрировано в наблюдениях при корональном краниосиностозе. Другие вторичные причины включают в себя системные расстройства, влияющие на костный метаболизм, такие как рахит и гиперкальциемия.
Причины и последствия раннего краниосиностоза
Несколько теорий были предложены для этиологии первичного краниосиностоза. Но наиболее широкое распространение получил вариант с этиологией первичного дефекта в мезенхимальных слоях костей черепа.
Вторичный краниосиностоз, как правило, развивается наряду с системными расстройствами
- Это — эндокринные нарушения (гипертиреоз, гипофосфатемия, дефицит витамина D, почечная остеодистрофия, гиперкальциемия и рахит).
- Гематологические заболевания, которые вызывают гиперплазию костного мозга, например, серповидно-клеточная болезнь, талассемия.
- Низкие темпы роста головного мозга, в том числе микроцефалия и ее основные причины, например, гидроцефалия.

Причины синдромального краниосиностоза заключаются в генетических мутациях, ответственных за рецепторы факторов роста фибробластов второго и третьего класса.
Другие важные факторы, которые стоит учитывать при изучении этиологии заболевания
- Дифференциация плагиоцефалии, что часто является результатом позиционного сращения (который не требует операции и достаточно часто встречается) от сращения лямбдовидного шва, является чрезвычайно важным аспектом.
- Наличие нескольких сращений наводит на мысль черепно-лицевого синдрома, который часто требует диагностической экспертизы в педиатрической генетике.
Симптомы краниосиностоза и методы диагностики
Краниосиностоз во всех случаях характеризуется неправильной формой черепа, которая у ребенка определяется по типу краниосиностоза.
Основные признаки
- Жесткий костный хребет, хорошо пальпируемый по ходу патологичного шва.
- Мягкое место (родничок) исчезает, голова ребенка меняет форму, чувствительность в этих областях, как правило, изменена.
- Голова ребенка не растет пропорционально с остальной частью тела.
- Повышенное внутричерепное давление.
В некоторых случаях, краниосиностоз не может быть заметен в течение нескольких месяцев после рождения.
Повышенное внутричерепное давление является частым признаком всех типов краниосиностозов, за исключением некоторых вторичных патологий. Когда только один шов сращивается преждевременно, повышенное внутричерепное давление встречается менее чем у 15 % детей. Тем не менее, при синдромальном краниосиностозе, где участвуют несколько швов, повышение давления может наблюдаться в 60 % случаев.
Если ребенок страдает легкой формой краниосиностоза, болезнь не может быть замечена, пока пациенты не начинают испытывать проблемы по причине увеличения внутричерепного давления. Это обычно происходит в возрасте от четырех до восьми лет.
Симптомы повышенного внутричерепного давления
- Начинаются со стойких головных болей, как правило, ухудшающихся утром и в ночное время.
- Проблем со зрением — двоением, помутнением зрения или нарушением цветного зрения.
- Необъяснимого снижения умственных способностей ребенка.
Если ребенок жалуется на любой из вышеперечисленных симптомов, следует обратиться к педиатру как можно скорее. В большинстве случаев эти симптомы не будут вызваны повышенным внутричерепным давлением, но их нужно непременно изучить.
При отсутствии лечения, другие симптомы повышенного внутричерепного давления могут включать в себя:
- рвоту;
- раздражительность;
- вялость и отсутствие реакции;
- опухшие глаза или трудности в наблюдении за движущимся объектом.
- нарушения слуха;
- затрудненное дыхание.
При внимательном рассмотрении черепа становится ясно, что его форма не всегда подтверждает диагноз краниосиностоза. В таких случаях применяют ряд методов визуального исследования, например, рентгенограмма черепа.
Рентгенография выполняется в нескольких проекциях — передней, задней, боковой и сверху. Преждевременно сращенные швы легко идентифицировать по отсутствию связных линий и наличию костных гребней по линии шва. Сами швы либо не видны, либо их локализация показывает доказательства склероза.
Черепная компьютерная томография с трехмерной проекцией, как правило, не требуется большинству младенцев. Метод иногда выполняется, когда операция рассматривается в качестве следующего шага лечения или если результаты рентгенограммы неоднозначны.
Методики коррекции патологии, возможные осложнения и последствия

В последние 30 лет в современной медицине сложилось более глубокое понимание патофизиологии и лечения краниосиностоза. В настоящее время хирургия, как правило, остается основным типом лечения для коррекции деформации черепа у детей со сращениями 1-2 швов, приводящих к уродливой форме головы. Для детей с микроцефалией, что часто наблюдается при умеренном краниосиностозе, хирургия обычно не требуется.
При составлении терапевтической схемы, специалисты обязательно учитывают ряд моментов.
- У пациентов с микроцефалией должна быть изучена причина этого заболевания .
- При первом обращении измеряется окружность головы в продольном направлении и в дальнейшем проводится наблюдение за изменениями . Врач должен убедиться в нормальном росте мозга у пациентов с первичным краниосиностозом.
- Регулярно должны проводиться наблюдения за признаками и симптомами повышенного внутричерепного давления .
- Если есть подозрение о повышенном внутричерепном давлении, то тут весьма уместно нейрохирургическое консультирование .
- Для сохранения зрительных функций у пациентов с повышенным внутричерепным давлением следует провести дополнительные офтальмологические консультации .
Хирургическое лечение обычно планируется при повышенном внутричерепном давлении или для коррекции деформации черепа. Операция, как правило, выполняется в первый год жизни.
Условия для хирургического вмешательства
- Если форма головы не изменяется в лучшую сторону в возрасте двух месяцев, то аномалия вряд ли изменится с возрастом. Раннее вмешательство показано, если дети могут стать кандидатами для проведения минимально инвазивной хирургии. Стоит отметить, что деформация более заметна в грудном периоде, и она может становиться менее очевидной с возрастом.
- Когда ребенок растет, у него появляется больше волос, видимые проявления аномалии могут уменьшаться.
- Показания для хирургической коррекции краниосиностоза зависят от возраста, общего состояния ребенка и количества преждевременно сращенных швов.
- Хирургическое лечение черепной или черепно-лицевой деформации выполняется у детей в возрасте 3-6 месяцев, хотя среди хирургов варьируется разнообразие подходов.

Хирургическое вмешательство у младенцев может привести к относительно большим потерям объема крови. Соответственно, должны быть рассмотрены минимально инвазивные хирургические методы. Одним из перспективных является использование интраоперационной транексамовой кислоты. Пациентов с показаниями к хирургической коррекции краниосиностоза подвергали предварительной обработке эритропоэтином и транексамовой кислотой, что позволяло поддерживать более низкие объемы потери крови.
Другие особенности оперативного вмешательства
- Хирургическое лечение у младенцев в возрасте старше 8 месяцев может быть связано с замедлением роста черепа.
- Младенцы с диагностированным синдромальным краниосиностозом должны быть прооперированы как можно скорее.
- Результаты операции лучше, если она выполняется у грудных детей возрастом младше 6 месяцев.
Череп человека является не только наиболее важным костным образованием, но и наиболее визуально заметным. Поэтому все его изменения не могут пройти незамеченными. Этапность таких преобразований достаточно относительна и у каждого человека индивидуальна, но существуют общие принципы в зависимости от возраста.
В течение жизни череп человека подвергается множеству изменений. Это прежде всего касается его внешнего вида. Условно выделяют пять больших периодов таких преобразований. Рассмотрим каждый из них более подробно.
Первый период
Этот период является наиболее активным этапом роста головы и длится в течение первых семи лет жизни человека. От момента рождения и до шести месяцев практически вдвое увеличивается объем мозгового отдела черепа. К двум годам его объем утраивается, а к пятилетнему возрасту составляет три четвертых объема всего черепа. Такое соотношение сохраняется всю жизнь. Именно в этот период значительно углубляются черепные ямки, а затылочная часть головы начинает выступать. К тому же перепончатая ткань свода черепа и хрящевая ткань в затылочной кости видоизменяются и постепенно исчезают. Происходит первый (начальный этап) формирования швов костного скелета головы. Этот период является чрезвычайно важным, поскольку шов черепа предназначен не просто для скрепления костей головы между собой, а, что более важно, является местом их роста в ширину.
Классификация швов черепа
Швы подразделяются по своей форме на следующие:
- зубчатые;
- чешуйчатые;
- плоские.

Зубчатый шов черепа формируется двумя костными поверхностями, когда на одной имеются выступы, а на другой - зазубрины, заполняющие эти выступы. Данный вид швов является наиболее прочным. При накладывании двух краев рядом расположенных костей образуется чешуйчатый шов черепа. Все швы заполнены соединительной тканью, дающей прочность и мобильность таким соединениям. И третий вид швов - плоский. Плоский шов черепа формируется при соприкосновении немного волнистых или полностью ровных поверхностей костей. При помощи данного вида швов происходит соединение между собой, а их название зависит от соединяющихся между собой костных образований.
Второй период изменений
В течение следующих пяти лет кости головы растут значительно медленнее. Происходит визуально более заметное изменение роста и формы лицевой части черепа (глазниц, носовой полости и верхней челюсти). Закрытые еще в период новорожденности роднички полностью исчезают, и швы наполняются соединительной такнью.
Третий период
Данный период совпадает с половым созреванием человека и длится в течение десяти лет (от 14-15-летнего возраста до 25 лет). Происходит финальный рост черепа и всего В этот период жизни (в отличие от предыдущих двух) происходит более интенсивный рост лицевого черепа, а не мозгового. Шов черепа, как анатомическое образование, становится более прочным, и начинается период его окостенения, который длится до самой старости. Увеличивается во всех направлениях, а не только в ширину. Окончательно формируются борозды, выступы, бугры и воздухоносные пазухи.

Четвертый период
С 25 лет и до 45 не происходит никаких изменений в развитии костей головы. В этот период шов черепа окостеневает. В очень редких случаях швы могут сохраняться в течение всей жизни.
Пятый период
Этот этап длится от периода заращения швов и до самой старости. Происходят в большей степени не анатомические изменения, а структурные. Визуально изменяется лицевой череп ввиду выпадения зубов и атрофии С возрастом уменьшается толщина губчатого вещества и компактной пластины, а череп становится более легким. Ввиду резорбции костной ткани и изменений ее минерального состава кости становятся более хрупкими, трескаются и ломаются.

Заключение
Череп человека - это так называемый скелет головы. Эта анатомическая структура чрезвычайно важна не только для защиты головного мозга и органов чувств. Она формирует наш внешний вид (лицо).
Шов черепа, являясь стуктурно-функциональной единицей, играет важную роль в соединении костей черепа между собой. У детей швы имеют большую эластичность, а с возрастом они окостеневают.
Этапность развития костей черепа имеет возрастные рамки. Так, когда сохраняются еще роднички (перепончатая стадия), с взрослением человека переходит в хрящевую стадию, а затем в костную.
К моменту рождения не завершается формирование и самого черепа. Выделяют пять этапов его развития. Так, от момента рождения и до школьного возраста (6-7 лет) череп растет преимущественно в высоту, следующие пять-семь лет являются периодом относительного покоя, а с наступлением пубертатного периода и до 25-летнего возраста происходят видоизменения преимущественно его лицевой части.
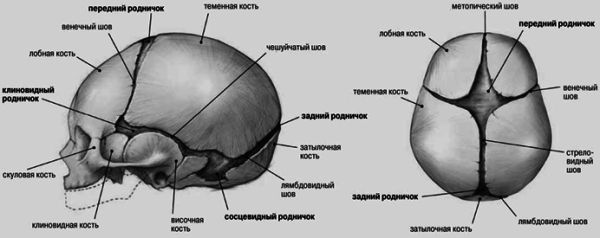
262. У новорожденного ребёнка открыты швы:
1) стреловидный *
3) венечный *
4) затылочный *
263. Закрытие швов черепа у доношенных детей происходит к:
264. Максимальные сроки закрытия большого родничка приходятся на возраст:
3) 12-18 мес *
265. Возраст закрытия малого родничка:
1) 6 месяцев
2) 1-2 месяца
3) 12-15 месяцев
4) к рождению
5) 12-18 месяцев
6) 4-8 недель *
266. Возраст закрытия большого родничка в мес.:
4) к рождению
267. Соответствие количества молочных зубов возрасту ребенка рассчитывается по формуле (n - возраст ребенка в мес.):
268. Прорезывание всех молочных зубов заканчивается к возрасту:
1) 1-1,5 года
2) 1,5-2 года
3) 2-2,5 года *
4) 2,5-3 года
269. Первые постоянные зубы появляются в возрасте:
270. Нарушение второй стадии остеогенеза (минерализация кости) возникает при:
1) снижении мышечного тонуса *
2) сдвиге рН в кислую сторону *
3) сдвиге рН в щелочную сторону
4) дефиците кальция, фосфора и других минералов *
5) гиповитаминозе Д *
6) гипервитаминозе Д
271. Перемоделирование и самообновление кости:
1) регулируется паратгормоном *
2) регулируется тироксином
3) регулируется тиреокальцитонином *
4) зависит от обеспеченности витамином Д *
5) не зависит от обеспеченности витамином Д
272. При гипокальциемии развиваются следующие механизмы:
1) вымывание кальция из костей *
2) усиление кишечного всасывания кальция *
3) уменьшение кишечного всасывания кальция
4) усиление почечной экскреции кальция
5) уменьшение почечной экскреции кальция *
273. Меньшая ломкость костей у детей раннего возраста обусловлена:
1) большим содержанием плотных веществ
2) меньшим содержанием плотных веществ *
3) большим содержанием воды *
4) волокнистым строением кости *
5) большей податливостью при сдавливании *
274. Определение костного возраста имеет значение для:
1) оценки биологического возраста *
2) оценки нервно-психического развития
3) оценки отклонения в росте и развитии *
4) оценки полового развития
5) оценки отклонения в массе
6) контроля за применением стероидов *
275. У новорожденного ребенка состояние мышц характеризуется:
1) мышечной гипотонией
2) преобладанием тонуса мышц-разгибателей конечностей
3) преобладанием тонуса мышц-сгибателей конечностей *
4) во время сна мышцы расслабляются *
5) основная масса мышц приходится на мышцы туловища *
276. У детей содержание общего кальция в сыворотке крови составляет в ммоль/л:
277. Со стороны грудной клетки при рахите наблюдаются:
1) рахитические четки *
2) гариссонова борозда (перипневмоническая борозда) *
3) грудная клетка имеет вид "куриной" *
4) воронкообразная грудная клетка
5) увеличение кривизны спины *
И образуется костями черепа и костями лица. Кости черепа в свою очередь формируют свод черепа и основание, развивающиеся различно.
Кости свода по развитию перепончатые, т. е. формируются непосредственно в зародышевой скелетогенной мезенхиме. К перепончатым костям черепа относятся теменные кости , лобная чешуя, чешуйчатая и барабанная части височной кости , крылья клиновидной кости , верхняя часть затылочной чешуи.
Большая часть костей основания черепа развивается на основе предшествующего хряща, т.е. являются хрящевыми.
Кости лица , кроме небной, и слуховые косточки, ossicula auditiva , формируются из материала жаберных дуг.
рис. 115 Череп новорожденного; вид сверху.Каждая из костей черепа и лица имеет определенные особенности развития и поэтому описывается отдельно.
Затылочная кость , os occipitale , возникает из точек окостенения, концентрирующихся вокруг большого (затылочного) отверстия. На 6-й неделе эмбрионального развития появляются две точки окостенения впереди отверстия, на 8-9-й неделе – две по бокам и три точки позади затылочного отверстия, причем развитие идет по типу эндохондрального окостенения. До момента слияния всех четырех отделов кости они разделены хрящами. Хрящ между базилярной частью и латеральными получает название внутризатылочный синхондроз, synchondrosis intra-occipitalis , в котором различают передний внутризатылочный синхондроз, synchondrosis intra-occipitalis anterior (парный), а между латеральными частями и затылочной чешуей – задний внутризатылочный синхондроз, synchondrosis intra-occipitalis posterior . В месте соединения базилярной части и тела клиновидной кости располагается клиновидно-затылочный синхондроз, synchondrosis spheno-occipitali s. Полное соединение частей кости начинается в 2-4 года и заканчивается в 8-10 лет. Срастание базилярной части затылочной кости с телом клиновидной заканчивается к 20 годам. Верхняя часть затылочной чешуи развивается из двух точек окостенения, появляющихся по обеим сторонам от срединной плоскости.
Теменная кость , os parietale , развивается из двух точек окостенения, которые появляются в области будущих теменных бугров на 8-10-й неделе внутриутробного развития и сливаются между собой. При этом процесс окостенения идет радиально по отношению к теменному бугру. После рождения углы теменных костей отсутствуют, а края кости разделены широкими прослойками соединительной ткани. Окостенение заканчивается только на 2-м году жизни. Верхние и нижние височные линии отчетливо начинают формироваться к 12-15 годам.
Лобная кость , os frontale , развивается как перепончатая, за исключением носовой части, которая образуется на основе хряща. На 8-9-й неделе внутриутробного развития появляются парные точки окостенения в области будущих бугров и надглазничных краев, соединяющихся в одну кость в возрасте 7-8 лет. В связи с этим при рождении лобная кость состоит из двух половин, сращение которых по средней плоскости начинается с 6-го месяца после рождения и заканчивается на 3-м году формированием метопического шва, sutura metopica , сохраняющегося до 5 лет.
Клиновидная кость , os sphenoidale , развивается почти целиком на основе хряща. Кость формируется из точек окостенения, появляющихся в конце 2-го месяца развития зародыша в хрящевой закладке тела кости (передняя и задняя точки), в каждом из крыльев и в медиальной пластинке крыловидных отростков. Малые крылья соединяются с телом кости на 6-7-м месяце, а большие крылья – после рождения.
 рис. 210. Кости черепа, ossa cranii (новорожденный). 1 - затылочная кость os occipitale, вид снаружи; 2 - затылочная кость, os occipitale, вид изнутри (а - клиновидно-затылочный синхондроз, synchondrosis spheno-occipitalis; б - передний внутризатылочный синхондроз, synchondrosis intraoccipitalis anterior; в - задний внутризатылочный синхондроз, synchondrosis intraoccipitalis posterior; г - каменисто-затылочный синхондроз, synchondrosis petro-occipitalis); 3 - клиновидная кость, os sphenoidale; 4 - височная кость, os temporale; 5 - верхняя челюсть, maxilla; 6 -нижняя челюсть, mandibulla.
рис. 210. Кости черепа, ossa cranii (новорожденный). 1 - затылочная кость os occipitale, вид снаружи; 2 - затылочная кость, os occipitale, вид изнутри (а - клиновидно-затылочный синхондроз, synchondrosis spheno-occipitalis; б - передний внутризатылочный синхондроз, synchondrosis intraoccipitalis anterior; в - задний внутризатылочный синхондроз, synchondrosis intraoccipitalis posterior; г - каменисто-затылочный синхондроз, synchondrosis petro-occipitalis); 3 - клиновидная кость, os sphenoidale; 4 - височная кость, os temporale; 5 - верхняя челюсть, maxilla; 6 -нижняя челюсть, mandibulla.
Решетчатая кость , os ethmoidale , развивается как хрящевая. Раньше всего точки окостенения появляются в средней (на 4-м месяце внутриутробного развития) и в верхней (на 5-м месяце) носовых раковинах. Затем на 9-м месяце появляются две точки окостенения решетчатой пластинки. На 6-м месяце после рождения формируется точка окостенения глазничной пластинки. Последняя очень быстро окостеневает. На 2-м году жизни над решетчатой пластинкой появляются две точки окостенения, которые в дальнейшем, сливаясь, образуют петушиный гребень. На 6-8-м году жизни окостеневает перпендикулярная пластинка, а к 12-14 годам окончательно формируются решетчатые ячейки лабиринта.
Пазухи костей черепа формируются в процессе развития костных ячеек и полостей, в которые врастает слизистая оболочка. Так, при формировании лобной пазухи слизистая оболочка врастает со стороны ячеек решетчатой кости, а при формировании клиновидной пазухи – со стороны полости носа.
Височная кость , os temporale , формируется из четырех закладок, дающих начало чешуйчатой, барабанной и каменистой частям. Точки окостенения появляются в чешуйчатой части в начале, а в барабанной – в конце 3-го месяца, в каменистой части – на 5-м месяце внутриутробного периода, а в шиловидном отростке – в конце 1-го года жизни. Слуховой проход у новорожденного еще не сформирован, так как барабанная часть образует неполное кольцо (см. рис. 97). В первые годы жизни это кольцо разрастается и вместе с чешуйчатой частью образует костную часть наружного слухового прохода. Полное окостенение височной части заканчивается к 6 годам.
Нижняя носовая раковина , concha nasalis inferior , – хрящевая кость. Развивается из одной точки окостенения, которая появляется в начале 3-го месяца внутриутробного периода.
Слезная кость , os lacrimale , перепончатая, развивается из одной точки окостенения, появляющейся на 3-м месяце внутриутробного периода.
Сошник , vomer , – перепончатая кость. Развивается из двух – правой и левой – точек окостенения, возникающих в течение 2-го месяца внутриутробного периода. В дальнейшем правая и левая пластинки срастаются, а находящийся между ними хрящ перегородки носа после рождения рассасывается.
Верхняя челюсть , maxilla , – перепончатая кость. Она развивается из 5 точек окостенения: наружных (верхней и нижней), внутренних (передней и задней) и средней. Наружная верхняя точка образует медиальную часть дна глазницы, наружная нижняя дает начало его наружной части, скуловому отростку, передненаружной части тела кости и заднеенаружной стенке альвеолярного отростка. Средняя точка развивается в лобный отросток и часть тела. Из внутренней задней точки формируются задние 2/3 небного отростка и внутренняя стенка альвеолярного отростка соответственно клыку и молярам. Из внутренней передней точки окостенения образуются резцовая кость – часть альвеолярного отростка, соответствующая резцам, и передняя часть небного от ростка. На 5-м месяце точки окостенения сливаются, причем у новорожденного сохраняется резцовый шов, соединяющий резцовую кость с остальной частью верхней челюсти. Пазухи верхней челюсти, появляясь на 6-м месяце внутриутробного периода, окончательно формируются к 12-14 годам.
Небная кость , os palatinum , перепончатая. Развивается из одной точки окостенения которая появляется на 2-м месяце внутри утробного периода в месте соединения перпендикулярной и горизонтальной пластинок.
Скуловая кость , os zygomaticum , также перепончатая. Образуется из одной точки окостенения, которая появляется в конце 2-го месяца внутриутробного периода.
Нижняя челюсть , mandibula , по развитию смешанная: ее отростки, мыщелковый и венечный, являются хрящевыми, остальная часть развивается как перепончатая. Кость закладывается как парная. Каждая поло вина ее в виде желоба окружает хрящ первой жаберной дуги, который к 5-му месяцу внутриутробного периода рассасывается, при этом нижний участок желоба образует подбородочную косточку, а верхний конец хряща служит основанием для развития слуховых косточек. Обе половины начинают соединяться на 3-м месяце после рождения, при этом образуется подбородочный симфиз. Полное срастание костных частей заканчивается к двухлетнему в расту.
Подъязычная кость , os hyoideum , вторичная, развивается из 5 точек: из одной формируется тело, а из других – большие и малые рога. Точки окостенения в теле больших рогах появляются в конце внутри утробного периода или вскоре после рождения; малые рога окостеневают к 13-15 годам. Сращение больших рогов с телом происходит довольно поздно, к 30-40 годам, иногда позже, а малые рога срастаются с телом подъязычной кости к старости.
Возрастные отличия черепа в целом, его топографических участков и отдельных костей выражаются прежде всего в различных соотношениях размеров мозгового и лицевого отделов. Эти различия, а также толщина костей, величина ямок и полостей черепа, наличие родничков и синостозирование швов черепа и др. определяются ростом и развитием черепа. Выделяют 5 периодов развития черепа. Первый период – от рождения до 7 лет – характеризуется активным ростом черепа, интенсивным увеличением его объема. При этом несколько суживаются швы и постепенно уменьшается величина родничков, fonticuli . Оформляются полости носа и глазниц; заметно изменяется рельеф нижней челюсти. Во втором периоде – от 7 до 14 лет – изменение размеров и формы черепа и его частей не настолько активно, как в первом, однако ямки, сосцевидный отросток, полости глазниц и носа заметно увеличиваются. Третий период охватывает возраст от полового созревания до 25 лет. В это время формируются лобные отделы и удлиняется лицевой череп, заметно увеличивается область скуловых дуг, больше выступают лобные бугры. В течение четвертого периода – от 25 до 45 лет – происходит окостенение швов. Наблюдения показали, что преждевременное окостенение стреловидного шва ведет к формированию коротких, а венечного шва – длинных черепов. Пятый период – 45 лет и более – характеризуется атрофией лицевого, а затем и мозгового черепа, постепенным уменьшением числа зубов, что влияет на форму челюстей: сглаживаются альвеолярные отростки и части, увеличивается угол нижней челюсти, лицевой череп уменьшается в размерах.
Имеется определенная связь между ростом мозгового черепа и появлением на внутренней поверхности его костей пальцевых вдавлений, хотя механизм их возникновения еще до конца неясен. Впервые они выявляются в возрасте 1,5-2 лет в области теменных костей, затем в затылочной зоне и лишь к 7-8 годам - в лобной. Максимума своей выраженности пальцевые вдавления достигают в пубертатном периоде, до 35-40 лет они не изменяются, а после 40 лет постепенно сглаживаются. После 15 лет выраженность этих анатомических образований в различных отделах мозгового черепа следующая: затылочная, височная, теменная, лобная; соответственно как 10:7:7.
Некоторые наблюдения свидетельствуют о том, что пальцевые вдавления сильнее выражены у детей с запаздывающим умственным развитием, а их отсутствие является важным симптомом нарушения процессов остеогенеза и обычно сопровождается кортикальной атрофией. У лиц старше 50 лет пальцевые вдавления сохраняются лишь в 2-2,5 % случаев, что отражает снижение уровня процессов костной трансформации.
Большие роднички закрываются в течение первых 1,5-2 лет постнатального периода . Более длительное их существование может явиться признаком такого распространенного детского заболевания, как рахит, а в более серьезных случаях - повышения внутричерепного давления.
Швы мозгового черепа постепенно сужаются - у новорожденного их поперечник составляет 10-11 мм, а у ребенка 7 лет - около 2 мм. Впрочем костеобразовательная деятельность в краях швов продолжается очень долго - до 25-30 лет в среднем, постепенно снижаясь по интенсивности после 20 лет. Поэтому, хотя к концу второго года жизни ребенка его мозговой череп сформирован принципиально так же, как череп взрослого, рост черепа, однако, продолжается.
Полное замыкание щели черепных швов знаменует конец фазы физиологического роста костей черепа. На внутренней поверхности черепа швы замыкаются раньше, чем на наружной, иногда с разницей в 7-S лет. При этом обызвествление краев шва не является показателем его облитерации. Поданным G. Friedman, R. Shapiro и A. Janzen, закрытие шва происходит в нескольких его участках и не всегда соответствует возрасту. Известно лишь, что у мужчин швы облитерируются раньше и более равномерно.
Закрытие швов мозгового черепа , по данным R. Shapiro и A. Janzen, происходит в следующем возрасте: сагиттального шва - в 22-26 лет, венечного - в 29-30 лет, ламбдовидного - в 26-45 лет, париетомастоидального - в 30-40 лет, сфенотемпорального - даже к 60 годам. Индивидуальные нерезко выраженные колебания в уровне костеобразования и длительности существования швов создают разные формы черепа, а преждевременное закрытие всех швов может привести к развитию патологических форм черепа брахицефалического типа.
В отличие от остальных костей лицевого и мозгового отделов черепа , его основание образовано костями, имеющими хрящевое происхождение. Окостенение последних начинается еще на 3-м месяце внутриутробного периода из двух центров роста в базисфеноидальной и затылочной областях и позднее появляющегося третьего центра в пресфеноидальной зоне. Вблизи центров окостенения формируются синхондрозы, являющиеся гомологами эпифизарных ростковых зон и представляющие собой последние рудименты примордиального хряща в скелете человека. Перед рождением ребенка указанные зоны окостенения сливаются и между ними сохраняются лишь прослойки синхондрозов.
К моменту рождения основной рост идет в базисфеноидальной и базиокципитальной областях. В течение первого года жизни появляетя еще один центр роста в перегородке носа - мезоэтмоидальный. С началом его функции окостеневает crista galli и верхняя половина носовой перегородки. Длительность существования этого центра роста точно неизвестна. Как указывает Н. Ford , поданным разных анатомов, слияние указанного центра роста с центром, расположенным в основной кости, происходит в возрасте 12-25 лет. Хрящевые прослойки между мезозтмоидалъным центром роста и окружающими костями лицевого и мозгового черепа (лобной, боковыми массами решетчатой кости) начинают постепенно оссифицироваться в 2-6 лет.
Таким образом, у маленького ребенка в основании черепа существуют четыре центра роста: сфеноокципитальный и сфеномезоэтмоидальный синхондрозы и хрящевые прослойки между решетчатой и лобной костями и в самой лобной кости.