"Черная смерть" - болезнь Средневековья. Бубонная чума. Эпидемия чумы в середине XIV века: причины и последствия. Чума — острое инфекционное особо опасное заболевание От чего возникает чума
- Что такое Чума
- Что провоцирует Чума
- Симптомы Чумы
- Диагностика Чумы
- Лечение Чумы
- Профилактика Чумы
Что такое Чума
Чума - острая, особо опасная зоонозная трансмиссивная инфекция с тяжёлой интоксикацией и серозно-геморрагическим воспалением в лимфатических узлах, лёгких и других органах, а также возможным развитием сепсиса.Краткие исторические сведения
В истории человечества нет другой такой инфекционной болезни, которая приводила бы к столь колоссальным опустошениям и смертности среди населения, как чума. С древности сохранились сведения о заболевании чумой, возникавшей у людей в виде эпидемий с большим числом смертельных исходов. Отмечено, что эпидемии чумы развивались вследствие контактов с больными животными. Временами распространение заболевания носило характер пандемий. Известно три пандемии чумы. Первая, известная как «юстинианова чума», свирепствовала в Египте и Восточно-Римской империи в 527-565 гг. Вторая, названная «великой», или «чёрной» смертью, в 1345-1350 гг. охватила Крым, Средиземноморье и Западную Европу; эта самая опустошительная пандемия унесла около 60 млн жизней. Третья пандемия началась в 1895 г. в Гонконге, затем распространилась на Индию, где умерли свыше 12 млн человек. В самом её начале были сделаны важные открытия (выделен возбудитель, доказана роль крыс в эпидемиологии чумы), что позволило организовать профилактику на научной основе. Возбудитель чумы обнаружили Г.Н. Минх (1878) и независимо от него А. Йерсен и Ш. Китазато (1894). Начиная с XIV века, чума многократно посещала Россию в виде эпидемий. Работая на вспышках по предотвращению распространения заболевания и лечению больных, большой вклад в изучение чумы внесли российские учёные Д.К. Заболотный, Н.Н. Клодницкий, И.И. Мечников, Н.Ф. Гамалея и др. В XX веке Н.Н. Жуковым-Вережниковым, Е.И. Коробковой и Г.П. Рудневым были разработаны принципы патогенеза, диагностики и лечения больных чумой, а также создана противочумная вакцина.
Что провоцирует Чума
Возбудитель - грамотрицательная неподвижная факультативно-анаэробная бактерия Y. pestis рода Yersinia семейства Enterobacteriaceae. По многим морфологическим и биохимическим признакам чумная палочка сходна с возбудителями псевдотуберкулёза, иерсиниоза, туляремии и пастереллёза, вызывающих тяжёлые заболевания как у грызунов, так и у людей. Отличается выраженным полиморфизмом, наиболее типичны овоидные палочки, окрашивающиеся биполярно, Выделяют несколько подвидов возбудителя, различных по вирулентности. Растёт на обычных питательных средах с добавлением гемолизированной крови или сульфита натрия для стимуляции роста. Содержит более 30 антигенов, экзо- и эндотоксины. Капсулы защищают бактерии от поглощения полиморфноядерными лейкоцитами, а V- и W-антигены предохраняют их от лизиса в цитоплазме фагоцитов, что обеспечивает их внутриклеточное размножение. Возбудитель чумы хорошо сохраняется в экскретах больных и объектах внешней среды (в гное бубона сохраняется 20-30 дней, в трупах людей, верблюдов, грызунов - до 60 дней), но высокочувствителен к солнечным лучам, атмосферному кислороду, повышенной температуре, реакции среды (особенно кислой), химическим веществам (в том числе дезинфектантам). Под действием сулемы в разведении 1:1000 гибнет через 1-2 мин. Хорошо переносит низкие температуры, замораживание.
Больной человек может в определённых условиях стать источником инфекции: при развитии лёгочной чумы, непосредственном контакте с гнойным содержимым чумного бубона, а также в результате заражения блох на больном с чумной септицемией. Трупы умерших от чумы людей часто являются непосредственной причиной инфицирования окружающих. Особую опасность представляют больные лёгочной формой чумы.
Механизм передачи разнообразен, чаще всего трансмиссивный, но возможен и воздушно-капельный (при лёгочных формах чумы, заражении в лабораторных условиях). Переносчиками возбудителя являются блохи (около 100 видов) и некоторые виды клешей, поддерживающие эпизоотический процесс в природе и передающие возбудитель синантропным грызунам, верблюдам, кошкам и собакам, которые могут переносить на себе заражённых блох к жилью человека. Человек заражается не столько при укусе блохи, сколько после втирания в кожу её фекалий или масс, срыгиваемых при питании. Бактерии, размножающиеся в кишечнике блохи, выделяют коагулазу, образующую «пробку» (чумной блок), препятствующую поступлению крови в её организм. Попытки голодного насекомого к кровососанию сопровождаются срыгиванием заражённых масс на поверхность кожи в месте укуса. Такие блохи голодные и часто пытаются сосать кровь животного. Контагиозность блох сохраняется в среднем около 7 нед, а по некоторым данным - до 1 года.
Возможны контактный (через повреждённую кожу и слизистые оболочки) при разделке туш и обработке шкур убитых заражённых животных (зайцы, лисы, сайгаки, верблюды и др.) и алиментарный (при употреблении в пищу их мяса) пути заражения чумой.
Естественная восприимчивость людей очень высокая, абсолютная во всех возрастных группах и при любом пути заражения. После перенесённого заболевания развивается относительный иммунитет, не предохраняющий от повторного заражения. Повторные случаи заболевания не являются редкостью и протекают не менее тяжело, чем первичные.
Основные эпидемиологические признаки. Природные очаги чумы занимают 6-7% суши земного шара и зарегистрированы на всех континентах, исключая Австралию и Антарктиду. Ежегодно в мире регистрируют несколько сотен случаев чумы у людей. В странах СНГ выявлено 43 природных очага чумы общей площадью более 216 млн гектаров, расположенных в равнинных (степных, полупустынных, пустынных) и высокогорных регионах. Различают два вида природных очагов: очаги «дикой» и очаги крысиной чумы. В природных очагах чума проявляется в виде эпизоотии среди грызунов и зайцеобразных. Заражение от спящих зимой грызунов (сурки, суслики и др.) происходит в тёплое время года, вто время как от не спящих зимой грызунов и зайцеобразных (песчанки, полёвки, пищухи и др.) заражение имеет два сезонных пика, что связано с периодами размножения зверьков. Мужчины болеют чаще, чем женщины в связи с профессиональной деятельностью и пребыванием в природном очаге чумы (отгонное животноводство, охота). В антропургических очагах роль резервуара инфекции выполняют чёрная и серая крысы. Эпидемиология бубонной и лёгочной форм чумы в наиболее важных чертах имеет существенные различия. Для бубонной чумы характерно сравнительно медленное нарастание заболеваний, в то время как лёгочная чума из-за лёгкой передачи бактерий может в короткие сроки получать широкое распространение. Больные бубонной формой чумы малоконтагиозны и практически незаразны, так как выделения их не содержат возбудителей, а в материале из вскрывшихся бубонов их мало или нет совсем. При переходе болезни в септическую форму, а также при осложнении бубонной формы вторичной пневмонией, когда возбудитель может передаваться воздушно-капельным путём, развиваются тяжёлые эпидемии первичной лёгочной чумы с очень высокой контагиозностью. Обычно лёгочная чума следует за бубонной, распространяется вместе с ней и быстро становится ведущей эпидемиологической и клинической формой. В последнее время интенсивно разрабатывается представление о том, что возбудитель чумы может долгое время находиться в почве в некультивируемом состоянии. Первичное заражение грызунов при этом может происходить при рытье нор на инфицированных участках почв. Данная гипотеза основана как на экспериментальных исследованиях, так и наблюдениях о безрезультативности поисков возбудителя среди грызунов и их блох в межэпизоотические периоды.
Патогенез (что происходит?) во время Чумы
Адаптационные механизмы человека практически не приспособлены сопротивляться внедрению и развитию чумной палочки в организме. Это объясняется тем, что чумная палочка очень быстро размножается; бактерии в большом количестве вырабатывают факторы проницаемости (нейраминидаза, фибринолизин, пестицин), антифагины, подавляющие фагоцитоз (F1, HMWPs, V/W-Ar, РН6-Аг), что способствует быстрому и массивному лимфогенному и гематогенному диссеминированию прежде всего в органы мононуклеарно-фагоцитарной системы с её последующей активизацией. Массивная антигенемия, выброс медиаторов воспаления, в том числе и шокогенных цитокинов, ведёт к развитию микроциркуляторных нарушений, ДВС-синдрома с последующим исходом в инфекционно-токсический шок.
Клиническая картина заболевания во многом определяется местом внедрения возбудителя, проникающего через кожные покровы, лёгкие или ЖКТ.
Схема патогенеза чумы включает три стадии. Сначала возбудитель от места внедрения лимфогенно диссеминирует в лимфатические узлы, где кратковременно задерживается. При этом образуется чумной бубон с развитием воспалительных, геморрагических и некротических изменений в лимфатических узлах. Затем довольно быстро бактерии проникают в кровь. В стадии бактериемии развивается сильнейший токсикоз с изменениями реологических свойств крови, нарушениями микроциркуляции и геморрагическими проявлениями в различных органах. И, наконец, после преодоления возбудителем ретикулогистиоцитарного барьера происходит его диссеминирование по различным органам и системам с развитием сепсиса.
Микроциркуляторные нарушения вызывают изменения в сердечной мышце и сосудах, а также в надпочечниках, что обусловливает острую сердечно-сосудистую недостаточность.
При аэрогенном пути заражения поражаются альвеолы, в них развивается воспалительный процесс с элементами некроза. Последующая бактериемия сопровождается интенсивным токсикозом и развитием септико-геморрагических проявлений в различных органах и тканях.
Антительный ответ при чуме слабый и формируется в поздние сроки заболевания.
Симптомы Чумы
Инкубационный период составляет 3-6 сут (при эпидемиях или септических формах сокращается до 1-2 дней); максимальный срок инкубации - 9 дней.
Характерно острое начало болезни, выражающееся быстрым нарастанием температуры тела до высоких цифр с потрясающим ознобом и развитием выраженной интоксикации. Характерны жалобы больных на боли в области крестца, мышцах и суставах, головную боль. Возникают рвота (нередко кровавая), мучительная жажда. Уже с первых часов заболевания развивается психомоторное возбуждение. Больные беспокойны, чрезмерно активны, пытаются бежать («бежит, как очумелый»), у них появляются галлюцинации, бред. Речь становится невнятной, походка шаткой. В более редких случаях возможны заторможенность, апатия, а слабость достигает такой степени, что больной не может встать с постели. Внешне отмечают гиперемию и одутловатость лица, инъекцию склер. На лице выражение страдания или ужаса («маска чумы»). В более тяжёлых случаях на коже возможна геморрагическая сыпь. Очень характерными признаками заболевания являются утолщение и обложенность языка густым белым налётом («меловой язык»). Со стороны сердечно-сосудистой системы отмечают выраженную тахикардию (вплоть до эмбриокардии), аритмию и прогрессирующее падение артериального давления. Даже при локальных формах заболевания развиваются тахипноэ, а также олигурия или анурия.
Данная симптоматика проявляется, особенно в начальный период, при всех формах чумы.
Согласно клинической классификации чумы, предложенной Г.П. Рудневым (1970), выделяют локальные формы заболевания (кожную, бубонную, кожно-бубонную), генерализованные формы (первично-септическую и вторично-септическую), внешнедиссеминированные формы (первично-лёгочную, вторично-лёгочную и кишечную).
Кожная форма. Характерно образование карбункула в месте внедрения возбудителя. Первоначально на коже возникает резко болезненная пустула с тёмнокрасным содержимым; она локализуется на отёчной подкожной клетчатке и окружена зоной инфильтрации и гиперемии. После вскрытия пустулы образуется язва с желтоватым дном, склонная к увеличению в размерах. В дальнейшем дно язвы покрывает чёрный струп, после отторжения которого образуются рубцы.
Бубонная форма. Наиболее частая форма чумы. Характерно поражение лимфатических узлов, регионарных по отношению к месту внедрения возбудителя - паховых, реже подмышечных и очень редко шейных. Обычно бубоны бывают одиночными, реже множественными. На фоне выраженной интоксикации возникают боли в области будущей локализации бубона. Через 1-2 дня можно пропальпировать резко болезненные лимфатические узлы, сначала твёрдой консистенции, а затем размягчающиеся и становящиеся тестообразными. Узлы сливаются в единый конгломерат, малоподвижный из-за наличия периаденита, флюктуирующий при пальпации. Длительность разгара заболевания около недели, после чего наступает периодреконвалесценции. Лимфатические узлы могут самостоятельно рассасываться или изъязвляться и склерозироваться вследствие серозно-геморрагического воспаления и некроза.
Кожно-бубонная форма. Представляет сочетание кожных поражений и изменений со стороны лимфатических узлов.
Эти локальные формы заболевания могут переходить во вторичный чумной сепсис и вторичную пневмонию. Их клиническая характеристика не отличается от первично-септической и первично-лёгочной форм чумы соответственно.
Первично-септическая форма. Возникает после короткого инкубационного периода в 1-2 дня и характеризуется молниеносным развитием интоксикации, геморрагическими проявлениями (кровоизлияния в кожу и слизистые оболочки, желудочно-кишечные и почечные кровотечения), быстрым формированием клинической картины инфекционно-токсического шока. Без лечения в 100% случаев заканчивается летально.
Первично-лёгочная форма . Развивается при аэрогенном заражении. Инкубационный период короткий, от нескольких часов до 2 сут. Заболевание начинается остро с проявлений интоксикационного синдрома, характерного для чумы. На 2-3-й день болезни появляется сильный кашель, возникают резкие боли в грудной клетке, одышка. Кашель сопровождается выделением сначала стекловидной, а затем жидкой пенистой кровянистой мокроты. Физикальные данные со стороны лёгких скудные, на рентгенограмме обнаруживают признаки очаговой или долевой пневмонии. Нарастает сердечно-сосудистая недостаточность, выражающаяся в тахикардии и прогрессивном падении артериального давления, развитии цианоза. В терминальную стадию у больных развивается сначала сопорозное состояние, сопровождающееся усилением одышки и геморрагическими проявлениями в виде петехий или обширных кровоизлияний, а затем кома.
Кишечная форма. На фоне синдрома интоксикации у больных возникают резкие боли в животе, многократная рвота и диарея с тенезмами и обильным слизисто-кровянистым стулом. Поскольку кишечные проявления можно наблюдать и при других формах заболевания, до последнего времени остаётся спорным вопрос о существовании кишечной чумы как самостоятельной формы, по-видимому, связанной с энтеральным заражением.
Дифференциальная диагностика
Кожную, бубонную и кожно-бубонную формы чумы следует отличать от туляремии, карбункулов, различных лимфаденопатий, лёгочные и септические формы - от воспалительных заболеваний лёгких и сепсиса, в том числе менингококковой этиологии.
При всех формах чумы уже в начальный период настораживают быстро нарастающие признаки тяжёлой интоксикации: высокая температура тела, потрясающий озноб, рвота, мучительная жажда, психомоторное возбуждение, двигательное беспокойство, бред и галлюцинации. При осмотре больных привлекают внимание невнятная речь, шаткая походка, одутловатое гиперемированное лицо с инъекцией склер, выражением страдания или ужаса («маска чумы»), «меловой язык». Быстро нарастают признаки сердечно-сосудистой недостаточности, тахипноэ, прогрессирует олигурия.
Для кожной, бубонной и кожно-бубонной форм чумы характерна резкая болезненность в месте поражения, стадийность в развитии карбункула (пустула - язва - чёрный струп - рубец), выраженные явления периаденита при формировании чумного бубона.
Лёгочные и септические формы отличают молниеносное развитие тяжёлой интоксикации, выраженных проявлений геморрагического синдрома, инфекционно-токсического шока. При поражении лёгких отмечают резкие боли в груди и сильный кашель, отделение стекловидной, а затем жидкой пенистой кровянистой мокроты. Скудные физикальные данные не соответствуют общему крайне тяжёлому состоянию.
Диагностика Чумы
Лабораторная диагностика
Основана на использовании микробиологических, иммуносерологических, биологических и генетических методов. В гемограмме отмечают лейкоцитоз, нейтрофилию со сдвигом влево, увеличение СОЭ. Выделение возбудителя проводят в специализированных режимных лабораториях для работы с возбудителями особо опасных инфекций. Исследования проводят для подтверждения клинически выраженных случаев заболевания, а также для обследования лиц с повышенной температурой тела, находящихся в очаге инфекции. Бактериологическому исследованию подвергают материал от больных и умерших: пунктаты из бубонов и карбункулов, отделяемое язв, мокроту и слизь из ротоглотки, кровь. Проводят пассаж на лабораторных животных (морские свинки, белые мыши), погибающих на 5-7-е сутки после заражения.
Из серологических методов применяют РНГА, РНАТ, РНАГ и РТПГА, ИФА.
Положительные результаты ПЦР через 5-6 ч после её постановки свидетельствуют о наличии специфической ДНК чумного микроба и подтверждают предварительный диагноз. Окончательным подтверждением чумной этиологии болезни являются выделение чистой культуры возбудителя и её идентификация.
Лечение Чумы
Больных чумой лечат только в стационарных условиях. Выбор препаратов для этиотропной терапии, их доз и схем применения определяет форма заболевания. Курс этиотропной терапии при всех формах болезни составляет 7-10 дней. При этом применяют:
при кожной форме - котримоксазол по 4 таблетки в сутки;
при бубонной форме - левомицетин в дозе 80 мг/кг/сут и одновременно стрептомицин в дозе 50 мг/кг/сут; препараты вводят внутривенно; эффективен также тетрациклин;
при лёгочных и септических формах заболевания комбинацию левомицети-на со стрептомицином дополняют назначением доксициклина в дозе 0,3 г/сут или тетрациклина по 4-6 г/сут внутрь.
Одновременно проводят массивную дезинтоксикационную терапию (свежезамороженная плазма, альбумин, реополиглюкин, гемодез, кристаллоидные растворы внутривенно, методы экстракорпоральной детоксикации), назначают препараты для улучшения микроциркуляции и репарации (трентал в сочетании с солкосерилом, пикамилон), форсирования диуреза, а также сердечные гликозиды, сосудистые и дыхательные аналептики, жаропонижающие и симптоматические средства.
Успех лечения зависит от своевременности проведения терапии. Этиотропные препараты назначают при первом подозрении на чуму, основываясь на клинико-эпидемиологических данных.
Профилактика Чумы
Эпидемиологический надзор
Объём, характер и направленность профилактических мероприятий определяет прогноз эпизоотической и эпидемической обстановки по чуме в конкретных природных очагах с учётом данных слежения за движением заболеваемости во всех странах мира. Все страны обязаны сообщать ВОЗ о появлении заболеваний чумой, движении заболеваемости, эпизоотиях среди грызунов и мерах борьбы с инфекцией. В стране разработана и функционирует система паспортизации природных очагов чумы, позволившая провести эпидемиологическое районирование территории.
Показаниями к проведению профилактической иммунизации населения являются эпизоотия чумы среди грызунов, выявление больных чумой домашних животных и возможность завоза инфекции больным человеком. В зависимости от эпидемической обстановки вакцинация проводится на строго определённой территории всему населению (поголовно) и выборочно особо угрожаемым контингентам - лицам, имеющим постоянную или временную связь с территориями, где наблюдается эпизоотия (животноводы, агрономы, охотники, заготовители, геологи, археологи и т.д.). Все лечебно-профилактические учреждения должны иметь на случай выявления больного чумой определённый запас медикаментов и средств личной защиты и профилактики, а также схему оповещения персонала и передачи информации по вертикали. Меры по предупреждению заражения людей чумой в энзоотичных районах, лиц, работающих с возбудителями особо опасных инфекций, а также предупреждение выноса инфекции за пределы очагов в другие районы страны осуществляют противочумные и другие учреждения здравоохранения.
Мероприятия в эпидемическом очаге
При появлении больного чумой или подозрительного на эту инфекцию принимают срочные меры для локализации и ликвидации очага. Границы территории, на которой вводят те или иные ограничительные мероприятия (карантин), определяют исходя из конкретной эпидемиологической и эпизоотологической обстановки, возможных действующих факторов передачи инфекции, санитарно-гигиенических условий, интенсивности миграции населения и транспортных связей с другими территориями. Общее руководство всеми мероприятиями в очаге чумы осуществляет Чрезвычайная противоэпидемическая комиссия. При этом строго соблюдают противоэпидемический режим с использованием противочумных костюмов. Карантин вводят решением Чрезвычайной противоэпидемической комиссии, охватывая им всю территорию очага.
Больных чумой и пациентов с подозрением на это заболевание госпитализируют в специально организованные госпитали. Транспортировка больного чумой должна осуществляться в соответствии с действующими санитарными правилами по биологической безопасности. Больных с бубонной чумой размещают по несколько человек в палате, больных лёгочной формой - только в отдельные палаты. Выписывают больных при бубонной форме чумы не ранее 4 нед, при лёгочной - не ранее 6 нед со дня клинического выздоровления и отрицательных результатов бактериологического исследования. После выписки переболевшего из стационара за ним устанавливают медицинское наблюдение в течение 3 мес.
В очаге проводят текущую и заключительную дезинфекцию. Лица, соприкасавшиеся с больными чумой, трупами, заражёнными вещами, участвовавшие в вынужденном забое больного животного и т.д., подлежат изоляции и медицинскому наблюдению (6 дней). При лёгочной чуме проводят индивидуальную изоляцию (в течение 6 дней) и профилактику антибиотиками (стрептомицин, рифампицин и др.) всем лицам, которые могли инфицироваться.
К каким докторам следует обращаться если у Вас Чума
Инфекционист
Акции и специальные предложения
Медицинские новости
07.05.2019
Заболеваемость менингококковой инфекцией в РФ за 2018 г. (в сравнении с 2017 г.) выросла на 10 % (1). Один из распространенных способов профилактики инфекционных заболеваний - вакцинация. Современные конъюгированные вакцины направлены на предупреждение возникновения менингококковой инфекции и менингококкового менингита у детей (даже самого раннего возраста), подростков и взрослых.
20.02.2019Главные детские специалисты фтизиатры посетили 72-ю школу Санкт-Петербурга для изучения причин, по которым 11 школьников почувствовали слабость и головокружения после постановки им в понедельник, 18 февраля, пробы на туберкулез
18.02.2019
В России, за последний месяц отмечается вспышка заболеваемости корью. Отмечается более чем трехкратный рост, относительно периода годичной давности. Совсем недавно очагом инфекции оказался московский хостел...
Медицинские статьи
Почти 5% всех злокачественных опухолей составляют саркомы. Они отличаются высокой агрессивностью, быстрым распространением гематогенным путем и склонностью к рецидивам после лечения. Некоторые саркомы развиваются годами, ничем себя не проявляя...
Вирусы не только витают в воздухе, но и могут попадать на поручни, сидения и другие поверхности, при этом сохраняя свою активность. Поэтому в поездках или общественных местах желательно не только исключить общение с окружающими людьми, но и избегать...
Вернуть хорошее зрение и навсегда распрощаться с очками и контактными линзами - мечта многих людей. Сейчас её можно сделать реальностью быстро и безопасно. Новые возможности лазерной коррекции зрения открывает полностью бесконтактная методика Фемто-ЛАСИК.
Косметические препараты, предназначенные ухаживать за нашей кожей и волосами, на самом деле могут оказаться не столь безопасными, как мы думаем
Более половины населения Европы в Средние века (XIV век) выкосила чума, известная как черная смерть. Ужас этих эпидемий остался в памяти людей по прошествии нескольких веков и даже запечатлен в полотнах художников. Далее чума неоднократно посещала Европу и уносила человеческие жизни, пусть и не в таких количествах.
В настоящее время заболевание чума остается . Около 2 тыс. человек заражается ежегодно. Из них большая часть умирает. Большинство случаев заражения отмечается в северных регионах Китая и странах Центральной Азии. По мнению специалистов для появления черной смерти сегодня нет причин и условий.
Возбудитель чумы был открыт в 1894 году. Изучая эпидемии заболевания, русские ученые разработали принципы развития заболевания, его диагностику и лечение, была создана противочумная вакцина.
Симптомы чумы зависят от формы заболевания. При поражении легких больные становятся высокозаразными, так как инфекция распространяется в окружающую среду воздушно-капельным путем. При бубонной форме чумы больные малозаразны или не заразны вовсе. В выделениях пораженных лимфоузлов возбудители отсутствуют, либо их совсем мало.
Лечение чумы стало значительно эффективнее с появлением современных антибактериальных препаратов. Смертность от чумы с этого времени снизилась до 70%.
Профилактика чумы включает в себя целый ряд мероприятий, ограничивающих распространение инфекции.
Чума является острым инфекционным зоонозным трансмиссивным заболеванием, которое в странах СНГ вместе с такими заболеваниями, как холера, туляремия и натуральная оспа считается (ООИ).
Рис. 1. Картина «Триумф смерти». Питер Брейгель.
Возбудитель чумы
В 1878 г. Г. Н. Минх и в 1894 г. А. Йерсен и Ш. Китазато, независимо друг от друга открыли возбудитель чумы. Впоследствии русские ученые изучили механизм развития заболевания, принципы диагностики и лечения, создали противочумную вакцину.
- Возбудитель заболевания (Yersinia pestis) представляет собой биполярную неподвижную коккобациллу, которая имеет нежную капсулу и никогда не образует спор. Способность образовывать капсулу и антифагоцитарную слизь не позволяет макрофагам и лейкоцитам активно бороться с возбудителем, в результате чего он быстро размножается в органах и тканях человека и животного, распространяясь с током крови и по лимфатическим путям по всему организму.
- Возбудители чумы выделяют экзотоксины и эндотоксины. Экзо- и эндотоксины содержаться в телах и капсулах бактерий.
- Ферменты агрессии бактерий (гиалуронидаза, коагулаза, фибринолизин, гемолизин) облегчают их проникновение в организм. Палочка способна проникать даже через неповрежденные кожные покровы.
- В грунте чумная палочка не теряет свою жизнеспособность до нескольких месяцев. В трупах животных и грызунов выживает до одного месяца.
- Бактерии устойчивы к низким температурам и замораживанию.
- Возбудители чумы чувствительны к высоким температурам, кислой реакции среды и солнечным лучам, которые убивают их только за 2 — 3 часа.
- До 30 дней возбудители сохраняются в гное, до 3 месяцев — в молоке, до 50 дней — в воде.
- Дезинфицирующие вещества уничтожают чумную палочку за несколько минут.
- Возбудители чумы вызывают заболевание у 250 видов животных. Среди них составляют большинство грызуны. Подвержены заболеванию верблюды, лисицы, кошки и другие животные.

Рис. 2. На фото чумная палочка — бактерия, вызывающая чуму — Yersinia pestis.
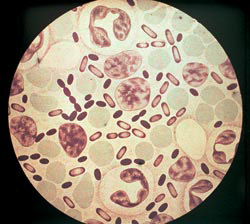
Рис. 3. На фото возбудители чумы. Интенсивность окраски анилиновыми красителями наибольшая на полюсах бактерий.
Php?post=4145&action=edit#

Рис. 4. На фото возбудители чумы — рост на плотной среде колонии. Вначале колонии похожи на битое стекло. Далее их центральная часть уплотняется, а периферия напоминает кружева.
Эпидемиология
Резервуар инфекции
Легко восприимчивы к чумной палочке грызуны (тарбаганы, сурки, песчанки, суслики, крысы и домовые мыши) и животные (верблюды, кошки, лисицы, зайцы, ежи и др). Из лабораторных животных подвержены инфекции белые мыши, морские свинки, кролики и обезьяны.
Собаки никогда не болеют чумой, но передают возбудитель через укусы кровососущих насекомых — блох. Погибшее от заболевания животное перестает быть источником инфекции. Если грызуны, инфицированные чумными палочками, впали в спячку, то заболевание у них приобретает латентное течение, а после спячки они вновь становятся распространителями возбудителей. Всего насчитывается до 250 видов животных, которые болеют, а значит являются источником и резервуаром инфекции.

Рис. 5. Грызуны — резервуар и источник возбудителя чумы.

Рис. 6. На фото признаки чумы у грызунов: увеличенные лимфоузлы и множественные кровоизлияния под кожей.

Рис. 7. На фото малый тушканчик — переносчик заболевания чумой в Средней Азии.

Рис. 8. На фото черная крыса — переносчик не только чумы, но и лептоспироза, лейшманиоза, сальмонеллеза, трихинеллеза и др.
Пути заражения
- Основной путь передачи возбудителей — через укусы блох (трансмиссивный путь).
- Инфекция может попасть в организм человека при работе с больными животными: убой, снятие и разделка шкуры (контактный путь).
- Возбудители могут попасть в организм человека с зараженными продуктами питания, в результате их недостаточной термической обработки.
- От больного с легочной формой чумы инфекция распространяется воздушно-капельным путем.

Рис. 9. На фото блоха на коже человека.

Рис. 10. На фото момент укуса блохи.
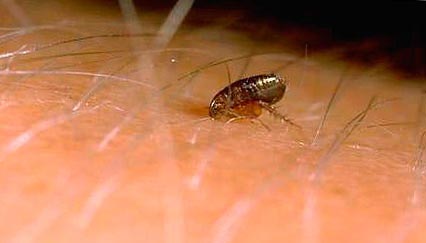
Рис. 11. Момент укуса блохи.
Переносчики возбудителя
- Переносчиками возбудителей являются блохи (в природе существует более 100 видов этих членистоногих насекомых),
- Переносчиками возбудителей являются некоторые виды клещей.
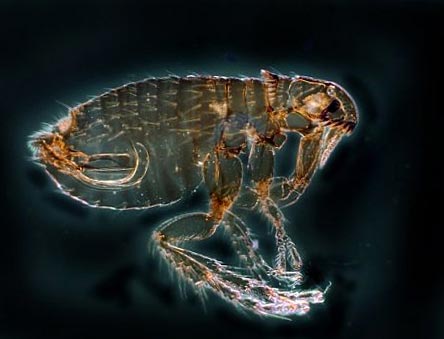
Рис. 12. На фото блоха – основной переносчик чумы. В природе существует более 100 видов этих насекомых.

Рис. 13. На фото сусликовая блоха – основной переносчик чумы.
Как происходит заражение
Заражение происходит через укус насекомого и втирание его фекалий и содержимого кишечника при срыгивании в процессе питания. При размножении бактерий в кишечной трубке блохи под воздействием коагулазы (фермента, выделяемого возбудителями) образуется «пробка», которая препятствует поступлению крови человека в ее организм. В результате чего блоха срыгивает сгусток на кожные покровы укушенного. Инфицированные блохи остаются высокозаразными в течение от 7 недель и до 1 года.

Рис. 14. На фото вид укуса блохи – пуликозное раздражение.

Рис. 15. На фото характерная серия укусов блохи.

Рис. 16. Вид голени при укусах блох.
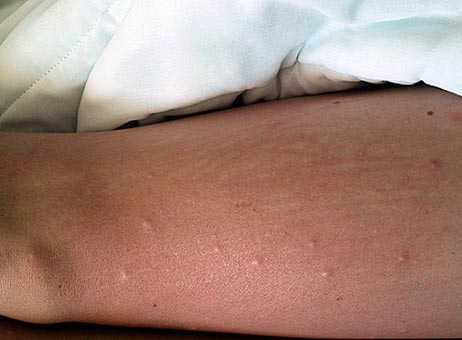
Рис. 17. Вид бедра при укусах блох.
Человек, как источник инфекции
- При поражении легких больные становятся высокозаразными. Инфекция распространяется в окружающую среду воздушно-капельным путем.
- При бубонной форме чумы больные малозаразны или не заразны вовсе. В выделениях пораженных лимфоузлов возбудители отсутствуют, либо их совсем мало.
Механизмы развития чумы
Способность чумной палочки образовывать капсулу и антифагоцитарную слизь не позволяет макрофагам и лейкоцитам активно с ней бороться, в результате чего возбудитель быстро размножается в органах и тканях человека и животного.
- Возбудители чумы через поврежденные кожные покровы и далее по лимфатическим путям проникают в лимфатические узлы, которые воспаляются и образуют конгломераты, (бубоны). На месте укуса насекомого развивается воспаление.
- Проникновение возбудителя в кровяное русло и его массивное размножение приводит к развитию бактериального сепсиса.
- От больного с легочной формой чумы инфекция распространяется воздушно-капельным путем. Бактерии попадают в альвеолы и вызывают тяжелую пневмонию.
- В ответ на массивное размножение бактерий организм больного вырабатывает огромное число медиаторов воспаления. Развивается синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром), при котором поражаются все внутренние органы. Особую опасность для организма представляют кровоизлияния в мышцу сердца и надпочечники. Развившийся инфекционно-токсический шок становится причиной гибели больного.

Рис. 18. На фото бубонная чума. Типичное увеличение лимфатического узла в подмышечной зоне.
Симптомы чумы
Болезнь проявляется после проникновения возбудителя в организм на 3 – 6 сутки (редко, но отмечены случаи проявления заболевания на 9 сутки). При попадании инфекции в кровь инкубационный период составляет несколько часов.
Клиническая картина начального периода
- Острое начало, большие цифры температуры и ознобы.
- Миалгии (мышечные боли).
- Мучительная жажда.
- Сильное проявление слабости.
- Быстрое развитие психомоторного возбуждения («очумелыми» называют таких больных). На лице появляется маска ужаса («маска чумы»). Реже отмечается заторможенность и апатия.
- Лицо становится гиперемированным и одутловатым.
- Язык густо обложен белым налетом («меловой язык»).
- На коже появляются множественные геморрагии.
- Значительно учащается сердечный ритм. Появляется аритмия. Падает артериальное давление.
- Дыхание становится поверхностным и учащенным (тахипноэ).
- Количество выделяемой мочи резко снижается. Развивается анурия (полное отсутствие выделения мочи).

Рис. 19. На фото помощь больному чумой оказывается медиками, одетыми в противочумные костюмы.
Формы заболевания чумой
Локальные формы заболевания
Кожная форма
На месте укуса блохи или контакта с инфицированным животным на кожных покровах появляется папула, которая быстро изъязвляется. Далее появляется черный струп и рубец. Чаще всего кожные проявления являются первыми признаками более грозных проявлений чумы.
Бубонная форма
Самая частая форма проявления заболевания. Увеличение лимфоузлов проявляется вблизи места укуса насекомого (паховые, подмышечные, шейные). Чаще воспаляется один лимфоузел, реже – несколько. При воспалении сразу нескольких лимфоузлов образуется болезненный бубон. Вначале лимфоузел твердой консистенции, болезненный при пальпации. Постепенно он размягчается, приобретая тестообразную консистенцию. Далее лимфоузел либо рассасывается, либо изъязвляется и склерозируется. Из пораженного лимфатического узла инфекция может попасть в кровяное русло, с последующим развитием бактериального сепсиса. Острая фаза бубонной формы чумы длится около недели.

Рис. 20. На фото пораженные шейные лимфоузлы (бубоны). Множественные кровоизлияния кожных покровов.

Рис. 21. На фото бубонная форма чумы — поражение шейных лимфоузлов. Множественные кровоизлияния в кожных покровах.

Рис. 22. На фото бубонная форма чумы.
Распространенные (генерализованные) формы
При попадании возбудителя в кровяное русло развиваются распространенные (генерализованные) формы чумы.
Первично-септическая форма
Если инфекция, минуя лимфоузлы, сразу попадает в кровь, то развивается первично-септическая форма заболевания. Молниеносно развивается интоксикация. При массивном размножении возбудителей в организме больного вырабатывается огромное число медиаторов воспаления. Это приводит к развитию синдрома диссеминированного внутрисосудистого свертывания (ДВС-синдром), при котором поражаются все внутренние органы. Особую опасность для организма представляют кровоизлияния в мышцу сердца и надпочечники. Развившийся инфекционно-токсический шок становится причиной гибели больного.
Вторично-септическая форма заболевания
При распространении инфекции за пределы пораженных лимфоузлов и попадании возбудителей заболевания в кровяное русло развивается инфекционный сепсис, что проявляется резким ухудшением состояния больного, усилением симптомов интоксикации и развитием ДВС-синдрома. Развившийся инфекционно-токсический шок становится причиной гибели больного.
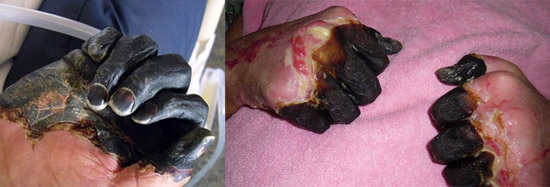
Рис. 23. На фото септическая форма чумы — последствия ДВС-синдрома.
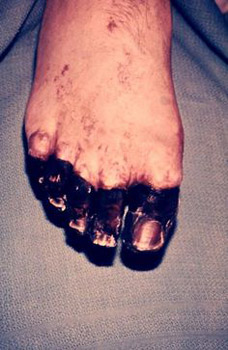
Рис. 24. На фото септическая форма чумы — последствия ДВС-синдрома.

Рис. 25. 59-летний Пол Гэйлорд (житель города Портленд, штат Орегон, США). Бактерии чумы попали в его организм от бродячей кошки. В результате развившейся вторично-септической формы заболевания ему были ампутированы пальцы на руках и ногах.
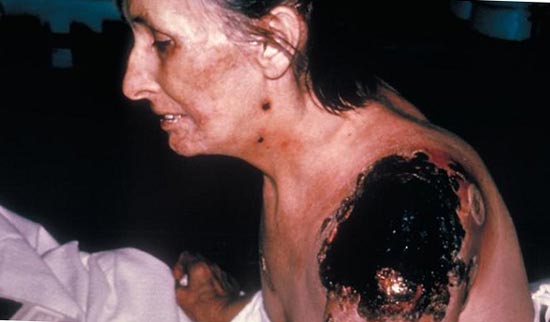
Рис. 26. Последствия ДВС-синдрома.
Внешнедиссеминированные формы заболевания
Первично-легочная форма
Легочная форма чумы является самой тяжелой и опасной формой заболевания. Инфекция проникает в альвеолы воздушно-капельным путем. Поражение легочной ткани сопровождается кашлем и одышкой. Повышение температуры тела протекает с сильными ознобами. Мокрота вначале заболевания густая и прозрачная (стекловидная), потом становится жидкой и пенистой, с примесью крови. Скудные данные физикальных исследований не соответствуют тяжести заболевания. Развивается ДВС-синдром. Поражаются внутренние органы. Особую опасность для организма представляют кровоизлияния в сердечную мышцу и надпочечники. Смерть больного наступает от инфекционно-токсического шока.
При поражении легких больные становятся высокозаразными. Они формируют вокруг себя очаг особо опасного инфекционного заболевания.
Вторично-легочная форма
Является крайне опасной и тяжелой формой заболевания. Возбудители проникают в легочную ткань из пораженных лимфоузлов или с током крови при бактериальном сепсисе. Клиника и исход заболевания, как при первично-легочной форме.
Кишечная форма
Существование данной формы заболевания считается спорным. Предполагается, что заражение возникает с употреблением инфицированных продуктов. Вначале на фоне интоксикационного синдрома появляются боли в животе и рвота. Далее присоединяется понос и многочисленные позывы (тенезмы). Стул обильный слизисто-кровянистый.
Рис. 27. Фото противочумного костюма — особая экипировка медицинских работников при ликвидации очага особо опасного инфекционного заболевания.
Лабораторная диагностика чумы
Основой диагностики чумы является быстрое обнаружение чумной палочки. Вначале проводится бактериоскопия мазков. Далее выделяется культура возбудителя, которой заражаются подопытные животные.
Материалом для исследования служит содержимое бубона, мокрота, кровь, кал, кусочки ткани органов умерших и трупов животных.
Бактериоскопия
Возбудителем чумы (Yersinia pestis) является палочковидная биполярная коккобацилла. Анализ на обнаружение чумной палочки методом прямой бактериоскопии является наиболее простым и быстрым способом. Время ожидания результата составляет не более 2-х часов.
Посевы биологического материала
Культура возбудителя чумы выделяется в специализированных режимных лабораториях, предназначенных для работы с . Время роста культуры возбудителя составляет двое суток. Далее проводится тест на чувствительность к антибиотикам.
Серологические методы
Применение серологических методов позволяет определить наличие и рост антител в сыворотке крови больного к возбудителю чумы. Время получения результата составляет 7 дней.

Рис. 28. Диагностика чумы проводится в специальных режимных лабораториях.
Рис. 29. На фото возбудители чумы. Флюоросцентная микроскопия.

Рис. 30. На фото культура Yersinia pestis.
Иммунитет при чуме
Антитела на внедрение возбудителя чумы образуются в достаточно поздние сроки развития заболевания. Иммунитет после перенесенного заболевания не длительный и не напряженный. Отмечаются повторные случаи заболевания, которые протекают так же тяжело, как и первые.
Лечение чумы
До начала лечения больной госпитализируется в отдельный бокс. Медицинский персонал, обслуживающий больного, одевается в специальный противочумный костюм.
Антибактериальное лечение
Антибактериальное лечение начинается при первых признаках и проявлениях заболевания. Из антибиотиков предпочтение отдается антибактериальным препаратам группы аминогликозидов (стрептомицин), группы тетрациклинов (вибромицин, морфоциклин), группы фторхинолонов (ципрофлоксацин), группы ансамицинов (рифампицин). Хорошо зарекомендовал себя при лечении кожной формы заболевания антибиотик группы амфениколов (кортримоксазол). При септических формах заболевания рекомендуется комбинация антибиотиков. Курс антибактериальной терапии составляет не менее 7 – 10 дней.
Лечение, направленное на разные этапы развития патологического процесса
Цель патогенетической терапии – снизить интоксикационный синдром путем выведения токсинов из крови больного.
- Показано введение свежезамороженной плазмы, белковых препаратов, реополиглюкина и других препаратов в сочетании с форсированным диурезом.
- Улучшение микроциркуляции достигается при применении трентала в сочетании с салкосерилом или пикамилоном.
- При развитии геморрагий немедленно проводится плазма-ферез с целью купирования синдрома диссеминированного внутрисосудистого свертывания.
- При падении давления назначается допамид. Это состояние говорит о генерализации и развитии сепсиса.
Симптоматическое лечение
Симптоматическое лечение нацелено на подавление и устранение проявлений (симптомов) чумы и, как следствие, облегчение страданий больного. Оно направлено на устранение боли, кашля, одышки, удушья, тахикардии и др.
Больной считается здоровым, если исчезли все симптомы заболевания и получено 3 отрицательных результата бактериологического исследования.
Противоэпидемические мероприятия
Выявление больного чумой является сигналом к незамедлительному проведению , которые включают в себя:
- проведение карантинных мероприятий;
- немедленная изоляция больного и проведение профилактического антибактериального лечения обслуживающего персонала;
- дезинфекция в очаге возникновения заболевания;
- вакцинация лиц, контактирующих с больным.
После прививки противочумной вакциной иммунитет сохраняется в течение года. Повторно прививаются через 6 мес. лица, которым угрожает повторное заражение: пастухи, охотники, работники сельского хозяйства и сотрудники противочумных учреждений.

Рис. 31. На фото бригада медиков одета в противочумные костюмы.
Прогноз заболевания
Прогноз заболевания чумой зависит от следующих факторов:
- формы заболевания,
- своевременности начатого лечения,
- наличия всего арсенала медикаментозного и немедикаментозного видов лечения.
Наиболее благоприятный прогноз у больных с поражением лимфоузлов. Смертность при этой форме заболевания достигает 5%. При септической форме заболевания показатель смертности достигает 95%.
Чума является и даже при применении всех необходимых лекарственных препаратов и манипуляций болезнь зачастую заканчивается смертью больного. Возбудители чумы постоянно циркулирует в природе и не поддается полному уничтожению и контролю. Симптомы чумы разнообразны и зависят от формы заболевания. Бубонная форма чумы является самой распространенной.
Статьи раздела "Особо опасные инфекции" Самое популярное
Возбудителем чумы является чумная палочка. А основным резервуаром инфекции в природе служат грызуны и зайцеобразные.
Так же распространять инфекцию могут хищники, которые охотятся на животных данных видов.
Переносчиком чумы является блоха, при укусе которой и происходит заражение человека. Так же передавать инфекцию могут человеческие вши и клещи.
Так же проникновения чумной палочки в организм человека возможно при обработке шкур инфицированных животных или при употреблении в пищу мяса животного, болевшего чумой.
От человека к человеку заболевание передается воздушно-капельным путем.
У человека отмечается высокая восприимчивость к заражению чумой!
Симптомы чумы
Различают достаточно много разновидностей чумы, но чаще всего встречается бубонная форма.
Для чумы характерно резкое, внезапное начало с сильнейшего озноба и повышения температуры тела. К ним присоединяется головокружение, слабость, мышечные боли, тошнота и рвота.
Страдает нервная система больные напуганы, беспокойны, могут бредить, имеют тенденцию куда-то убежать.
Нарушается координация движений, походка, речь.
Для бубонной чумы характерно развитие или чумного бубона. В области его появления пациент испытывает сильную боль. Постепенно образуется бубон плотная опухоль с нечеткими краями, резко болезненная при прикосновении. Кожа над бубоном вначале обычного цвета, горячая на ощупь, затем становится темно-красной, с синюшным оттенком, лоснится.
Так же происходит увеличение других групп лимфатических узлов формируются вторичные бубоны.
При отсутствии лечения бубоны нагнаиваются, затем вскрываются и трансформируются в свищи. Затем постепенно происходит их заживление.
Осложнения чумы
В большинстве случаев заболевание осложняется ДВС-синдромом, то есть диссеминированным внутрисосудистым свертыванием крови.
У 10 % пациентов отмечается гангрена стоп, пальцев или кожи.
Диагностика чумы
Диагностика чумы базируется на эпидемиологических данных. В настоящее время все природные очаги чумы строго регистрируются. Так же для постановки диагноза важны характерные клинические проявления заболевания. Так же проводится бактериоскопическое исследование пунктата бубона и отделяемого язв.
Лечение чумы
В первую очередь человек, больной чумой, должен быть госпитализирован в инфекционный стационар.
Основными препаратами в лечении заболевания являются антибактериальные средства.
Выписка пациента, переболевшего чумой, из инфекционного стационара производится после полного выздоровления, исчезновения симптомов заболевания и троекратного отрицательного результата бактериологического посева.
При бубонной чуме выписка осуществляется не ранее, чем через 1 месяц с момента выздоровления.
Выздоровевшие люди находятся на диспансерном учете у в течение 3 месяцев после исчезновения последних признаков заболевания.
Чума – это тяжелое инфекционное заболевание, относящееся к карантинным заболеваниям. Вызывается бактерией иерсинией (Iersinia pestis). Возбудитель чумы был открыт в 1894 г. независимо французским учёным А. Йерсеном (1863-1943) и японским учёным С. Китазато (1852-1931). Чумной микроб чувствителен к воздействию обычных дезинфицирующих средств и кипящей воде погибает в течение 1 мин. Однако, в трупах животных он может сохраняться до 60 дней, хорошо переносит низкие температуры и замораживание.
Эпидемии чумы
Эпидемии «черной смерти» в прошлом уносили жизни множества людей в различных странах мира. Первая пандемия чумы, вошедшая в литературу под названием «юстиниановой чумы», возникла в VI веке в Восточной Римской империи. Во время этой пандемии за 50 лет погибло около 100 млн. человек. Вторая пандемия началась в XIV веке в Крыму, быстро распространившись на Средиземноморье и Западную Европу. За 5 лет эпидемии умерло около 60 млн. человек. В конце XIX веке возникла третья пандемия, начавшаяся в Гонконге, виновниками которой стали крысы с морских судов. Это привело к вспышке эпидемий более чем в 100 портах многих стран. В одной Индии эта эпидемия унесла 12 млн. жизней. В России эндемичными по чуме регионами являются Прикаспийская низменность, а также Восточно-Уральский регион, Ставрополье, Забайкалье и Алтай.
Симптомы чумы
Инфекцию переносят чаще всего грызуны - крысы и мыши, а также белки и дикие собаки. Чума передается людям через укус зараженного животного или блох, живущих на нем. Заразиться можно также контактным и воздушно-капельным путями от больного человека. Инкубационный период чумы обычно составляет от 2 до 5 дней, реже от нескольких часов до 12 дней. Заболевание начинается с озноба, резкого повышения температуры до 390С, пульс учащается, артериальное давление падает. Наблюдается бред, спутанность сознания, нарушения координации.
Существует несколько форм чумы: бубонная, легочная, септическая и легкая (т.н. малая чума). При бубонной форме увеличиваются лимфатические узлы (бубоны), становятся крайне болезненными, твердыми, но не горячими (окружены отекшей тканью). Могут увеличиваться печень и селезенка, что заметно при осмотре. Лимфоузлы заполняются гноем и могут вскрываться. Смерть больного при бубонной форме чумы без лечения наступает между третьим и пятым днем болезни. Погибает более 60% заболевших.
При легочной чуме происходит поражение легких. В первые 24 часа у больного проявляется кашель, сначала прозрачная мокрота вскоре окрашивается кровью. Больной умирает в течение 48 часов, эффективно только лечение, начатое на самых ранних этапах развития болезни. При септической форме микробы распространяются с кровью по всему телу, и человек погибает максимум в течение суток. В районах, эндемичных по чуме, может наблюдаться малая форма чумы. Проявляется увеличением лимфатических узлов, повышением температуры тела, головной болью; эти симптомы проходят в течение недели.
Лечение чумы
Для диагностики чумы проводят: лабораторный посев и выделение бактерий из крови, мокроты или ткани лимфоузлов; иммунологическую диагностику; ПЦР (полимеразную цепную реакцию). При подозрении на чуму больного изолируют, для персонала обязательно ношение противочумных костюмов. После выписки человек в течение 3 месяцев находится под наблюдением врачей. Если лечение начато своевременно, то чума достаточно успешно лечится соответствующими антибиотиками. Противочумная вакцина существует, однако на 100% от заболевания не защищает. Заболеваемость среди вакцинированных снижается в 5-10 раз, и само заболевание протекает в более легкой форме.
Вопросы и ответы по теме "Чума"
Вопрос: Можно ли вылечить чуму самостоятельно?
Ответ: Лечение любой формы чумы самостоятельно совершенно исключено.
Меркуцио: - Чума на оба ваших дома!
(Ромео и Джульетта, 3 акт, сцена 1. Уильям, наш Шекспир).
” Немного о современном взгляде на заболевание: оно вызываемое чумной палочкой -Yersenia pestis. Чума - тяжелое, особо опасное заболевание. Но оно, тем не менее, хорошо изучено, очаги распространения известны и контролируются надзорными органами.
Итак, на прошлой неделе десятилетний школьник поступил в инфекционное отделение городской больницы Кош-Агачского района с диагнозом «бубонная чума». Что это, эпидемиологическая катастрофа?
Источники заражения человека чумой

Чума - это эпизоотическое заболевание (т.е. им болеют животные), человек в цепь размножения возбудителя попадает случайно. Основной природный резервуар возбудителя заболевания - это грызуны (суслики, тушканчики, мыши-полевки, в городских условиях крысы и домовые мыши). Но могут быть инфицированы и другие теплокровные животные, например верблюды, собаки и кошки - в условиях тесного контакта с блохами.

Как чума перекроила историю
Чума, наряду с оспой и холерой, одно из тех заболеваний, которые буквально перекроили историю: пандемия XIV века (три волны заболевания, следовавших одна за другой), опустошили Европу на четверть! Целые города, районы, области обезлюдели; болезнь бушевала от Китая до Гренландии, а число умерших, по приблизительным подсчетам, достигло 60 миллионов человек! Подумайте, если бы не было чумы, отбросившей европейскую цивилизацию сразу на пару сотен лет назад, кто знает, может мы с вами уже колонизировали бы Марс и звездолеты бороздили бы просторы далеких галактик? Кто знает...
Последствия «Черной смерти» были столь ужасными, что многие современные исследователи усомнились - да могла ли вообще чума вызвать такое количество жертв? Но вскрытие чумных захоронений семисотлетней давности подтвердили: причина заболевания все та же Yersenia pestis.

Высокая смертность не удивляет современных медиков - вероятность спонтанного (без лечения) выздоровления от чумы колеблется от 5 до 1% (в зависимости от формы заболевания). А вот с причинами столь массового заражения все обстоит несколько сложнее. В их числе называют и Малый ледниковый период, когда резкое похолодание и последовавший за ним неурожай вынудили грызунов вплотную подобраться к человеческим жилищам; и возросшую мобильность населения (из своего природного очага, пустыни Гоби на территории современной Монголии, заболевание добралось на Аппенины через Крым за несколько месяцев). И даже нелюбовь христианского духовенства к кошкам - независимых животных, главных врагов грызунов, обвиняли в пособничестве дьяволу.
Но главное, конечно, то, что пациенты болели сразу всеми возможными формами чумы: и бубонной, и легочной, и септической. Начнем с бубонной, с которой, к несчастью, близко познакомился алтайский школьник.
Бубонная форма чумы
Передача чумной палочки от блохи к теплокровному животному происходит в момент укуса. Блоха при этом отрыгивает часть содержимого желудка, оно попадает в ранку, далее в местный кровоток и, из-за неполного фагоцитоза и большого размера, чумная палочка или «застревает» в ближайшем к ранке лимфатическом узле, или туда ее приносит фагоцит, который не в состоянии разрушить плотную оболочку бактерии и растворить ее внутри себя.
Лимфатический узел становится очагом размножения микроба - микроб продуцирует токсины, нарушает отток лимфы, появляется местный отек, покраснение в месте пораженного узла, растет температура - формируется пакет из увеличенных лимфоузлов, которые видно под кожей невооруженным глазом и можно легко прощупать. В старину такое образование называлось «бубон». Отсюда и название «бубонная чума».
Если вы не контактируете непосредственно с больным, и на вас не прыгают с него блохи, то ваши шансы на заражение - минимальны. Только если блоха все-таки прыгнет.
Легочная форма чумы
Бывает, что сумная палочка попадает не в лимфу, а в легкие (если первичное заражение происходит через слизистые оболочки, либо бубонная чума осложняется пневмонией). Больной при этом кашляет и харкает кровью, активно распространяя инфекцию воздушно-капельным путем. Чума начинает распространяться как ОРЗ, причем окружающие, вдохнув микробы, тоже заболевают именно легочной формой чумы.
Здесь до эпидемии уже рукой подать - вспомните, как легко мы заболеваем гриппом. К счастью, заразиться легочной чумой случайно практически невозможно. Во всяком случае, постарайтесь не есть сырых сусликов.
Септическая форма чумы
Без лечения и бубонная, и легочная чума завершаются септической формой, но бывает, что зловредная чумная палочка сразу попадает в кровоток. Это самая опасная форма чумы, не только для окружающих, но, в первую очередь, для самого больного. Токсины, вырабатываемые размножающимися бактериями, вызывают свертывание крови прямо в сосудах, так что заболевание протекает молниеносно: заболевший утром почти не имеет шансов без медицинской помощи дожить до вечера. Но, как вы понимаете, нужно очень постараться, чтобы чумная палочка попала вам в открытую рану.
В Средние века зачастую все три формы чумы шли рука об руку. Без современных медикаментов, без вакцинации, без возможности проведения эффективных профилактических мер наши бедные предки были обречены. Какое счастье, что сейчас не XIV век!
Чума: это лечится!
Случаи заболевания чумой очень редки, но ситуация это штатная. К ней все готовы, процедуры стандартны и отработаны годами. Каждое медицинское учреждение имеет инструкции на случай выявления заболевания чумой и противочумные укладки, включающие костюмы, перчатки, хлорку и тазы. Учения по чуме проходят почти каждый год. Поэтому в Кош-Агаче в районной больнице «наконец-то праздник» - пригодилось.

При лечении чумы сегодня используют антибиотики, причем эффективны самые простые, привычные и недорогие лекарства: пенициллинового и тетрациклинового ряда, а также сульфаниламиды. Чума легко поддается терапии и, как правило, при своевременном обращении в больницу проходит без последствий.

Прививка от чумы
Без своевременного лечения, как мы уже упоминали люди погибали, смертность достигала 99%, но у оставшихся формировался устойчивый иммунитет. Именно поэтому сейчас существует эффективная вакцина от чумы.

Вакцинации от чумы нет в плановом календаре прививок, как и от холеры, от гепатита А и других опасных, но не распространенных повсеместно заболевании; людей прививают в зонах повышенного риска или при угрозе заражения.

Если ваша профессия - погонщик верблюдов в Туркмении или охотник на сусликов, то в советские времена вас бы привили профилактически. Но без прямой угрозы делать этого не стоит, даже если вам предстоит поездка в Кош-Агачский район.
«Федя, дичи не надо!..»
 Страх перед чумой, «черной смертью» так глубоко сидит в нашем подсознании, что мы пугаемся одного-единственного случая заболевания (случившегося не здесь, не с нами и вообще говоря - никакой сложности для современной медицины не представляющего) и игнорируем куда более реальные угрозы, с которыми сталкиваемся регулярно.
Страх перед чумой, «черной смертью» так глубоко сидит в нашем подсознании, что мы пугаемся одного-единственного случая заболевания (случившегося не здесь, не с нами и вообще говоря - никакой сложности для современной медицины не представляющего) и игнорируем куда более реальные угрозы, с которыми сталкиваемся регулярно.
Еще раз напоминаем, что дикие животные, проживающие на территории Новосибирской области и за ее пределами - природные резервуары большого числа возбудителей заболеваний!
Не стремитесь поймать и съесть случайно попавшую в поле зрения мышку, зайку, суслика или лисичку. Не надо заставлять детей трогать диких животных, находящихся в естественной среде обитания. Помните что «дикое» мясо, зверей и птиц - не синоним здорового и полезного. Если за качество мяса приобретенного в магазине или на рынке несет ответственность ветеринарный надзор, то самостоятельно освежевав и приготовив дичь, вы употребляете ее на свой страх и риск.
То же самое можно сказать об использовании изделий (одежды, головных уборов, сувениров) изготовленных кустарным способом из шкур диких и даже домашних животных, и купленных без надлежащих документов подтверждающих их биологическую безопасность. Это, в первую очередь, касается еще одного местного опасного заболевания - сибирской язвы. Ее споры сохраняются десятилетиями, в том числе и в необработанных шкурах.
В связи с эпидемиологической обстановкой на Горном Алтае разумно предпринимать следующие меры предосторожности:
Не ввозите домашних животных в карантинную зону. Оставьте своих питомцев дома.
Не спите на голой земле, не разбивайте походных лагерей в степи, где много грызунов. Продукты и пищевые отходы храните в герметичных емкостях. Не разбрасывайте объедки вокруг временных и стационарных жилищ, этим вы привлекаете грызунов - переносчиков блох.
Воздержитесь от употребления мясных продуктов, в происхождении которых вы не уверены. Не покупайте у местных жителей шкурки животных и изделия из них.
Не надейтесь на самолечение, при любом недомогании всегда и сразу обращайтесь за медицинской помощью!



