Что такое врожденный порок сердца и сколько с ним живут? Приобретенный порок сердца у взрослых Порог сердца сколько с ним живут
- врожденный аортальный стеноз;
- коарктация аорты;
- транспозиция магистральных сосудов;
- тотальная аномалия легочных вен;
- коарктация аорты и ОАП.
Экология
Изменения на генетическом уровне могут быть обусловлены воздействием 3-х основных мутагенов:
Генетика
В число наиболее распространенных причин ВПС входят точечные генные изменения, а также хромосомные мутации, проявляющиеся делецией или дупликацией сегментов ДНК. К числу часто встречающихся мутаций относятся трисомии 21,13,18.
Существует связь между конкретными генами и определенными пороками. Например, выявлено, что мутация белка мышцы миокарда приводит к развитию дефектов межпредсердной перегородки.
Патогенез
В основе развития пороков сердца лежат 2 механизма:
| Нарушение кардиальной гемодинамики |
|
| Нарушение системной гемодинамики | Приводит к развитию системной гипоксии. |

Виды пороков сердца
В зависимости от механизма формирования патологии, ее подразделяют на два типа:
| Врожденные пороки |
|
| Приобретенные пороки | Могут сформироваться в любом возрасте. В качестве основных причин, которые могут привести к развитию патологии, выступают: ревматизм, гипертония, сифилис, ишемическая болезнь, атеросклеротические поражения сосудов, кардиосклероз, а также сильные травмы грудной клетки (миокарда). |
Также существует другая классификация:
Классификация в зависимости от локализации выглядит следующим образом:
- пороки клапанов;
- пороки межжелудочковой перегородки, а также межпредсердной перегородки.

Также можно выделить:
Также в амбулаторной карте должна быть указана степень порока, которая может быть от I до IV.
Клиническая картина
Симптоматика зависит от тяжести поражений. В основной массе признаки обнаруживаются в течение нескольких лет после рождения, однако встречаются случаи, когда патология так и не выявляется на протяжении жизни.
Как правило, на мысль о наличии нарушений могут натолкнуть шумы, выслушиваемые во время аускультации. В тоже время не все шумы возникают из-за пороков сердца.
Клинически пороки сердца описываются 4 синдромами:
- кардиальным: боли в груди, тахикардия, головокружения, пульсация сосудов;
- синдромом сердечной недостаточности;
- синдром хронической системной гипоксии: несоответствие нормам развития, симптомы барабанных палочек, часовых стекол;
- синдром дыхательных расстройств является характерным для врожденных пороков сердца с обогащением малого круга кровообращения.
Часто задаваемые вопросы
Сколько живут с врожденной или приобретенной патологией?
Необходимо сразу отметить, что не все диагнозы с формулировкой “порок сердца” должны вызывать панику. Некоторые из них вполне безобидны и не создают риска для жизни при соблюдении простейших рекомендаций специалиста.
Необходимо придерживаться правильного питания, избегать чрезмерных физических нагрузок, стрессов. При соблюдении этих условий существует возможность дожить до почтенного возраста, не испытывая сложностей со здоровьем, вызванных ПС.
Мало того, встречаются случаи, когда люди с не выявленной патологией жили долго и не обнаруживали у себя никаких симптомов.
Однако в тех случаях, когда болезнь диагностирована, необходимо регулярно проводить обследования, соблюдать меры профилактики. Даже незначительный дефект, не приносящий дискомфорта, рано или поздно под воздействием различных факторов может стать опасным. Поэтому нельзя сказать, сколько живут с пороком сердца без операции – для каждого пациента характерна своя история развития заболевания.
Пороки сердца могут проявляться поражением сердечной мышцы различной степени тяжести, нарушением работы клапанов, следствием которых в большинстве случаев становится сердечная недостаточность.
Нарушение работы механизмов сердца приводит к ухудшению кровообращения организма в целом. Это сопровождается повышением вероятности развития инфаркта или инсульта.
Запущенные формы патологии сопровождаются высоким уровнем риска летального исхода. При пороках, сопровождающихся риском для жизни, рекомендуется проведение хирургического вмешательства.
Есть ряд признаков, при возникновении которых необходимо в экстренном порядке обратиться к специалисту:
- одышка;
- отечность нижних конечностей;
- посинение кожных покровов;
- быстрое увеличение массы тела;
- постоянные головокружения;
- обморочные состояния;
- лабильность температуры тела;
- тошнота;
- зуд в конечностях.

Опасно ли это?
Даже врожденная форма порока сердца может не проявить себя сразу. Вплоть до третьего года жизни могут отсутствовать любые симптомы развития патологии. К числу признаков, которые могут свидетельствовать о нарушении, относятся: отставание в физическом развитии, одышка при физических нагрузках, бледность или синюшность кожи.
Клиническая картина дефектов, которые протекают на фоне посинения кожных покровов, включает следующие признаки: беспокойство, одышка, высокая вероятность обморока. Приступы, как правило, развиваются внезапно. Это состояние характерно для детей до 2-х летнего возраста.
Пороки, при которых развивается бледность кожи, сопровождаются отставанием в развитии, которое затрагивает нижнюю половину тела, возникновением головных болей и головокружений, болей в грудной клетке, животе, нижних конечностях.
Передается ли по наследству
Будущим родителям, имеющим в истории болезни эту патологию, очень важно знать, передается ли врожденный порок сердца по наследству.
Склонность к формированию патологии, связанной со структурными и функциональными нарушениями миокарда, могут передаваться от родителя к ребенку.
На сегодняшний день медицина обладает возможностями, которые позволяют определить патологию на раннем сроке, что дает возможность сразу отреагировать на имеющие место изменения.
Врожденная аномалия развития органов возникает в период внутриутробного развития плода. В последнее время все чаще врачи сталкиваются в своей практике с различного рода пороками сердца у новорожденных детей. Однако одним из самых редких видов врожденной патологии у плода является синдром пентада Кантрелла. Описание...
Верхний отдел сердца состоит из правого и левого предсердий, разделенных посередине продольной перегородкой без каких-либо просветов. Дефект межпредсердной перегородки является врожденным пороком сердца и характеризуется наличием в ней отверстия, способствующего сообщению между правым и левым предсердием. Первичный...
Под термином «пороки сердца» в медицине подразумевают целый спектр аномалий строения сердечной мышцы, которые в той или иной мере влияют на функционирование органа. При этом поражаться могут: сами стенки сердечных камер; клапаны, участвующие в разграничении камер; сосуды, отводящие кровь от сердца и приводящие к нему...
Под комплексом Эйзенменгера в медицине на сегодняшний день понимается сложная сердечная патология, в которую вовлечены межжелудочковая перегородка, аорта, правый желудочек. При этом в межжелудочковой перегородке отмечается наличие дефекта, правый желудочек имеет ярко выраженные признаки гипертрофии, а аорта...
Различные типы сердечных пороков являются весьма распространенной причиной, объясняющей раннюю детскую смертность. По данным статистики подверженность новорожденных патологиям этой группы составляет 5%. При этом в 2% случаев детей спасти не удается, так как пороки дают клиническую картину, которая несовместима с...
Здоровое сердце разделено на две части перегородкой. В левой его половине циркулирует артериальная, а в правой – венозная кровь, которые не смешиваются. Что такое порок сердца? Это комплекс заболеваний с неправильным анатомическим расположением тех или иных структур в жизненно важном органе. Изучив информацию о признаках заболевания сердца, внимательные родители не упустят первые симптомы и смогут подарить своему ребенку долгую и счастливую жизнь.
Классификация заболевания
Понятие порок сердца включает в себя разные дефекты этого органа. Для верного диагностирования и определения вида заболевания врачами проводится ряд диагностических процедур. Анализируя общую статистику проведенных исследований, можно выделить несколько основных типов недуга. Приведенная классификация не является исчерпывающей, тем не менее, принята за основу у кардиологов всего мира.
По механизму возникновения
В зависимости от того, имеет ли место врожденное или приобретенное заболевание сердца, кардинально отличается как течение самой болезни, ее диагностирование, так и назначение лечения, реабилитационные процедуры. Эффективность мероприятий, направленных на уменьшение негативного воздействия недуга, напрямую зависит от механизма возникновения порока сердца.
Врожденные
С трех до шести недель беременности происходит закладка сердечной системы у плода. Зачастую в этот период некоторые женщины не подозревают о своем положении и не заботятся о своем здоровье. Поэтому врачи настаивают на том, что беременность должна быть запланированной, т.к. только 8% заболевания приходится на хромосомный сбой, остальные 92% – это неправильный образ жизни будущей мамы.
Согласно Международной классификации болезней (код по МКБ 10), врожденный порок сердечной системы занимает лидирующее место среди дефектов при рождении. Около восьми детей на одну тысячу рождаются с этим заболеванием. Десять лет назад такой диагноз означал недолгую жизнь, но сегодня, благодаря современным изобретениям в медицине, есть шанс продлить ее. Что происходит при заболевании сердца:
- При таком недуге в сердечной перегородке есть отверстие, через которое кровь, обогащенная кислородом, из левого желудочка попадает в правое и смешивается.
- Сдвижение аорты, которое затрудняет циркуляцию крови.
- Выход в легочную артерию сужен, поэтому венозная кровь не может попасть из сердца в легкие, чтобы обогатиться кислородом.
- Увеличение правого желудочка сердца, из-за работы под большим давлением.
- В организм выбрасывается некачественная кровь.
Приобретенные
Такие сердечные недомогания встречаются гораздо реже. Заболевание сердца развивается в школьном возрасте, или приобретается на протяжении всей жизни, вследствие перенесенных недугов и затрагивает клапанный аппарат органа. Приобретенный порок сердца делится на три типа:
- ревматический;
- митральный порок сердца, когда сужено отверстие клапана;
- сердечная недостаточность, когда из-за неполного закрытия сердечного клапана, вследствие его поражения, часть крови перетекает обратно, откуда поступила.

У таких дефектов бывают разные причины:
- вирусная инфекция может нанести осложнения на сердце;
- прием сильных лекарственных препаратов;
- неправильное внутриутробное развитие;
- отравление ядовитыми веществами, вследствие длительного воздействия неблагоприятной экологической обстановки;
- генетическая предрасположенность к заболеваниям сердца.
По локализации
Порок сердечного аппарата имеет разностороннюю локализацию, это целый комплекс заболеваний, при котором нарушается циркуляция крови от сердца ко всем внутренним органам, клеткам и тканям. В зависимости от места концентрации дефекта этого органа, у больных наблюдается различная симптоматика и реагирование на болезнь. Степень тяжести сердечной патологии также определяется участком локализации заболевания.
Пороки клапанов
Важнейшие детали сердца – это четыре клапана: митральный, аортальный, трикуспидальный и клапан легочного ствола. В минуту они перекачивают до пяти литров крови и препятствуют ее обратному продвижению. Самые частые нарушения работы клапанов сердца:
- сужение (стеноз);
- сращение;
- недостаточность.

Сердечные клапаны с изъянами необходимо менять. В замене нуждаются двустворчатый аортальный и митральный отделы. Несколько лет назад таким пациентам устанавливали механическое устройство, сделанное из металла и пластика. Инновационные технологии позволяют применять биологический сердечный клапан, который адаптирован к человеческому организму. По строению такой протез близок к естественным органам.
Пороки межжелудочковой и межпредсердной перегородок
Среди врожденных изъянов сердца в раннем возрасте дефект межжелудочковой и межпредсердной перегородок встречается очень часто. С первых месяцев жизни у таких детей возникают угрожающие жизни заболевания, связанные с сердечной недостаточностью. Клиническая картина в таких случаях характерная:
- Визуально наблюдается сердечный горб на грудине, в связи с аномальным размером правого желудочка.
- Над областью сердца в третьем и четвертом межреберье прослушивается систолическое дрожание, которое может отсутствовать при высоком легочном давлении.
- Увеличена печень.
- В легких прослушиваются застойные хрипы.

Чтобы вылечить заболевание сердца и предупредить его возможные необратимые процессы, назначается операция, которая длится несколько часов. После хирургического вмешательства пациент находится на искусственном дыхании в течение 10 – 12 часов. Своевременно проведенная операция помогает не только спасти жизнь маленькому человеку, но и создать условия для его правильного развития и избежать инвалидности.
По цвету кожи пациента
Одним из ярко выраженных признаков заболевания сердца является изменение цвета кожи ребенка. Внимательная к своему малышу мама должна заметить, если кожные покровы отличаются от нормального цвета, становятся синюшными или красными во время плача, кормления, активного движения, то стоит наведаться к детскому врачу для устранения заболевания сердца.
Синий
Венозная кровь, несущая в себе продукты распада и углекислый газ, в сердце смешивается с артериальной и через весь организм разносит не питание и кислород, а вредные вещества. В таких случаях кожа ребенка становится синей. Этот признак нельзя игнорировать, т.к. он может быть следствием таких нарушений работы сердца:
- в межжелудочковой перегородке сердца есть отверстие;
- проход в легочную артерию сужен, вследствие чего из сердца затруднен проход крови для обогащения кислородом.
Белый
Чересчур бледные кожные покровы могут свидетельствовать о развитии сердечных заболеваний. Такой симптом говорит о том, что кровь, насыщенная углеродом (синяя) не поступает к основной циркуляции большого круга кровеносной системы. При таком механизме возникает утолщение стенок сосудов и сердце, чтобы перегнать кровь, работает на износ. В таком режиме работы сердечная недостаточность развивается в течение нескольких месяцев.
Основные признаки и симптомы
Врачи выделяют типичные симптомы, с помощью которых легко заподозрить заболевания сердца. Любое изменение в самочувствии должно незамедлительно заставить вас обратиться за помощью к специалисту. Кардиологи взывают к внимательному отношению не только к здоровью своих детей, но и к своему, которое повсеместно игнорируется в современном активном обществе.
У взрослых
Заболевания сердца у взрослых людей носят характерные признаки, которые сложно не заметить. Перечислим те, которые относятся к пороку жизненно важного органа:
- частая отдышка;
- боли в грудине;
- головные боли;
- сильная слабость, при которой отсутствуют жизненные силы;
- синяя носогубная зона характерна при заболеваниях сердца;
- бледная кожа лица;
- холодные конечности ног и рук, даже в теплую погоду могут говорить о сердечном заболевании.

У детей и новорожденных
Не всегда удается распознать заболевания сердца у новорожденного: есть виды, которые проявляются не сразу. Случается так, что младенец рождается вовремя с хорошим весом, развивается в соответствии с возрастом, но когда запускается малый круг кровообращения дыхания, появляются первые признаки сердечной болезни. Некоторые виды заболевания сердца диагностируются только спустя несколько месяцев после появления на свет. К таким относятся открытый артериальный проток, который должен в течение трех недель закрыться.
Если овальное окно не закрывается, то врачи диагностируют порок маленького сердца. Признаки, по которым родители могут заподозрить врожденные заболевания сердечной деятельности (Тетрада Фалло) у своих детей:
- синюшные губы (цианоз) во время плача, смеха или кормления грудью;
- заторможенный рост;
- плохой аппетит;
- сложность в выполнении обычных физических нагрузок;
- выпуклость грудной клетки со стороны левого желудочка сердца, иногда видно пульсацию;

Методы диагностики
Предположить дефект развития внутренних органов возможно еще во внутриутробном периоде. Фетальная эхокардиография плода помогает определить, есть ли аномалия развития сердечно сосудистой системы у ребенка. При возникновении подозрения на сердечное заболевание следует воспользоваться современными методами диагностики. Самые популярные:
- ультразвуковая диагностика;
- эхокардиография через пищевод;
- ангиография;
- МРТ диагностика сердца.

Лечение пороков сердца
Когда поставлен точный диагноз, врач определяет методы лечения заболевания. Пороки сердечной деятельности разграничиваются на сложные, которые требуют незамедлительного вмешательства, сюда относятся новорожденные дети с тяжелым аномальным развитием сердечной деятельности. Есть такие заболевания, которые могут поддерживаться медикаментозно до назначения плановой операции.
Терапевтическое лечение
Такое лечение направлено на устранение легких заболеваний сердечной деятельности. Назначается для поддержания состояния больного на время ожидания перед плановой операцией. Терапевтическое лечение заболеваний сердечной системы состоит из специальных физических упражнений, дыхательных практик и приема аптечных препаратов:
- иммуностимулирующие препараты;
- средства, расширяющие сосуды;
- лекарства, направленные на питание сердечной мышцы.
Хирургическое вмешательство
Вылечить заболевания сердечной системы возможно операционным методом. У детей с таким недугом хирургическое вмешательство приветствуется врачами только после шести месяцев жизни, когда ребенок набрал полноценный вес. Еще десять лет назад операция проводилась путем разреза, но сейчас современные врачи научились лечить сердечные заболевания без скальпелей и шрамов.
Такая операция занимает около двадцати минут, через несколько часов ребенку разрешено ходить, а на третий день выписывают из больницы. Результат хирургического вмешательства: кровь в сердце разделена полноценной перегородкой, «мотор» работает без перебоев. Со временем латка покрывается клетками и тканями организма, становится одним целым, неразделимым органом.
sovets.net
Классификация приобретенных пороков сердца
В зависимости от локализации, нарушений строения клапанов и кровообращения могут быть различные виды классификаций этих заболеваний. Эти варианты используют при постановке диагноза.
По расположению порока
Между предсердиями и желудочками расположены митральный (в левой половине) и трикуспидальный (справа) клапаны, поэтому с учетом крупных сосудов, которые связаны с сердцем выделяют пороки:
- митральные (самые распространенные);
- трикуспидальные;
- аортальные;
- пороки легочной артерии.

По типу дефекта клапана или отверстия
Дефект строения может проявляться суженным (стенозированным) отверстием из-за воспалительного процесса, деформированными створками и их несмыканием (недостаточность). Поэтому выделяют такие варианты пороков:
- стеноз отверстий;
- клапанная недостаточность;
- комбинированные (недостаточность и стеноз);
- сочетанные (несколько клапанов и отверстий).

В результате повреждения клапана его части могут выворачиваться в полость сердца, такая патология называется пролапсом клапана.
По степени нарушения гемодинамики
Кровоток нарушается внутри сердца и во всей сердечно-сосудистой системе. Поэтому в зависимости от влияния на гемодинамику пороки подразделяют:
- не нарушает кровообращение внутри сердца, умеренный, с резко выраженными нарушениями.
- по общим гемодинамическим параметрам – компенсированный (недостаточности нет), субкомпенсированный (декомпенсация при усиленных нагрузках), декомпенсированные (выраженная гемодинамическая недостаточность).
Под усиленными нагрузками подразумевают интенсивную физическую активность, повышенную температуру тела, беременность, неблагоприятные климатические условия.
Причины возникновения приобретенных пороков сердца
Чаще всего пороки развиваются на фоне воспалительных и склеротических процессов в эндокарде (внутренней оболочке сердца). Для взрослых и детей имеются отличия по значимости этих факторов.
У взрослых
Структура заболеваемости меняется в зависимости от возраста. После 60 лет преобладает атеросклероз и сопутствующая ишемическая болезнь, а в более молодом возрасте возникновение клапанной патологии связано с эндокардитом. Он подразделяется на такие группы:
- после ревматизма;
- на фоне бактериальной инфекции;
- травматический (в том числе и постоперационный);
- туберкулезный;
- сифилитический;
- аутоиммунный;
- постинфарктный.
 Инфекционный эндокардит а) аортального клапана и б) трикуспидального клапана
Инфекционный эндокардит а) аортального клапана и б) трикуспидального клапана
У детей
В детском возрасте чаще всего пороки возникают в период с 3 до 10 лет. Самая частая причина – ревматический эндокардит, на втором месте находится бактериальные воспалительные процессы внутренней оболочки сердца. Роль остальных факторов незначительная. Сложности в диагностике бывают при выявлении времени развития – врожденная или приобретенная аномалия строения.

Симптомы приобретенных пороков сердца
Клиническая картина определяется видом и степенью нарушений гемодинамики. Типичные признаки в зависимости от расположения и варианта порока:
- Митральная недостаточность – симптомов нет на протяжении долгого периода времени, затем цианотичная окраска кожи, затруднение дыхания, частый пульс, отеки на ногах, боль и тяжесть в области печени, набухание шейных вен.
- Митральный стеноз – цианоз пальцев рук и ног, губ, румянец щек (по типу бабочки), дети отстают в развитии, пульс на левой руке слабый, мерцательная аритмия.

- Аортальная недостаточность – головные и сердечные боли, пульсация в области шеи и головы, обмороки, бледная кожа, большая разница между показателями (верхним и нижним) артериального давления.
- Стеноз аорты – приступы боли в сердце, за грудиной, головокружение, обморок при психоэмоциональном или физическом перенапряжении, редкий и слабый пульс.
- Трикуспидальная недостаточность – затрудненное дыхание, аритмия, боль в правом подреберье, тяжесть в области живота.
- Стеноз правого атриовентрикулярного отверстия – отеки на ногах, пожелтение кожи, нет одышки, аритмия.
- Недостаточность легочной артерии – постоянный сухой кашель, кровохаркание, пальцы похожи на барабанные палочки, затрудненное дыхание.
- Стеноз устья легочного ствола – отеки, боль в области печени, частый пульс, слабость.

Симптоматика приобретенных пороков сердца при сочетанном варианте зависит от преобладания стеноза или недостаточности в месте, где нарушения более выражены. При таких вариантах диагноз можно поставить только на основании инструментальных методов исследования.
Диагностика приобретенных пороков сердца
Примерный алгоритм обследования при подозрении на приобретенный порок сердца такой:
- Опрос: жалобы, их связь с физической нагрузкой, перенесенные инфекционные заболевания, травмы, операции.
- Осмотр: наличие цианоза или пожелтения кожи, пульсации вен шеи, нижних конечностей, отечности.
- Пальпация: размеры печени.
- Перкуссия: границы сердца и печени.
- Аускультация: ослабление или усиление тонов, наличие дополнительного тона при митральной недостаточности, шум и его появление в систолу или диастолу, где лучше слышен и куда проводится.
- ЭКГ с мониторингом – аритмии, признаки гипертрофии и ишемии миокарда, нарушения проводимости.
- Фонокардиограмма подтверждает данные прослушивания.
- Рентген грудной полости в 4 проекциях – застой в легких, утолщение миокарда, конфигурация сердца.
 ЭКГ мониторинг
ЭКГ мониторинг
Главный метод выявления порока – это эхокардиография, виден размер клапанов, отверстий, нарушения тока крови, давление в сосудах и камерах сердца. Если остаются сомнения после проведенной диагностики, то может быть назначена компьютерная томография.
При помощи анализов крови определяется степень воспалительного процесса, наличие ревматизма, атеросклероза, последствий сердечной недостаточности. Для этого проводится исследование холестерина, ревматоидные и печеночные пробы.
О данных ЭхоКГ при разных приобретенных пороках сердца смотрите в этом видео:
Лечение приобретенных пороков сердца
Выбор метода лечения зависит от степени нарушения кровообращения. Всех больных направляют на консультацию к кардиохирургу для установления срочности проведения оперативного лечения.
Медикаментозная терапия
 Имеет второстепенное значение, так как не может устранить причину нарушения гемодинамики. Поэтому используется для подготовки к операции или временного облегчения состояния пациентов.
Имеет второстепенное значение, так как не может устранить причину нарушения гемодинамики. Поэтому используется для подготовки к операции или временного облегчения состояния пациентов.
Назначаются препараты для профилактики рецидива инфекций, ревматизма, антиаритмические средства, сердечные гликозиды, медикаменты для понижения содержания холестерина в крови (при атеросклерозе).
Хирургическое вмешательство
Объем операции зависит от вида приобретенного порока сердца. При наличии стеноза проводится разъединение частей клапана (комиссуротомия) и расширение отверстия, к которому крепится клапан. Если выявлен значительный митральный стеноз, то хирургическое вмешательство проводится в экстренном порядке. Обычно для этого вида лечения не требуется аппарат искусственного кровообращения, а сама операция считается безопасной.

При преобладающей недостаточности устанавливают искусственные клапаны. Это значительно тяжелее, чем устранение стеноза. Поэтому показанием является низкая переносимость физической нагрузки, их с осторожностью назначают пожилым людям. При наличии комбинированных пороков одномоментно проводится рассечение клапана с протезированием.
 Протезы клапанов сердца: A и B — биопротезы; C — механический клапан
Протезы клапанов сердца: A и B — биопротезы; C — механический клапан
Сколько живут больные с приобретенным пороком сердца
Пороки сердца – неоднородные заболевания по клиническим проявлениям. У некоторых больных их диагностируют при обследовании по поводу других  заболеваний. Такие варианты течения патологии могут не сказываться на самочувствии и продолжительности жизни, не требуют лечения.
заболеваний. Такие варианты течения патологии могут не сказываться на самочувствии и продолжительности жизни, не требуют лечения.
Если произошла декомпенсация, то прогрессирует недостаточность кровообращения, результатом которой может быть гибель больного.
Это может произойти при обострениях ревматического процесса, тяжелых отравлениях и инфекциях, присоединении сопутствующих заболеваний, нервными или физическими перегрузками, у женщин в период вынашивания или рождения ребенка.
Самыми неблагоприятными для больных являются пороки с преобладанием митрального стеноза, так как сердечная мышца левого предсердия не может длительно выдерживать усиленную нагрузку.
Профилактика
К основным направлениям для предотвращения развития пороков относятся:
- Лечение ревматизма, туберкулеза, сифилиса, бактериального эндокардита.
- Снижение холестерина в крови – исключение насыщенных животных жиров, лекарственные препараты.
- После тяжелых инфекционных заболеваний показано кардиологическое обследование.
- Модификация образа жизни – закаливание, физическая активность, полноценное питание с ограничением соли и достаточным количеством белка, отказ от курения, алкоголя.

При наличии порока необходимо отказаться от интенсивных спортивных занятий, резкой смены климатических условий. Показано наблюдение у кардиолога и своевременное оперативное лечение.
Таким образом, приобретенные пороки сердца могут иметь стертую клиническую картину или приводить к выраженной недостаточности кровообращения с летальным исходом. Это зависит от вида и локализации нарушения строения клапанного аппарата. Для радикального лечения используется рассечение или протезирование клапанов. Профилактические мероприятия направлены на ликвидацию инфекции, снижение холестерина в крови, исключение вредных привычек.
cardiobook.ru
Классификация
В медицине все пороки сердца делят исходя из механизма их становления на: врождённые и приобретённые .
Приобретённый порок может сформироваться у человека из любой возрастной группы. Основной причиной его становления на сегодняшний день является ревматизм, гипертоническая болезнь, сифилис, ИБС, кардиосклероз. Такое заболевание возникает у людей трудоспособного и пожилого возраста. Более 50% всех клинических случаев - это поражение митрального клапана и только около 20% — полулунного. Также встречаются следующие виды аномалий:
- пролабирование. Клапан сильно выпячивается или набухает, при этом створки выворачиваются в сердечную полость;
- стеноз. Развивается вследствие поствоспалительных рубцовых сращений клапанных створок, которые значительно уменьшают просвет отверстия;
- недостаточность. Это состояние развивается вследствие склерозирования створок. Происходит их укорочение.
Врождённый порок сердца начинает формироваться у плода ещё в период его внутриутробного развития, вследствие неправильного формирования систем и органов в стадии закладки групп клеток. В медицине выделяют две большие группы причин, которые приводят к этому:
- внутренние. Все причины напрямую связаны с гормональными изменениями, а также с наследственной предрасположенностью по линии матери или же отца;
- внешние. К развитию пороков сердца может привести плохая экологическая ситуация, болезни матери во время всего периода беременности, приём синтетических медицинских препаратов.
Классификация по числу поражённых клапанов и отверстий:
- простые или же «чистые». В этом случае аномальные изменения наблюдаются исключительно в одном клапане или происходит сужение только 1 отверстия;
- сложные. В этом случае происходит сочетание двух или больше нарушений. К примеру, происходит недостаточность 1 клапана вместе с сужением 1 отверстия;
- комбинированные пороки сердца. Наиболее сложная комбинация, представляющая серьёзную угрозу для здоровья и жизни.
Классификация по локализации:
- пороки клапанов;
- пороки перегородок – верхний, нижний и средний.
Классификация по состоянию гемодинамики:
- компенсированные пороки сердца;
- субкомпенсированные. Протекание заболевания проходит с приходящей декомпенсацией;
- декомпенсированные. Характеризуются развитием недостаточности кровообращения, что чревато плачевными последствиями. С данным заболеванием люди живут недолгий период времени. Сколько им отведено приблизительно сможет сказать только врач-кардиолог, после диагностики, проведения консервативного или хирургического лечения.
Виды
Недостаточность митрального клапана
Митральный порок сердца развивается вследствие нарушения нормального функционирования двустворчатого клапана.
Имеет три подвида:
- относительная;
- органическая;
- функциональная.
Если у человека развилась относительная недостаточность, то при этом состоянии сам клапан не подвергается патологическим изменениям, а увеличивается отверстие, которое он будет не в состоянии полностью перекрыть своими створками.
Органическая недостаточность, в большинстве клинических случаев, развивается как следствие ранее перенесённого ревматоидного эндокардита, который спровоцировал образование соединительной ткани на створках митрального клапана. Это стало причиной их укорочения. Его створки не до конца закрываются, и поэтому доля крови снова возвращается в предсердие.
При функциональной недостаточности происходит сбой в функционировании мышечного аппарата, который регулирует работу митрального клапана.
Симптомы:
- акроцианоз;
- щеки и губы приобретают иссиня-розовый цвет;
- одышка;
- усиленное сердцебиение;
- вены на шее набухают;
- в размерах увеличивается печень (гепатомегалия);
- дрожание грудины. В медицине такое состояние именуют «кошачье мурлыканье».
Митральный стеноз
Митральный стеноз развивается у человека вследствие ранее перенесённого ревматического эндокардита. В редких случаях он проявляется как врождённый порок сердца. В результате патологических изменений митральный клапан значительно изменяет свой внешний вид – он становится воронкообразным. При данном заболевании необходимо как можно скорее проводить квалифицированное лечение, чтобы избежать плачевных последствий. При своевременном вмешательстве люди живут очень долго, так как этот порок не является приговором. Сколько это будет – 20 или 50 лет, сможет сказать только врач.
Симптомы:
- сильный кашель;
- боли в сердце;
- кровохаркание;
- сердцебиение учащённое, наблюдаются перебои в работе сердца;
- акроцианоз;
- на лице образуется цианотический румянец, внешне напоминающий «бабочку»;
- при прощупывании пульса на руках может отмечаться его отличие;
- мерцательная аритмия;
- сердечная астма – пациенту тяжело вдохнуть;
- в сложных случаях развивается отёк лёгкого.
Аортальный порок сердца
Аортальный порок сердца – патология, развивающаяся вследствие недостаточного смыкания полулунных заслонок.
Симптомы:
- головные боли;
- головокружение;
- ортостатические обмороки;
- одышка;
- усиленное сердцебиение;
- слабость во всём теле;
- бледность;
- акроцианоз;
- чувство усиления пульсации в височных, подключичных и сонных артериях;
- симптом Мюссе – человек сидит и ритмично покачивает головой;
- капиллярный пульс. Окрас ногтевых фаланг изменяется после надавливания на ноготь;
- симптом Ландольфи. По время систолы зрачки у пациента становятся уже, а во время диастолы – расширяются. Характерный признак аортального порока сердца.
Стеноз устья аорты
Среди основных причин его развития следует отметить такие: ревматический эндокардит, врождённые аномалии (по этой причине он может быть врождённым пороком сердца), атеросклероз. Суть стеноза – створки полулунного клапана аорты срастаются, и это мешает изгнанию крови в аорту во время сокращения левого желудочка.
Симптомы:
- боли в области сердца, носящие стенокардический характер;
- головные боли;
- обморочные состояния;
- головокружение;
- кожа становится бледной;
- пульс очень редкий и слабый;
- систолическое АД снижается;
- пульсовое давление уменьшается;
- диастолическое АД в норме.
Трикуспидальная недостаточность
К основным причинам развития этого состояния можно отнести септический и ревматический эндокардит, травмы.
Симптомы:
- отеки, вплоть до асцита;
- человек отмечает появление тяжести в правом подреберье;
- кожа имеет синюшный оттенок, иногда с желтизной;
- сильно набухают вены печени, шеи;
- периферический пульс становится малым и частым;
- АД снижается.
От того, сколько будет продолжаться венозный застой, зависит улучшение или ухудшение состояния пациента. Если своевременно не начать проводить лечебные мероприятия, то состояние пациента начнёт резко ухудшаться, и возникнут следующие осложнения:
- нарушение функции почек;
- сбой в работе печение и всего ЖКТ.
Пороки сердца у детей
Пороки сердца у детей встречаются в последнее время все чаще. Порок сердца у новорождённых возникает в 0.8% случаев. Как только мамы слышат такой страшный диагноз, первое, что их волнует – это сколько будет жить их ребёнок. Все зависит от места локализации поражения, его тяжести и протекания. ВПС можно заподозрить при наличии следующих симптомов:
- цианоз кожи;
- гипотрофия;
- появление одышки;
- частые простуды;
- быстрая утомляемость ребёнка во время кормления грудью;
- увеличение размеров сердечной мышцы;
- шумы в сердце;
- деформация грудной клетки;
- нарушения сердечного ритма;
- изменение пульса на руках.
Виды (по частоте возникновения):
- дефект межпредсердной перегородки. Наиболее распространённый порок сердца у новорождённых;
- дефект межжелудочковой перегородки. Такие дефекты имеют небольшой размер и не несут серьёзной угрозы для жизни ребёнка;
- открытый аортальный порок. Данный порок сердца у новорождённых отмечается из-за структурных аномалий;
- полная транспозиция магистральных сосудов. Этот порок сердца у новорождённых является основной причиной их смерти первые несколько месяцев жизни;
- стеноз лёгочной артерии. У детей это заболевание может протекать абсолютно бессимптомно;
- тетрада Фалло. Наиболее опасная патология. Для патологии характерен большой дефект межжелудочковой перегородки, гипертрофия правого желудочка, стеноз лёгочной артерии и размещение аорты над местом поражения (при этом пороке сердца приведённые симптомы называют тетрадой);
- коарктация аорты;
- стеноз аортального клапана. Составляет всего 5% от всех ВПС у детей из различных возрастных групп;
- стеноз митрального клапана;
- недостаточность аортального клапана;
- стеноз устья аорты;
- пролапс митрального клапана.
Диагностика
Существует несколько эффективных методик, которые позволяют выявить пороки сердца и на основе полученных данных назначить соответствующее лечение:
- физикальные методы;
- ЭКГ проводят для диагностики блокады, аритмии, аортальной недостаточности;
- Фонокардиография;
- Рентгенограмма сердца;
- Эхокардиография;
- МРТ сердца;
- лабораторные методики: ревматоидные пробы, ОАК и ОАМ, определение уровня сахара в крови, а также холестерина.
simptomer.ru
Насколько реален риск остановки сердца?
Порок сердца представляет собой сердечную недостаточность, которая может иметь различные причины возникновения:
- патологии в строении сердечных мышц;
- отклонения в функциональности клапанов и их механизмов;
- неправильное строение миокарда различного уровня сложности.
Функциональные сбои в механизме работы сердца провоцируют изменения в работе сосудистой системы, что может привести к заболеваниям других систем органов. Нарушение кровообращения может проявляться различными способами.
Люди с пороком сердца первыми попадают в группу риска, если речь идет о вероятности случая инфаркта или инсульта.
Пугающие прогнозы медиков тревожат многих людей, которые столкнулись с проблемой функциональности сердечно – сосудистой системы. Но стоит адекватно воспринимать слова докторов, и осознавать, что риски смертности распространены среди запущенных случаев сердечной недостаточности. Своевременное лечение и медицинское сопровождение поможет полностью избавиться от рисков и болезненных ощущений. Современные медицинские технологии позволяют «сердечникам» спокойно жить, не задумываясь о страшных прогнозах.
Тяжелые формы сердечных пороков подлежат рассмотрению кардиохирурга. Современные подходы к оперативному вмешательству часто дают человеку шанс на вторую жизнь.

Симптомы заболевания
Залогом здоровья и долголетия при пороке сердца является своевременная диагностика. Обратиться к специалисту необходимо, если вы заметили у себя какие-либо из следующих признаков:
- систематическая отдышка;
- постоянная отечность нижних и верхних конечностей;
- области синего цвета на поверхности кожи;
- быстрое, противоестественное увеличение веса, утолщение жировой прослойки тела;
- частые случаи головокружения, тошноты;
- хроническая усталость, недомогания и слабости, граничащие с обморочными состояниями;
- постоянные перепады температуры;
- систематический зуд в нижних и верхних конечностях.
При серьезных заболеваниях сердечно – сосудистой системы, при которых хирургическое вмешательство является необходимой мерой, откладывать поход к кардиологу строго запрещено. В некоторых ситуациях счет времени жизни человека идет на месяцы и дни, поэтому получить квалифицированную помощь необходимо незамедлительно.

Какой есть шанс на выздоровление у человека, который страдает пороком сердца?
Какой бы диагноз вам не поставили, программировать себя на негатив никогда не нужно. Всегда нужно рассчитывать на лучшее, ведь современная медицина дает множество гарантий и надежд. Говоря о современных хирургических методиках, надежды тяжелобольных пациентов невозможно назвать безосновательными. Инновационное оборудование, современные медицинские изобретения и высокий профессионализм медиков позволяют давать довольно большие шансы на выздоровление людей с тяжелыми формами порока сердца.
Порок сердца не является приговором, ведь существует уйма других заболеваний, которые являются потенциально опасными для жизни человека. Всегда стоит учитывать, что даже самый опытный и высококвалифицированный доктор не сможет определить период, на который может рассчитывать пациент. Каждый отдельный случай является индивидуальным, предположить протекание заболевания в большинстве случаев физически невозможно. Лучшее диагностическое оборудование не способно определить срок жизни, поэтому работать над собственным выздоровлением и профилактикой прогрессирования недуга необходимо самостоятельно.
Необходимо понимать, что незначительные патологии сердечной мышцы поддаются полному лечению на самых ранних стадиях. Задачей любого человека, который столкнулся с таким недугом, заключается в своевременной диагностике и соблюдении всех медицинских указаний. Систематический осмотр, наблюдение кардиолога и профилактические процедуры помогут избавиться от симптомов или вовсе излечиться от заболевания.

Операция по замене сердечного клапана
Данное хирургическое вмешательство часто практикуется в медицине при возникновении порока сердца. Искусственный орган помогает вернуть функциональные способности не только самого клапана. Нормальная работа органа нормализует и другие процессы, протекаемые в организме человека.
Аортальный стеноз является одним из наиболее распространенных разновидностей порока сердца. Данное заболевание излечимо в восьмидесяти процентах случаев. Вернуть функциональность органам сердца помогает замена сердечного клапана.
Любое хирургическое вмешательство предполагает наличие подготовительного этапа, на протяжении которого квалифицированные медики проводят диагностические и исследовательские процедуры больного органа и всего организма в целом. Подведение итогов исследования поможет кардиологу говорить о потенциальных рисках в индивидуальной ситуации пациента. На основе сделанных выводов выносится решение о совершении хирургического вмешательства.
Операция по замене сердечного клапана противопоказана подросткам и детям, а также людям с диагнозами, которые исключают возможность оперирования.
Какие существуют основные методики проведения операции?
В процессе проведения оперативного вмешательства на место нерабочего клапана может устанавливаться механический или биологический орган. Выбор того или иного варианта основывается на индивидуальных особенностях пациента и пожеланиях.
Главная отличительная особенность двух вариантов замены клапана заключается в сроках эксплуатации. Биологический орган подлежит эксплуатации 15-20 лет, по истечению этого времени клапан необходимо заменить. Механический орган не имеет срока годности, однако человек с таким клапаном должен быть готов принимать определенные препараты всю жизнь.
Перед принятием решения об оперировании доктор оглашает пациенту все риски, которые могут возникнуть в процессе хирургического вмешательства. Распространенным осложнением является нарушение работы коронарной артерии. В экстренной ситуации медики вынуждены применить меры по шунтированию артерии. Во время данной процедуры процесс замены клапана не прекращается.
Замена сердечного клапана требует от пациента соблюдения определенных медицинских показаний во время реабилитационного периода:
- четкий контроль жидкости в организме;
- выполнение упражнений из специального комплекса физических нагрузок, направленных на нормализацию работы сердечно – сосудистой системы;
- выполнение профилактических мероприятий.

Последствия замены сердечного клапана
Принимая решение совершить хирургическое вмешательство, человек должен быть готов кардинально изменить жизнь:
- отказ от вредных для сердца веществ (табак, никотин, алкоголь);
- употреблять в день не более шести граммов соли;
- снизить до минимума количество природных жиров в ежедневных продуктах питания;
- соблюдать здоровый рацион с большим количеством свежих овощей и фруктов;
- четкое соблюдение водно-солевого баланса (полтора литра негазированной воды в сутки);
- выполнять физические упражнения, которые повышают тонус и укрепляют сердечную мышцу;
- ежедневно совершать прогулки на свежем воздухе в непринужденной атмосфере;
- снизить эмоциональные напряжения, столкновения со стрессовыми ситуациями и моральными перенапряжениями;
- следовать рациональному распорядку дня, грамотно подходить к чередованию сна и отдыха;
- контролировать уровень минеральных солей в организме, обеспечивать нормальный уровень магния, натрия и цинка.
http://serdcezdorovo.ru
☆
Врожденный пророк сердца – структурное нарушение миокарда либо крупных сосудов, который присутствует с рождения. Такие врожденные дефекты вызывают нарушение кровообращения внутри сердечной мышцы, а также в малом и большом круге кровообращения.
Пороки сердца относятся к наиболее распространенным врожденным дефектам и характеризуются высоким риском летального исхода.
Приобретенные пороки развиваются вследствие структурных либо функциональных изменений сердечного клапана (одного или нескольких).
Нарушения могут происходить из-за стеноза, недостаточности, возникающих из-за заболеваний инфекционной природы, воспалительных процессов, чрезмерной нагрузки, дилатации камер.
Этиология
Пол
В начале 70-х годов были проведены масштабные исследования, которые позволили установить связь между полом пациента и типом врожденного порока. По результатам исследования был сделан вывод о том, что существуют нарушения, которые чаще встречаются у мужчин, некоторые из типов наблюдаются в большей степени у женщин, а есть “нейтральные” типы.
Для женщин характерными являются следующие типы пороков сердца:
- открытый артериальный проток;
- болезнь Лаутембахера;
- дефект предсердной перегородки вторичного типа;
- сочетание дефекта межжелудочковой перегородки и ОАП;
- триада Фалло.
В число “мужских” патологий в данном случае входят:
- врожденный аортальный стеноз;
- коарктация аорты;
- транспозиция магистральных сосудов;
- тотальная аномалия легочных вен;
- коарктация аорты и ОАП.

Экология
Изменения на генетическом уровне могут быть обусловлены воздействием 3-х основных мутагенов:
Основным является ионизирующее излучение.
Наиболее распространенным вариантом является вирус краснухи в период беременности, катаракта, фенилкетонурия.
Генетика
В число наиболее распространенных причин ВПС входят точечные генные изменения, а также хромосомные мутации, проявляющиеся делецией или дупликацией сегментов ДНК. К числу часто встречающихся мутаций относятся трисомии 21,13,18.
Существует связь между конкретными генами и определенными пороками. Например, выявлено, что мутация белка мышцы миокарда приводит к развитию дефектов межпредсердной перегородки.
Патогенез
В основе развития пороков сердца лежат 2 механизма:
Нарушение кардиальной гемодинамики
- Вследствие которой отделы миокарда испытывают чрезмерную нагрузку под воздействием объема или сопротивления.
- В первом случае это приводит к порокам, связанным с недостаточностью клапанов и септальными дефектами, во втором – пороки, связанные со стенозами.
- Такая нагрузка приводит к истощению задействованных компенсаторных механизмов, а затем – к гипертрофии и дилятации отделов миокарда. В итоге развивается сердечная недостаточность.
Нарушение системной гемодинамики
Приводит к развитию системной гипоксии.

Виды пороков сердца
В зависимости от механизма формирования патологии, ее подразделяют на два типа:
- Причина развития врожденной формы патологии заключается в формировании нарушений плода в период внутриутробного развития. Происходить это может вследствие внутренних и внешних факторов.
- К внешним можно отнести плохую экологию, заболевания вирусной и инфекционной природы, перенесенные матерью во время беременности, использование медикаментов, которые оказали на ребенка негативное влияние.
- Внутренние факторы представляют собой нарушения, которые могут передаваться по наследству от обоих родителей, а также гормональные сбои.
Могут сформироваться в любом возрасте. В качестве основных причин, которые могут привести к развитию патологии, выступают: ревматизм, гипертония, сифилис, ишемическая болезнь, атеросклеротические поражения сосудов, кардиосклероз, а также сильные травмы грудной клетки (миокарда).
Также существует другая классификация:
Поражения, затрагивают один клапан или одно отверстие.
http://serdce.hvatit-bolet.ru
☆
Доброе время суток! Перед тем как читать рецепты лечения заболеваний лекарственными растениями, настоями, различными препаратами (АСД, перекись, сода и тд) в домашних условиях, немного расскажу о себе. Звать меня Константин Федорович Макаров — я врач-фитотерапевт з 40-летним опытом работы. Когда Вы будете читать статью, советую Вам поберечь свой организм и здоровье и не сразу приступать к тем методам лечения, которые описаны ниже и сейчас расскажу ПОЧЕМУ. Есть очень много целебных растений, препаратов, сборов трав, которые доказали свою эффективность и о них много хороших отзывов. Но есть вторая сторона медали — это противопоказания применения и сопутствующие заболевания больного. К примеру, мало кто знает, что настойку болиголова нельзя применять при химиотерапии или при применении других препаратов возникает обострение заболевания и Вы можете растеряться. Потому, что бы Вы себе не навредили. лучше консультируйтесь у специалиста или своего лечащего врача, перед применением различных методов лечения. Здоровья Вам и лечитесь правильно.
Моя страничка в одноклассниках, добавляйте в друзья — ok.ru/profile/586721553215.
Стоит обратить внимание на то, что пороки бывают разные. Для тех, кто интересуется сколько живут с пороком сердца, не найдется однозначного ответа. Поскольку существуют различные факторы, из-за которых срок жизни человека сокращается или продлевается. В первую очередь стоит сказать о том, что порок сердца - патология, при которой наблюдаются деформации клапанов и стенок сердца, которые приводят к сердечной недостаточности.
Пороки бывают врожденные и приобретенные. Как правило, эта болезнь хроническая и любое лечение не поможет избавиться от него полностью. Любые терапии помогают лишь облегчить саму протекаемость заболевания. Обычно лишь хирургическое вмешательство способно изменить ситуацию к лучшему.
Сколько живут с пороком сердца.
Пожалуй, стоит сказать, что многие люди живут с пороком сердца десятки лет, практически не зная бед. Все это зависит от различных особенностей, как и самого организма человека, ведь каждый человеческий организм индивидуальный. Так же многое зависит и от самих особенностей болезни, например, существуют ситуации, когда порок необходимо лечить только лишь вмешательством хирургических действий. А, как правило, обычно после операции, организм и вовсе восстанавливается. Так же многое зависит от того, насколько успешно человек восстанавливается после проведенной операции и, как тщательно он соответствует рекомендациям врачей по реабилитации организма. Как видите, в большинстве случаев то, сколько живут с пороком сердца, зависит не от самой болезни.
Информация к прочтению: Сколько живут после шунтирования сердца
В любом случае, для того, чтобы вовремя обратиться к врачу в больницу, вы должны обратить внимание на следующие приметы:
- изменение сердцебиения, чаще всего неспокойное;
- появляется одышка;
- появление отеков;
- посинение кожных тканей.
Сколько живут с врожденным пороком сердца.
Врожденный порок - это патология, при которой нарушается процесс эмбриогенеза в сердце и в сосудах, которые к нему примыкают - в них возникают дефекты. Как правило, в основном поражаются стенки миокарда. Чаще всего при врожденном пороке сердца необходимо хирургическое вмешательство, иначе все это может закончиться смертельным исходом. Если же операция была проведена правильно опытным кардиохирургом, то возможно полное восстановление сердца.
Но, тем не менее, очень часто люди задаются вопросом о пороке сердца сколько живут же люди с таким диагнозом. Врожденная форма порока сердца встречается в среднем у 1% всех новорожденных. Иногда встречаются легкие формы порока, а иногда такие формы, которые и вовсе несовместимы с жизнью новорожденного. От 70% до 90% детей погибают на первом году жизни. Но спустя 1 год смертность резко снижается и от 1 года до 15 смертельный исход не превышает 5%.
Некоторые исследования показали, что большая часть с врожденным пороком девочек рождается именно с октября по январь, а мальчики - март-апрель, сентябрь-октябрь. Так же существуют данные, что некоторые географические зоны влияют на повышенную рождаемость детей с врожденным пороком сердца.
Информация к прочтению: Цирроз печени сколько живут
Так же и образ жизни матери, а вернее ее здоровье, влияет на здоровье будущих малышей. К примеру, у матери, страдающей алкоголизм в 30%-50% случаях рождается ребенок с пороком сердца. Женщина с диабетом, может стать причиной возникновения у новорожденного порока сердца.
Сколько живут с приобретенным пороком сердца.
Приобретенный порок сердца - это патология, при которой страдает клапанный аппарат сердца. Как следствие возникает недостаточность клапанов. Эта болезнь потихоньку развивается, а любая терапия лишь замедляет неизбежное. Чтобы избавиться от этой проблемы полностью - необходимо хирургическое вмешательство. Обычно, клапан сердца заменяют на необходимый протез.
Но сколько живут с пороком сердца приобретенной формы?
Приобретенный порок сердца - это порок сердца обычно у взрослых людей. Причины его возникновения могут быть различные. Атеросклероз, сифилис, инфекционный эндокардит, ревматизм. Как видите, уже от самой причины зависит то, сколько может прожить человек. Так же обратите внимание, что многое зависит и от самого организма, который у всех индивидуален. К тому же много чего зависит от возраста человека. К тому же многое зависит и от самого человека, например, вы можете делать профилактику заболевания:
- избегайте стрессовых ситуаций;
- не нагружайтесь сильно в физическом плане;
- необходима постоянная консультация кардиолога;
- будьте осторожны с инфекционными заболеваниями;
- хотя лучше всего будет, если вы не будете оттягивать момент, а сразу решитесь на хирургическое вмешательство, тщательно все обдумав и обговорив с вашим лечащим врачом, ведь это действительно может помочь проблеме. Признаки порока сердца у взрослых Порок сердца у новорожденных
Из этой статьи вы узнаете: какие бывают болезни сердца (врожденные и приобретенные). Их причины, симптомы и методы лечения (медикаментозные и хирургические).
Дата публикации статьи: 02.03.2017
Дата обновления статьи: 29.05.2019
Сердечно-сосудистые заболевания – одна из основных причин смерти. Российская статистика говорит о том, что около 55 % всех умерших граждан пострадали именно от болезней этой группы.
Поэтому знать признаки кардиологических патологий важно для каждого, чтобы вовремя выявить заболевание и немедленно начать лечение.
Не менее важно и проходить профилактический осмотр у кардиолога не реже раза в 2 года, а с 60 лет – каждый год.
Болезни сердца список имеют обширный, он представлен в содержании. Их намного легче вылечить, если диагностировать на начальной стадии. Некоторые из них лечатся полностью, другие – нет, но в любом случае, если начать терапию на ранней стадии, можно избежать дальнейшего развития патологии, осложнений и уменьшить риск смерти.
Ишемическая болезнь сердца (ИБС)
Это патология, при которой наблюдается недостаточное кровоснабжение миокарда. Причина – атеросклероз или тромбоз коронарных артерий.

Классификация ИБС
Об остром коронарном синдроме стоит поговорить отдельно. Его признак – длительный (более 15 минут) приступ боли в груди. Этот термин не обозначает отдельную болезнь, а используется тогда, когда по симптомам и ЭКГ невозможно отличить инфаркт миокарда от . Пациенту ставят предварительный диагноз «острый коронарный синдром» и незамедлительно начинают тромболитическую терапию, которая нужна при любой острой форме ИБС. Окончательный диагноз ставят после анализа крови на маркеры инфаркта: сердечный тропонин T и сердечный тропонин 1. Если их уровень повышен, у пациента был некроз миокарда.
Симптомы ИБС
Признак стенокардии – приступы жгучей, сдавливающей боли за грудиной. Иногда боль отдает в левую сторону, в различные части тела: лопатку, плечо, руку, шею, челюсть. Реже болевые ощущения локализуются в эпигастрии, поэтому пациенты могут думать, что у них проблемы с желудком, а не с сердцем.
При стабильной стенокардии приступы провоцируются физической активностью. В зависимости от функционального класса стенокардии (далее – ФК), боль может быть вызвана нагрузкой различной интенсивности.
| 1 ФК | Пациент хорошо переносит ежедневные нагрузки, такие как продолжительная ходьба, легкий бег, поднятие по ступенькам и т. д. Приступы боли возникают только во время высокоинтенсивной физической активности: быстрого бега, неоднократного поднятия тяжестей, занятий спортом и т. п. |
|---|---|
| 2 ФК | Приступ может появиться после ходьбы далее чем на 0,5 км (7–8 минут без остановки) или подъема по ступенькам выше чем на 2 этаж. |
| 3 ФК | Физическая активность человека значительно ограничена: спровоцировать приступ может ходьба пешком на 100–500 м или поднятие на 2 этаж. |
| 4 ФК | Приступы провоцирует даже малейшая физическая активность: ходьба менее чем на 100 м (например, передвижение по дому). |

Нестабильная стенокардия отличается от стабильной тем, что приступы становятся более частыми, начинают появляться в состоянии покоя, могут длиться дольше – 10–30 минут.
Кардиосклероз проявляется болями в груди, одышкой, утомляемостью, отеками, нарушениями ритма.
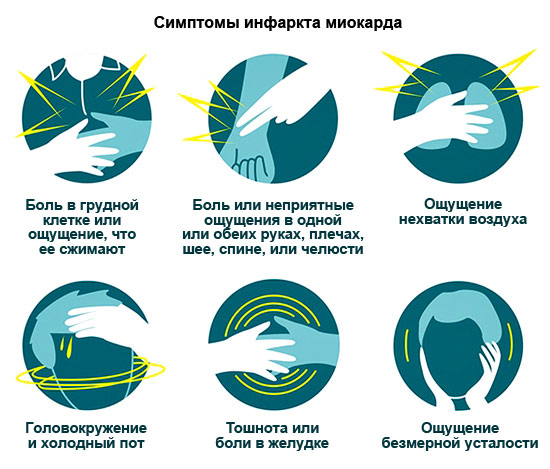
Согласно статистике, около 30 % больных умирают от этой болезни сердца в течение суток, так и не обратившись к врачу. Поэтому внимательно изучите все признаки ИМ, чтобы вовремя вызвать скорую.
Симптомы ИМ
| Форма | Признаки |
|---|---|
| Ангинозная – самая типичная | Давящая, жгучая боль в груди, иногда отдающая в левое плечо, руку, лопатку, левую часть лица.
Боль длится от 15 минут (иногда даже сутки). Не снимается Нитроглицерином. Анальгетики только на время ее ослабляют. Другие симптомы: одышка, аритмии. |
| Астматическая | Развивается приступ сердечной астмы, вызванный острой недостаточностью левого желудочка.
Основные признаки: ощущение удушья, нехватки воздуха, паника. Дополнительные: синюшность слизистых оболочек и кожи, ускоренное сердцебиение. |
| Аритмическая | Высокая ЧСС, пониженное давление, головокружение, возможен обморок. |
| Абдоминальная | Боль вверху живота, которая отдает в лопатки, тошнота, рвота. Часто даже врачи сначала путают с заболеваниями ЖКТ. |
| Цереброваскулярная | Головокружение или обморок, рвота, онемение руки или ноги. По клинической картине такой ИМ похож на ишемический инсульт. |
| Малосимптомная | Интенсивность и продолжительность болей такая же, как и при обычном . Может быть легкая одышка. Отличительный признак боли – не помогает таблетка Нитроглицерина. |
Лечение ИБС
| Стабильная стенокардия | Снятие приступа – Нитроглицерин.
Долгосрочная терапия: Аспирин, бета-адреноблокаторы, статины, ингибиторы АПФ. |
|---|---|
| Нестабильная стенокардия | Неотложная помощь: вызвать скорую при появлении приступа большей интенсивности, чем обычно, а также дать больному таблетку Аспирина и по таблетке Нитроглицерина каждые 5 минут 3 раза.
В больнице пациенту будут давать антагонисты кальция (Верапамил, Дилтиазем) и Аспирин. Последний нужно будет принимать на постоянной основе. |
| Инфаркт миокарда | Неотложная помощь: немедленный вызов врача, 2 таблетки Аспирина, Нитроглицерин под язык (до 3 таблеток с интервалом в 5 минут).
Врачи по приезде сразу же начнут такое лечение: сделают ингаляцию кислорода, введут раствор морфина, если Нитроглицерин не снял боль, введут Гепарин для разжижения крови. Дальнейшее лечение: устранение болей с помощью внутривенного введения Нитроглицерина или наркотических анальгетиков; препятствие дальнейшему некрозу ткани миокарда с помощью тромболитиков, нитратов и бета-адреноблокаторов; постоянный прием Аспирина. Восстанавливают кровообращение в сердце с помощью таких хирургических операций: коронарная ангиопластика, стентирование, . |
| Кардиосклероз | Пациенту выписывают нитраты, сердечные гликозиды, ингибиторы АПФ или бета-адреноблокаторы, Аспирин, диуретики. |

Хроническая сердечная недостаточность
Это состояние сердца, при котором оно неспособно полноценно перекачивать кровь по организму. Причина – болезни сердца и сосудов (врожденные или приобретенные пороки, ИБС, воспаления, атеросклероз, гипертония и т. д.).

В России от ХСН страдает более 5 млн человек.
Стадии ХСН и их симптомы:
- 1 – начальная. Это легкая недостаточность левого желудочка, не приводящая к нарушениям гемодинамики (кровообращения). Симптомы отсутствуют.
- Стадия 2А. Нарушение кровообращения в одном из кругов (чаще – малом), увеличение левого желудочка. Признаки: одышка и сердцебиение при небольшой физической нагрузке, синюшность слизистых оболочек, сухой кашель, отеки ног.
- Стадия 2Б. Нарушена гемодинамика в обоих кругах. Камеры сердца подвергаются гипертрофии или дилатации. Признаки: одышка в покое, ноющие боли в грудной клетке, синий оттенок слизистых и кожи, аритмии, кашель, сердечная астма, отеки конечностей, живота, увеличение печени.
- 3 стадия. Сильные нарушения кровообращения. Необратимые изменения в сердце, легких, сосудах, почках. Усиливаются все признаки, характерные для стадии 2Б, присоединяются симптомы поражения внутренних органов. Лечение уже неэффективно.

Лечение
В первую очередь необходима терапия основного заболевания.
Также проводится симптоматическое медикаментозное лечение. Пациенту назначают:
- Ингибиторы АПФ, бета-адреноблокаторы или антагонисты альдостерона – для снижения АД и профилактики дальнейшего прогрессирования заболевания сердца.
- Диуретики – для устранения отеков.
- Сердечные гликозиды – для лечения аритмий и улучшения работоспособности миокарда.
Пороки клапанов
Есть две типичные разновидности патологий клапанов: стеноз и недостаточность. При стенозе просвет клапана сужен, что затрудняет перекачивание крови. А при недостаточности клапан, наоборот, не закрывается до конца, что приводит к оттоку крови в обратном направлении.

Чаще такие пороки сердечных клапанов – приобретенные. Появляются на фоне хронических заболеваний (например, ИБС), перенесенных воспалений или неправильного образа жизни.
Больше всего подвержены заболеваниям аортальный и митральный клапаны.
Симптомы и лечение самых распространенных болезней клапанов:
| Название | Симптомы | Лечение |
|---|---|---|
| Аортальный стеноз | На начальной стадии протекает без признаков, поэтому очень важно регулярно проходить профилактическое обследование сердца.
На тяжелой стадии появляются приступы стенокардии, обмороки при физических нагрузках, бледность кожи, пониженное систолическое АД. |
Медикаментозное лечение симптомов ( , возникшей из-за пороков клапанов). Протезирование клапанов. |
| Недостаточность аортального клапана | Усиленное сердцебиение, одышка, сердечная астма (приступы удушья), обмороки, пониженное диастолическое АД. | |
| Митральный стеноз | Одышка, увеличение печени, отеки живота и конечностей, иногда – охриплость голоса, редко (в 10 % случаев) – боли в сердце. | |
| Недостаточность митрального клапана | Одышка, сухой кашель, сердечная астма, отеки ног, болевые ощущения в правом подреберье, ноющая боль в сердце. |
Пролапс митрального клапана

Еще одна распространенная патология – . Встречается у 2,4 % населения. Это врожденный порок, при котором створки клапана «западают» в левое предсердие. В 30 % случаев протекает бессимптомно. У остальных 70 % пациентов врачи отмечают одышку, боли в области сердца, сопровождающиеся тошнотой и ощущением «кома» в горле, аритмии, утомляемость, головокружение, частое повышение температуры до 37,2–37,4.
Лечение может не требоваться, если болезнь протекает без признаков. Если порок сопровождается аритмиями или болями в сердце, назначают симптоматическую терапию. При сильном изменении клапана возможна хирургическая его коррекция. Так как с возрастом заболевание прогрессирует, пациентам нужно обследоваться у кардиолога 1–2 раза в год.
Аномалия Эбштейна

Аномалия Эбштейна – это смещение створок трехстворчатого клапана в правый желудочек. Симптомы: одышка, приступообразная тахикардия, обмороки, набухание вен на шее, увеличение правого предсердия и верхней части правого желудочка.
Лечение при бессимптомном течении не проводят. Если признаки выражены, делают хирургическую коррекцию или трансплантацию клапана.
Врожденные пороки сердца
К врожденным аномалиям строения сердца относятся:
- Дефект межпредсердной перегородки – наличие сообщения между правым и левым предсердиями.
- Дефект межжелудочковой перегородки – патологическое сообщение между правым и левым желудочками.
- Комплекс Эйзенменгера – дефект межжелудочковой перегородки, расположенный высоко, аорта смещена вправо и соединяется одновременно с обоими желудочками (декстропозиция аорты).
- Открытый артериальный проток – сообщение между аортой и легочной артерией, присутствующее в норме на эмбриональной стадии развития, не зарослось.
- Тетрада Фалло – сочетание четырех пороков: дефекта межжелудочковой перегородки, декстропозиции аорты, стеноза легочной артерии и гипертрофии правого желудочка.

Врожденные сердечные пороки – признаки и лечение:
| Название | Симптомы | Лечение |
|---|---|---|
| Дефект межпредсердной перегородки | При небольшом дефекте признаки начинают проявляться в среднем возрасте: после 40 лет. Это одышка, слабость, утомляемость. Со временем развивается хроническая сердечная недостаточность со всеми характерными симптомами. Чем больше размеры дефекта, тем раньше начинают проявляться признаки. | Хирургическое закрытие дефекта. Проводится не всегда. Показания: неэффективность медикаментозного лечения ХСН, отставание в физическом развитии у детей и подростков, повышение АД в легочном круге, артериовенозный сброс. Противопоказания: веноартериальный сброс, недостаточность левого желудочка тяжелой степени. |
| Дефект межжелудочковой перегородки | Если дефект менее 1 см в диаметре (или менее половины диаметра устья аорты), характерна только одышка при физических нагрузках средней интенсивности.
Если дефект больше указанных размеров: одышка при небольшой нагрузке или в покое, боли в сердце, кашель. |
Хирургическое закрытие дефекта. |
| Комплекс Эйзенменгера | Клиническая картина: синюшность кожи, одышка, кровохаркание, признаки ХСН. | Медикаментозное: бета-адреноблокаторы, антагонисты эндотелина. Возможна операция по закрытию дефекта перегородки, коррекции отхождения аорты и протезированию аортального клапана, но пациенты часто умирают во время нее. Средняя продолжительность жизни больного – 30 лет. |
| Тетрада Фалло | Синий оттенок слизистых и кожи, отставание в росте и развитии (и физическом, и интеллектуальном), судороги, пониженное АД, симптомы ХСН.
Средняя продолжительность жизни – 12–15 лет. 50 % больных умирают в возрасте до 3 лет. |
Хирургическое лечение показано всем пациентам без исключения.
В раннем детстве проводят операцию по созданию анастомоза между подключичной и легочной артериями, чтобы улучшить кровообращение в легких. В 3–7 лет можно проводить радикальную операцию: одновременную коррекцию всех 4 аномалий. |
| Открытый артериальный проток | Длительное время протекает без клинических признаков. Со временем появляются одышка и сильное сердцебиение, бледность или синий оттенок кожи, пониженное диастолическое АД. | Хирургическое закрытие порока. Показано всем больным, за исключением тех, у которых отмечается сброс крови справа налево. |
Воспалительные болезни
Классификация:
- Эндокардит – поражает внутреннюю оболочку сердца, клапаны.
- Миокардит – мышечную оболочку.
- Перикардит – околосердечную сумку.

Они могут быть вызваны микроорганизмами (бактериями, вирусами, грибком), аутоиммунными процессами (например, при ревматизме) или токсическими веществами.
Также воспаления сердца могут быть осложнениями других заболеваний:
- туберкулеза (эндокардит, перикардит);
- сифилиса (эндокардит);
- гриппа, ангины (миокардит).
Обратите на это внимание и вовремя обращайтесь к врачам при подозрении на грипп или ангину.
Симптомы и лечение воспалений
| Название | Симптомы | Лечение |
|---|---|---|
| Эндокардит | Высокая температура (38,5–39,5), повышенное потоотделение, стремительно развивающиеся пороки клапанов (выявляются при ЭхоКГ), шумы в сердце, увеличенная печень и селезенка, повышенная ломкость сосудов (можно заметить кровоизлияния под ногтями и в глазах), утолщение кончиков пальцев. | Антибактериальная терапия в течение 4–6 недель, трансплантация клапанов. |
| Миокардит | Может протекать в нескольких вариантах: приступы болей в сердце; симптомы сердечной недостаточности; или с экстрасистолией и суправентрикулярными аритмиями. Поставить точный диагноз можно на основе анализа крови на кардиоспецифические ферменты, тропонины, лейкоциты. | Постельный режим, диета (№ 10 с ограничением соли), антибактериальная и противовоспалительная терапия, симптоматическое лечение сердечной недостаточности или аритмий. |
| Перикардит | Боль в груди, одышка, сильное сердцебиение, слабость, кашель без мокроты, тяжесть в правом подреберье. | Нестероидные противовоспалительные препараты, антибиотики, в тяжелых случаях – субтотальная или тотальная перикардэктомия (удаление части или всей околосердечной сумки). |
Нарушения ритма
Причины: неврозы, ожирение, неправильное питание, шейный остеохондроз, вредные привычки, интоксикация лекарствами, алкоголем или наркотическими веществами, ИБС, кардиомиопатии, сердечная недостаточность, синдромы преждевременного возбуждения желудочков. Последние – это сердечные болезни, при которых между предсердиями и желудочками есть дополнительные пути проведения импульса. Об этих аномалиях вы прочитаете в отдельной таблице.
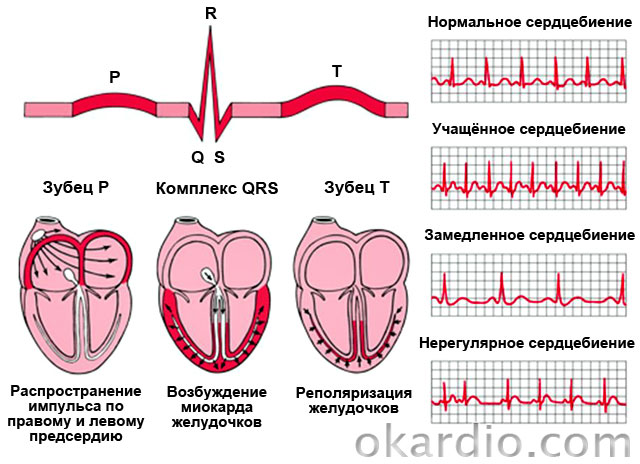
Характеристика нарушений ритма:
| Название | Описание |
|---|---|
| Синусовая тахикардия | Учащенное сердцебиение (90–180 в минуту) при сохранении нормального ритма и нормальной схемы распространения импульса по сердцу. |
| Фибрилляция предсердий (мерцание) | Неконтролируемые, неритмичные и частые (200–700 в минуту) сокращения предсердий. |
| Трепетание предсердий | Ритмичные сокращения предсердий с частотой около 300 в мин. |
| Фибрилляция желудочков | Хаотичные, частые (200–300 в мин.) и неполные сокращения желудочков. Отсутствие полного сокращения провоцирует острую недостаточность кровообращения и обморок. |
| Трепетание желудочков | Ритмичные сокращения желудочков с частотой 120–240 в мин. |
| Пароксизмальная суправентрикулярная (наджелудочковая) тахикардия | Приступы ритмичного учащенного сердцебиения (100–250 в мин.) |
| Экстрасистолия | Спонтанные сокращения вне ритма. |
| Нарушения проводимости (синоатриальная блокада, межпредсердная блокада, атриовентрикулярная блокада, блокада ножек пучка Гиса) | Замедление ритма всего сердца или отдельных камер. |
Синдромы преждевременного возбуждения желудочков:
| WPW-синдром (синдром Вольфа–Паркинсона–Уайта) | CLC-синдром (Клерка–Леви–Кристеско) |
|---|---|
| Признаки: пароксизмальная (приступообразная) суправентрикулярная или желудочковая тахикардия (у 67 % больных). Сопровождается чувством усиленного сердцебиения, головокружением, иногда – обмороком. | Симптомы: склонность к приступам суправентрикулярной тахикардии. Во время них пациент ощущает сильное биение сердца, может кружиться голова. |
| Причина: наличие пучка Кента – аномального проводящего пути между предсердием и желудочком. | Причина: присутствие пучка Джеймса между предсердием и атриовентрикулярным соединением. |
| Оба заболевания врожденные и довольно редкие. | |
Лечение нарушений ритма
Заключается в терапии основного заболевания, коррекции диеты и образа жизни. Также назначают антиаритмические препараты. Радикальное лечение при тяжелых аритмиях – установка дефибриллятора-кардиовертера, который будет «задавать» ритм сердцу и препятствовать фибрилляции желудочков или предсердий. При нарушениях проводимости возможна электрокардиостимуляция.

Лечение синдромов преждевременного возбуждения желудочков может быть симптоматическим (устранение приступов медикаментами) или радикальным (радиочастотная абляция аномального проводящего пути).
Кардиомиопатии
Это заболевания миокарда, которые вызывают сердечную недостаточность, не связанные с воспалительными процессами или патологиями коронарных артерий.
Наиболее распространены гипертрофическая и . Гипертрофическая характеризуется разрастанием стенок левого желудочка и межжелудочковой перегородки, дилатационная – увеличением полости левого, а иногда и правого желудочков. Первая диагностируется у 0,2 % населения. Встречается у спортсменов и может стать причиной внезапной сердечной смерти. Но в этом случае необходимо проводить тщательную дифференциальную диагностику между гипертрофической кардиомиопатией и непатологическим увеличением сердца у спортсменов.

Вопрос: сколько живут с пороком сердца, волнует не только тех людей, которым диагностирована сердечная недостаточность, но и их родственников и близких людей. Ведь нередко только помощь врача или близкого человека позволяет прожить полноценную и яркую жизнь с этим неутешительным диагнозом.
Люди с врождённым пороком сердца автоматически включаются в группу риска, к ним с самого рождения оказывается повышенное внимание врачей и родственников. Только при условии постоянного контроля и соблюдения врачебных рекомендаций, человек может прожить долгую и счастливую жизнь. То же касается и больных с развившейся в течении жизни сердечной недостаточною. К этому могут привести самые различные причины:
- гипертоническая болезнь;
- злоупотребление алкоголем и курение сигарет;
- употребление наркотиков;
- ведение малоподвижного образа жизни;
- злоупотребление жирной и острой пищей;
- ожирение;
- неправильно или не вовремя проведенное лечение инфекционных заболеваний.
Из причин, приведших к сердечным патологиям, вытекает вполне логичные выводы о том, что нужно делать, чтобы они не развивались:
- В первую очередь следует отказаться от вредных привычек, опасных для здоровья – употребление наркотиков, алкоголя и курения сигарет.
- Следует регулярно заниматься спортом и вести активный образ жизнь, больше двигаться и ходить пешком.
- Правильное питание, отказ от жирных острых блюд, умеренность в еде.
- Постоянный контроль за своим весом.
- Соблюдение режима дня, на сон должно отводиться не меньше 7-8 часов, при этом рекомендуется ложиться и просыпаться в одно и то же время.
Если же врождённый порок сердца, был диагностирован в раннем детстве, следует также придерживаться ряда рекомендаций:
- Следует регулярно проверять состояние сердца у специалиста кардиолога, на предмет ухудшения состояния и развития патологии.
- Обязательно нужно неукоснительно соблюдать все рекомендации лечащего врача.
- Нельзя допускать появления вредных привычек – курения и употребления алкоголя.
- В течение всей жизни пациент регулярно должен проходить профилактическое лечение и оздоровительные процедуры.
Следует понимать, что врожденный порок сердца или приобретённые патологии сердечных клапанов и мышц, протекают и проявляются сугубо индивидуально, что лишний раз подтверждает необходимость находиться под постоянным контролем кардиолога.

Не существует, какой-то общей схемы лечения или процедур, даже лечебная гимнастика назначается в соответствии с индивидуальными физическими возможностями пациента, его полом, возрастом и формы заболевания. Так что выполнение врачебных рекомендаций позволит значительно повысить шанс прожить долгие годы без симптомов ВПС и тем более без его последствий.
К чему может привести порок сердца
Насколько опасен врождённый прок сердца, любой человек имеет представление. Это разумеется, опасность внезапной остановки сердца и как следствие – смерти.
Однако не только в этом заключается опасность сердечно-сосудистых заболеваний. Порок сердца может привести, например, к инсульту, это кровоизлияние в мозг. Оно может закончиться не только смертью человека, но и к его частичному или полному параличу.
Также на фоне порока сердца, могут развиться различные по тяжести заболевания почек, печени и других внутренних органов. Это вызвано нестабильным кровообращением и хроническим кислородным голоданием.
К счастью современная медицина, способна даже безнадёжный случай привести к почти полному выздоровлению, правда в большинстве случаев не обходится безе хирургической операции. Но после неё человек получает второй шанс, и может прожить ещё долгие годы, если конечно бережно относится к своему организму.
Симптомы и диагностика сердечной патологии
Врождённый порок сердца определяется ещё в роддоме, если не проводилась внутриутробная диагностика. Но, как правило, проблемы с сердцем выявляются ещё до рождения человека. Таким образом, к моменту его появления на свет и родители малыша, и лечащий кардиолог уже готовы к лечебным мероприятиям.

Что же касается приобретенных в течение жизни сердечных патологий, они имеют вполне конкретные симптомы, по ним можно диагностировать сердечную недостаточность:
- Одышка, человек начинает задыхаться даже при не значительной физической нагрузке, подъём на лестничный пролёт или просто ускорение шага при ходьбе.
- Верхние и нижние конечности подвергаются постоянным отёкам.
- Кожа вокруг губ или глаз, там она наиболее тонкая, синюшного цвета. Иногда синеют и сами губы.
- Нередко порок сердца сопровождается стремительным набором излишнего веса.
- Повышенная потливость.
- Человек часто теряет сознание или испытывает головокружение.
- Быстрая утомляемость, человек чувствует постоянную слабость в руках и ногах.
- Температура тела может беспричинно повышаться или наоборот, понижаться.
- В руках и ногах периодически возникает зуд и покалывание.
- Резкая боль в области сердца.
Если симптомы начались с острой боли, и человек потерял сознание, медицинская помощь оказывается немедленно, в такой ситуации счёт времени идёт на секунды. Только своевременная помощь может спасти человеку жизнь, это надо понимать очень чётко.
При диагностике, разумеется, не только симптомы говорят о развитии патологии. Для точного определения заболевания проводится ряд диагностических мероприятий:
- электрокардиограмма;
- ультразвуковое исследование сердца;
- ангеограмма.
Все эти инструментальные исследования проводятся как в спокойном состоянии, так и под определенной нагрузкой.
Кроме того, собирается подробный анамнез, в который входит подробный опрос пациента о его образе жизни, привычках, режиме дня. Также выясняется, были ли в роду пациента родственники с сердечными заболевания, так как предрасположенность к ним, может передаваться по наследству на генетическом уровне.
Методы лечения порока сердца
По результатам лечения назначается лечение. Оно индивидуально в каждом отдельном случае. Чем раньше была определена патология, тем выше вероятность полного выздоровления. В тяжёлых случаях тоже нельзя отчаиваться, ведь наука не стоит на месте, и практически ежегодно разрабатываются новейшие методики лечения порока сердца.
И если ещё несколько лет назад пациент с определенной тяжестью заболевания был обречён на инвалидность, то сегодня ему может быть проведена инновации оная операция способная вылечить его полностью.
Так что живут люди с пороком сердца не только в режиме ожидания ухудшения состояния, но и в надежде на развитие науки, до такой степени, что найдётся методика лечении и их конкретного случая заболевания. Другими словами, с каждым годом процент выздоровевших людей, неуклонно растёт. Много людей после операции вернули себе стопроцентное здоровье.
Одной из таких операций является замена сердечного клапана. На сегодняшний день эта самая распространённая операция на сердце, так как аортальный стеноз, один из самых известных причин порока сердца. Такой диагноз встречается в 80% всех случаев заболевания сердца.

Так как операция довольно сложная и опасная, пациента готовят к ней заранее. Он проходит самые различные исследования и тесты, для того чтобы снизить возможные риски вовремя операции. Изучается не только работа его сердца, но и других органов. Также врачи должны знать реакцию организма на различные медикаменты, применяемые в послеоперационный период. Операция проводится только после полного изучения организма пациента.
Операция не проводится на сердце маленьких детей и подростков, так как их сердце ещё растет, а имплантированный клапан этого делать не может. Клапаны, имплантируемые в сердце, бывают двух видов – биологические или механические.
Биологический клапан, отличаются хорошей приживаемостью, но служат сравнительно не долго, от 10 до 15. После этого клапан необходимо менять.
Механический клапан гораздо долговечнее, но так как является предметом искусственного происхождения, организм пытается его отторгнуть. Для того чтобы этого не произошло, человек должен на протяжении всей жизни принимать ряд медикаментов препятствующих этому.
Какой именно клапан применять следует в том или ином случае, решает врач, ведь существует ряд показателей, учесть которые может только специалист. Пациента ставят в известность обо всех рисках и осложнениях при том, или ином способе операции.
Реабилитационный период и последствие операции по замене клапана
После того как операция по замене клапана проведена, пациент ещё какое-то время находится под наблюдением врача. Реабилитационный период включает в себя постоянный контроль над уровнем жидкостей в организме, пациент проходит курс лечебной физкультуры, приводящей в нормальное состояние его сердце и мышечный тонус.
В дальнейшем, больной, перенёсший операцию по пересадке клапана, вынужден соблюдать ряд обязательных предписаний, для поддержания правильной работы сердца.
В первую очередь человек прекращает курить и употреблять алкоголь. Соблюдает строгую диету, которая, в том числе, снижает употребление соли. Снижается употребление животных и растительных жиров. Рацион питания человека с пересаженным клапаном, включает в себя обилие свежих фруктов и овощей.
Потребление воды строго контролируется - не более 1,5 литра в сутки. Обязательно на протяжении всей жизни человек обязан выполнять ежедневные физические упражнения, предписанные врачом, это укрепляет сердечные мышцы и держит их в тонусе.
С этой же целью предписывается ежедневный пеший моцион, километраж такой прогулки также назначает врач. Человек должен всю оставшуюся жизнь избегать стрессовых ситуаций и беречь свою нервную систему.
Распорядок сна и бодрствования, также главное условие выздоровления. Это также необходимо для укрепления нервной системы организма. На протяжении всей оставшейся жизни, человек будет вынужден принимать препараты, содержащие минеральные соли, поддерживающие нормальную работу сердца, это магний, натрий и цинк. Дозировку и схему применения определяет лечащий врач по индивидуальным показателям.
Заключение и выводы
Сердце - это единственный орган в организме человека, который работает бесперебойно и без остановки на протяжении всей жизни. В связи с этим оно требует наибольшего к себе внимания, особенно если есть предпосылки к нарушению его работы.
Так после 40 лет следует хотя бы раз в пол года проходить обследование у кардиолога, для того чтобы можно было заметить развивающуюся патологию на начальной стадии. И даже если с ним, с сердцем, всё в порядке, обследование может выявить нарушение работы какой-либо другой системы в организме, приводящей в итоге, к осложнению на сердце. Например, частые ангины или ревматизм, могут вызвать заболевание сердца, недаром говорят что ревматизм «хватает за кости, а жалит в сердце». Относитесь к своему организму бережнее, и он прослужит вам долгие годы.
Также внимание кардиологии к данной проблеме оказывается не только из-за необходимости устранения действия причин, а также и из-за обусловленности чрезмерной инвалидизации пациентов, которые болеют пороком сердца. Потому приобретенный порок сердца у взрослых – это актуальная проблема, требующая понимания механизмов образования и лечения нарушений.
Причины возникновения пороков
Среди причин, вызывающих порок сердца у взрослых, стоит выделить:
- Инфекционные;
- Аутоиммунные;
- Наследственные болезни.
Они наиболее часто провоцируют изменения клапанного аппарата, а потому являются решающими в патогенезе болезни. Инфекционные патологии вызывают клапанное поражение в случае, если они уже попали в кровь, где активно развиваются.
Такое состояние называется сепсисом, что сопровождает бактериемия. Далее патогенез весьма прост – бактерии попросту размножаются на клапанах, разрушая их. Данный механизм обуславливает митральный порок сердца. и наиболее часто его недостаточность. Однако регенераторные возможности организма остаются, и он пытается восстановить поврежденный клапан. Тогда створки подвергаются склерозу, а потому срастаются боковыми участками. Это провоцирует стеноз клапана. При этом также может быть и сочетание стеноза и недостаточности, если часть створки провисает в просвет камеры и не закрывает его во время систолы желудочка.
Порок сердца у взрослых, который спровоцирован аутоиммунным поражением, вызывается банальной инфекцией. Однако у бактерий, которые приводят к скарлатине или ангине, а также бронхиту и реже пневмонии, острой ревматической лихорадке имеется примечательное свойство – антигенная мимикрия. Это говорит о том, что бактерии имеют антигенные молекул, схожие с антигенами коллагена соединительной ткани. Потому, по сути, вырабатывая антитела против инфекта, организм может атаковать сам себя, из-за чего развивается аортальный или митральный порок сердца.
При наследственных заболеваниях соединительной ткани, к примеру, склеродермии, пороки сердца встречаются реже, хотя по степени тяжести не уступают. Здесь патогенез связан с нарушением в развитии соединительной ткани, из которой состоят клапаны. Ее дефект и обуславливает провисание створок, неполное закрытие во время систолы, а также сращение. Потому диагностика пороков сердца должна учитывать и этот фактор.
Врожденные пороки у взрослых
Часть пациентов имеет врожденный порок сердца. У взрослых он проявляется достаточно тяжело, потому как за период индивидуального развития он мог прогрессировать. К числу наиболее частых нарушений относятся: сочетанный порок сердца, ДМПП, транспозиция сосудов. Дефект межжелудочковой перегородки встречается реже, нежели межпредсердной, потому как в отношении последней имеется больше предрасполагающих факторов. В период внутриутробного пребывания между предсердиями присутствует овальная ямка, которая предназначена для сброса крови из правой камеры сердца, потому как легочной круг кровообращения пока не функционирует должным образом.
Беременность и порок сердца
Беременная женщина, у которой есть нарушение в работе сердца, вынуждает себя сильно рисковать своей жизнью, потому как процесс вынашивания практически невозможен. Пороки сердца и беременность – это фактически несовместимые понятия, что связано с высочайшим риском проявления осложнений. При этом женщина не всегда сможет выносить ребенка из-за сердечной недостаточности и ускорения декомпенсации.
Примечательно, что у беременной женщины, у которой есть порок сердца, не всегда есть вероятность рождения ребенка с нарушением в развитии сердца. Другими словами, наличие патологии матери не имеет прямых соотношений, а потому врожденные пороки сердца у детей не будут проявляться из-за болезней беременной женщины. Однако проблема порока прежде всего связана с риском для самой матери, а потому беременеть при сердечно-сосудистых патологиях не рекомендуется.
Лечение пороков сердца у взрослых
Самая оптимальная тактика в терапии пороков сердца взрослых людей – это хирургическая операция на клапанах. При этом проводиться она должна не позднее, чем произошла декомпенсация. Пока стенка желудочков и предсердий находится в тонусе, а отверстия не испытывают функциональной дилатации, то коррекция структуры клапанов имеет смысл. Если же произошла декомпенсация, то хирургическое лечение не всегда окажется эффективным.
Для лечения хирургическим путем используется следующие методики. При стенозах клапанов применяется комиссуротомия – рассечение спаянных участков соединительнотканных створок с освобождением их подвижности. В итоге нарушается патогенетический механизм, обуславливающий задержку порций крови в камерах сердца, а потому порок поддается терапии.
Вторым видом операции является установка искусственных клапанов, что больше всего характерно для порока, основной морфологический субстрат которого составляет недостаточность клапана. Это позволяет заменить створки и устранить регургитацию, то есть заброс крови в камеры сердца и недостаточность кровообращения. При этом кардиохирургами могут быть установлены искусственные клапаны из металла или натуральные биологические протезы, которые забираются из сердца домашней свиньи. Если использовались искусственные клапаны, то пациент всю оставшуюся жизнь должен будет применять антиагреганты. Если клапаны были биологическими – то цитостатики, призванные предупредить отторжение материала.
Примечательно, что тактика хирургического лечения также оптимально, если корригировать нужно порок сердца у новорожденных. Операция проводится в возрасте от 6 месяцев, что позволит позднее развиваться с нормальной скоростью, не испытывая риска выйти на сердечную недостаточность. Потому единственный грамотный способ корректировать врожденный порок сердца у новорожденных – это операция с заменой клапанов, если суть порока сводится к их поражению, либо устранение дефектов в межжелудочковой или межпредсердной перегородке.
При заболеваниях сердечно-сосудистой системы лечебное питание играет существенную роль.
В одном случае оно направлено на обеспечение сердечной мышцы энергетическим и пластическим материалом, в другом – способно оказать противовоспалительное действие, в третьем – противоаллергическое.
При врожденных и приобретенных пороках сердца, кардиопатиях, а также при неактивной фазе ревматизма рекомендуется кардиотрофическая диета .
При кардиотрофической диете не менее 1/4 белковой потребности удовлетворяется за счет легкоусвояемых белков молока и молочных продуктов, не менее 1/3 суточной потребности в жирах – за счет растительного масла, полиненасыщенные жирные кислоты которого улучшают энергетику сердечных сокращений и обеспечивают организм ребенка витаминами А и D.
Необходимо избегать включать в меню большое количество продуктов, содержащих много клетчатки: она усиливает процессы брожения в кишечнике и способствует его вздутию, что ухудшает работу сердца.
Рацион ребенка, находящегося на кардиотрофической диете, должен содержать повышенное количество калия. кальция. магния. марганца. Для этого в меню необходимо включать свежие и сухие фрукты (яблоки, чернослив, курага), овощи, фруктовые и овощные отвары и настои, молочные продукты, печеный картофель, гречневую и перловую каши, кашу из овсяных хлопьев «Геркулес».
Чтобы ограничить поступление в организм солей натрия. ребенку не рекомендуется давать сельдь, соленую рыбу, икру, рыбные консервы, маринады, соленые огурцы.
Количество жидкости не ограничивается, но оно не должно превышать физиологической потребности.
В связи с тем, что при пороках сердца может наблюдаться переполнение кровью органов брюшной полости, нарушающее функцию пищеварения, кормить больных нужно чаще, лучше 6 раз в день, чтобы на прием приходился меньший объем пищи.
Следует исключить или ограничить употребление продуктов, вызывающих вздутие кишечника (горох, фасоль, бобы, белокочанная капуста, редька, чеснок, репчатый лук, холодное молоко, газированные напитки), а также продуктов, возбуждающих центральную нервную и сердечно-сосудистую системы (шоколад, какао, кофе, крепкий чай, пряности, рыбные, куриные и крепкие мясные бульоны), не рекомендуется употреблять колбасу, сосиски, мясные консервы, ветчину, а также изделия из сдобного теста, пирожные, оладьи, блины.
В меню кардиотрофической диеты включают:
Широкий набор молочных продуктов (теплое молоко, кефир, простокваша, творог, неострый сыр) и блюда из них (творожные запеканки, пудинги, сырники, вареники и т.д.).
Блюда из отваренного мяса (нежирные сорта говядины или свинины, телятины, мясо кролика, цыплята, печень), их также после отваривания можно слегка обжарить или запечь. Таким же образом готовят и рыбные блюда.
Овощи (свекла, морковь, цветная капуста) можно потушить или подать в виде пюре.
Свежие огурцы, помидоры, листовой салат, зеленый лук, укроп, петрушку лучше употреблять в сыром виде в салатах, заправленных растительным маслом.
Картофель можно отваривать или запечь.
Из круп (гречневая, овсяная, ячневая) можно готовить каши, комбинированные блюда с творогом, мясом, овощами. Заправлять крупяные блюда следует только сливочным маслом.
Яйца используют в основном для приготовления блюд, в состав которых они входят в соответствии с рецептурой.
Первые блюда готовят, как правило, вегетарианскими, изредка можно сварить их на крепком бульоне из телятины. Либо приготовить фруктовый суп.
В качестве напитков используют кофе-суррогат с молоком, некрепкий чай, отвар шиповника, компоты из сушеных фруктов, предпочтительнее из чернослива, кураги или изюма, кисели, фруктовые и ягодные соки (ограничивается виноградный).
Хлеб предлагается ребенку пшеничный, изредка – ржаной, из кондитерский изделий – печенье, булочки, сухарики, хрустящие несоленые хлебцы.
Изредка можно дать пастилу, фруктовую карамель, мармелад, варенье, мед. Каждый день нужно давать свежие фрукты, ягоды.
Питание детей при воспалительных и инфекционно-аллергических воспалениях сердца (миокардиты, развившиеся в результате вирусных и бактериальных инфекций, острый период активной фазы ревматизма) должно обладать противовоспалительным, противоаллергическим и одновременно кардиотрофическим действием.
Такая противовоспалительная диета является вариантом кардиотрофической.
Её противовоспалительное действие достигается за счет уменьшения в рационе углеводов, главным образом в результате сокращения количества сладостей и хлебобулочных изделий, ограничения поваренной соли и блюд, содержащих возбуждающие вещества.
В отличие от кардиотрофической диеты мясные и рыбные блюда после отваривания не подлежат даже легкому обжариванию, их предпочтительнее готовить на пару.
Яйца можно давать ребенку в виде парового омлета или сваренными всмятку.
Овощи (морковь, свекла, цветная капуста) готовятся в виде пюре.
Первые блюда готовят только на овощных отварах, крупяные супы протирают. В меню не следует включать молочные супы, холодники, фрукты и ягоды с грубой клетчаткой.
Из хлебобулочных изделий ребенку можно предложить несоленые дрожжевые булочки, выпеченные из пшеничной муки, или диетический белый несоленый хлеб. Суточное его количество составляет 50-100г.
На ночь хорошо давать ребенку немного отвара шиповника. Кроме жидких блюд, включенных в меню, давать ребенку жидкость дополнительно не следует.
Блюда подсаливают в готовом виде с учетом того, что допустимое количество поваренной соли должно составлять не более 1/3 возрастной физиологической нормы. Чтобы улучшить вкус несоленой пищи, можно добавлять в блюда зелень укропа, петрушки, сельдерея. Можно использовать лавровый лист, тмин, томатную пасту, гвоздику, корицу, ванилин.
В связи с тем, что при недостаточности кровообращения нарушается обмен веществ со сдвигом его в кислую сторону, важно, чтобы диетическое питание способствовало нормализации обменных процессов. Нужно стараться регулировать водно-солевой режим, включая в меню продукты щелочной направленности (овощи, молоко, яйца рис, треска, хлеб грубого помола и т.д.)
Как и при кардиотрофической диете, в рацион не следует включать продукты, возбуждающие нервную и сердечно-сосудистую системы, а также вызывающие вздутие кишечника.
При выраженной недостаточности кровообращения приходится считаться с тем, что процесс пищеварения является нагрузкой для ослабленного сердца. Чтобы эта нагрузка была минимальной, целесообразно кормить ребенка часто (до 7 раз в сутки ), небольшими порциями, распределяя пищу равномерно в течение дня. Желудок при таком кормлении не будет переполняться и затруднять работу сердца.
При тяжелой сердечной недостаточности приходится прибегать к специальным разгрузочным диетам, в которые включают продукты, богатые солями калия и бедные натрием. В зависимости от состояния больного ребенка разгрузочную диету назначает врач. Наиболее часто при этом заболевании назначается калиевая диета, вызывающая повышение мочеотделения.
Велико значение диетического питания в комплексе мероприятий при лечении сосудистых дистоний .
Если у ребенка выявлено повышение максимального артериального давления . из рациона должны быть исключены все продукты, возбуждающие нервную и сердечно-сосудистую системы (крепкий чай, кофе, какао, шоколад, концентрированные мясные, рыбные и грибные бульоны, копчености, пряности, приправы). Целесообразно включать побольше молочных, овощных и фруктовых блюд.
Если же у ребенка отмечается повышение максимального и минимального артериального давления, в его рационе, кроме того, необходимо ограничить до 2-3г количество поваренной соли, несколько уменьшить содержание сливочного масла, соответственно увеличив долю растительного.
При понижении артериального давления лечебное питание ребенка может быть организовано в соответствии с кардиотрофической диетой. Из неё только нет необходимости исключать экстрактивные вещества и пряности. Это означает, что первые блюда целесообразно готовить на мясных, рыбных и куриных бульонах, в качестве закуски можно дать ребенку кусочек нежирной ветчины, икру. Из напитков рекомендуется крепкий чай, кофе, какао.
Приобретённые пороки сердца
Сердце человека — полый мышечный орган, основной функцией которого является «перекачивание крови». При каждом сокращении сердца артериальная кровь доставляется ко всем органам и тканям человеческого тела. Строение сердца представлено двумя желудочками (правым и левым) и двумя предсердиями (также правым и левым). Полости предсердий отделяются одна от другой межпредсердной перегородкой, полости желудочков сердца - межжелудочковой перегородкой. В норме ни межпредсердная, ни межжелудочковая перегородки не имеют отверстий, препятствуя смешиванию крови из правых и левых отделов сердца.
Желудочки и предсердия сообщаются между собой посредством предсердно-желудочкового (атриовентрикулярного) отверстия. По краю каждого (правого и левого) атриовентрикулярного отверстия имеется складка, образованная внутренней оболочкой сердца (эндокардом) –клапан сердца:
- Между правыми предсердием и желудочком – трикуспидальный (трёхстворчатый) клапан
- Между левыми предсердием и желудочком – митральный (двустворчатый) клапан
Кроме того, аналогичный клапан имеется и на границе аорты и левого желудока – аортальный клапан, а также награнице лёгочной артерии и правого желудочка – клапан лёгочной артерии.
Приобретённые пороки сердца (клапанные пороки) – это группа патологических состояний, в основе которых морфологические и функциональные нарушения клапанного аппарата сердца. В отличие от врождённых, при приобретённых пороках сердца изменения клапанного аппарата возникают в результате каких-либо перенесенных заболеваний
Приобретённые пороки сердца: причины.
Ведущая роль в формировании приобретенных пороков сердца принадлежит ревматизму и ревматическому эндокардиту.
Также поражения клапанного аппарата сердца с развитием порока возможно при нарушении архитектоники сердца (например, расширение полостей сердца при различных кардиопатиях, хронической сердечной недостаточности), возрастных атеросклеротических изменениях клапанов (уплотнение и кальцификация створок), аутоиммунных заболеваниях соединительной ткани, инфекционном эндокардите, реже причиной приобретённого порока сердца становятся сифилитическое поражение и тупые травмы грудной клетки.
Приобретённые пороки сердца: классификация
Классификация приобретённых пороков сердца достаточно сложна. Ниже представлены основные группы.
1. В зависимости от морфологического и функционального поражения клапана:
- Недостаточность – створки клапана неплотно смыкаются. В результате происходит обратный ток крови (регургитация) из желудочка в предсердие
- Стеноз (сужение) – в результате рубцовых изменений створки клапана сращены и недостаточно раскрываются. В результате через стенозированное отверстие не проходит достаточное количество крови из предсердия в желудочек
2. По локализации — выделяют пороки:
- Митрального клапана
- Трикуспидального клапана
- Аортального клапана
- Клапана лёгчной артерии
3. По числу вовлечённых структур:
- Моноклапанные – в процесс вовлечён один клапан
- Простые – стеноз или недостаточность одног клапана
- Сочетанные – признаки и стеноза, и недостаточности на одном клапане
- Комбинированные – поражение двух и более клапанов
3. По состоянию гемодинамики::
- Компенсированный;
- Декомпенсированный;
- Субкомпенсированный порок.
Приобретённый порок сердца: симптомы.
- Для всех видов приобретённых пороков сердца общими являются следующие симптомы:
- Плохая переносимость физической нагрузки, быстрая утомляемость
- Дискомфорт в области сердца
- Головокружения, слабость
- Чувство нехватки воздуха (особенно при физической нагрузке и в положении лёжа)
- Эпизоды сердцебиения
- Бледность кожных покровов
- Тяжесть в правом подреберье, отёки ног к концу дня, сухой кашель – по мере прогрессирования сердечной недостаточности
Приобретённые пороки сердца у взрослых имеют и специфические симптомы. К примеру, симптом Ортнера при митральном стенозе – осиплость голоса без видимых причин при отсутствии ЛОР – патологии; симптом Мюссе покачивание головы синхронно с пульсом при аортальной недостаточности, и другие.
Приобретённые пороки сердца: диагностика.
При осмотре врач-кардиолог тщательно изучает жалобы пациента, проводит визуальный осмотр, перкуссию (выстукивание) и аускультацию (выслушивание) сердца. Смещение границ сердца и выявление характерных шумов в комплексе с выявленными симптомами позволяет заподозрить приобретённый порок сердца.
2. Электрокардиография (ЭКГ) может зарегистрировать различные нарушения ритма. Существует также характерная ЭКГ-картина.
Суточное мониторирование ЭКГ по Холтеру (СМ ЭКГ, ХМ ЭКГ)– позволяет более подробно изучить имеющиеся нарушения сердечного ритма, а также ишемию миокарда.
3. Эхокардиография (ЭхоКГ) с допплерографией
Золотой стандарт диагностики приобретённых пороков сердца у взрослых. Позволяет визуализировать то или иное поражение клапанного аппарата, оценить его выраженность и влияние на гемодинамику.
4. Рентгенологическое исследование органов грудной клетки
Проводится для выявления признаков венозного застоя в лёгких и уточнения наличия выпота в плевральной полости. Кроме того, существуют рентгенологические признаки приобретённых пороков сердца, не теряющие своей актуальности и в наши дни.
5. Компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) сердца помогут более детально изучить имеющиеся нарушения и определиться с тактикой ведения пациента.
6. Лабораторные исследования
Порок сердца приобретённый: лечение
Поскольку у современной медицины, к сожалению, пока нет ни одного средства, которое могло бы вызвать обратное развитие уже имеющихся поражений клапанного аппарата сердца – главная задача консервативного лечения в том, чтобы подобрать пациенту такие лекарственные препараты, такой режим и образ жизни, которые компенсируют его состояние.
- Лечение основного заболевания, послужившего причиной развития порока
- Лечение имеющихся осложнений (нарушения сердечного ритма, явления сердечной недостаточности и пр.)
- Стабилизация гемодинамики
- Профилактика рецидивов основного заболевания
- Профилактика нарушений гемостаза (тромбозы)
2. Оперативное (хирургическое лечение)
Всем пациентам с выявленными пороками сердца необходима консультация кардиохирурга для определения показаний к хирургическому лечению приобретённого порока сердца.
В настоящее время используют следующие методы:
- Катетерная баллонная вальвулопластика. В область митрального клапана вводится баллон-катетер. Баллон раздувают, и он расширяет суженное митральное отверстие
- Комиссуротомия (вальвулотомия) - это операция рассечения спаек, проводится в условиях искусственного кровообращения на открытом сердце.
- Протезирование митрального клапана
Если пациент имеет подтверждённый диагноз приобретённый порок сердца, лечение должно проводится комплексно, с привлечением врачей разных специальностей: ревматолога, кардиолога, аритмолога, кардиохирурга, терапевта. Только своевременная диагностика, правильно выбранная тактика ведения пациента, преемственность в лечении и индивидуальный подход дадут положительный результат в борьбе с недугом. Специалисты компании «КонсулМед» помогут сохранить Ваше здоровье – просто обратитесь к нам, расскажите о Вашей проблеме – и мы подберём лучшего врача и лучшую клинику именно для Вас!
Вы можете связаться с нами заполнив форму обратной связи на странице Контакты.



